Därme von Senioren sind empfindlich und brauchen eine Sonderbehandlung
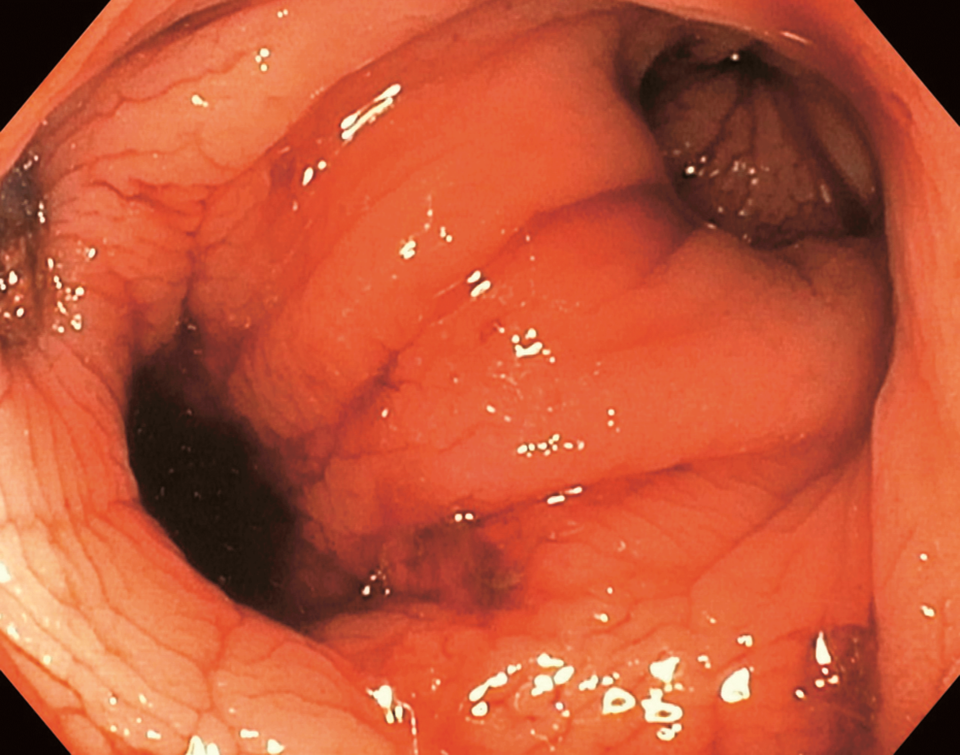
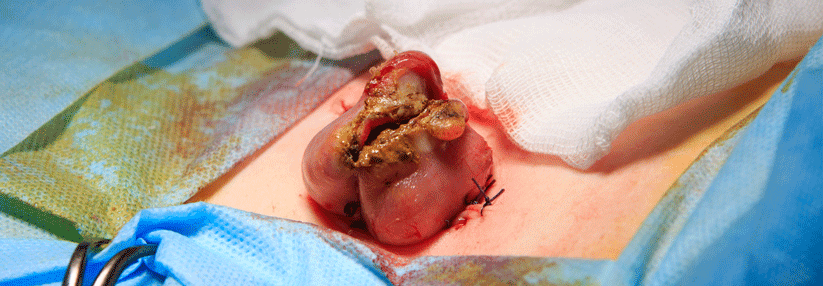
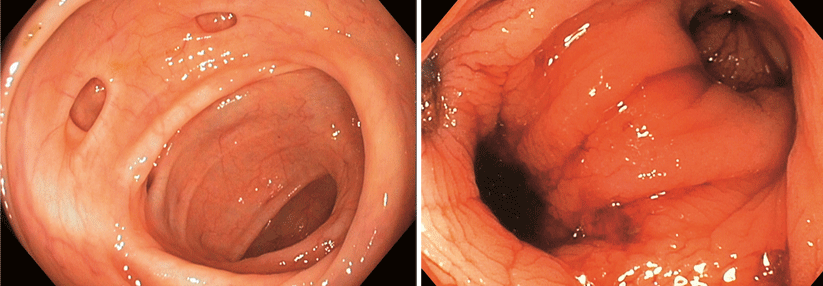 Werden ältere Herrschaften gespiegelt, kommt es schon mal vor, dass der Gastroenterologe von Divertikeln angelacht wird (Links). Beginnen die Aussackungen in der Dickdarmwand zu bluten, muss dies in der Regel stationär abgeklärt werden (Rechts). Wichtig ist die Volumenersatztherapie.
© Albertinen-Krankenhaus Hamburg/endoskopiebilder.de
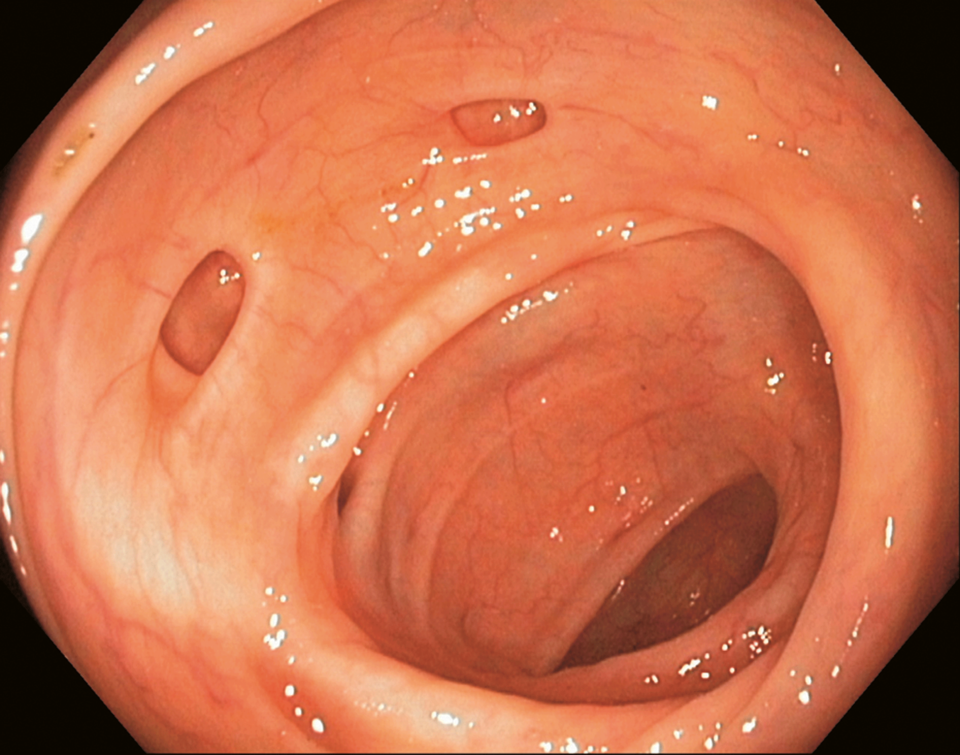
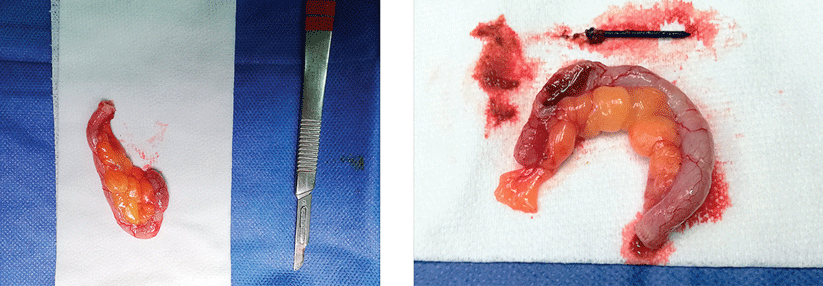
Werden ältere Herrschaften gespiegelt, kommt es schon mal vor, dass der Gastroenterologe von Divertikeln angelacht wird (Links). Beginnen die Aussackungen in der Dickdarmwand zu bluten, muss dies in der Regel stationär abgeklärt werden (Rechts). Wichtig ist die Volumenersatztherapie.
© Albertinen-Krankenhaus Hamburg/endoskopiebilder.de
Wie alle Zellen des Körpers werden auch die des Gastrointestinaltrakts von Alterungsprozessen beeinflusst. Unter anderem verringert sich die Diversität des Mikrobioms und Motilitätsstörungen treten häufiger auf. Die Folgen können von Malnutrition über Sarkopenie bis zu Kognitionseinschränkungen reichen. All die genannten Faktoren führen einzeln und in ihrer Summe dazu, dass bestimmte Erkrankungen mit zunehmendem Alter häufiger auftreten und/oder anders verlaufen als in jungen Jahren, erklären Professor Dr. Torsten Kucharzik und Professor Dr. Christian Maaser vom Klinikum Lüneburg.
Akute und chronische Durchfallerkrankungen sind eine häufige Folge der veränderten Immunfunktion. Auch medikamentenassoziierte Diarrhöen treten gehäuft auf, verursacht z.B. durch Antibiotika, Metformin oder PPI. Aufgrund der erhöhten Gefahr für Mangelernährung, Exsikkose und Sarkopenie sollten frühzeitig eine Flüssigkeitssubstitution und gegebenenfalls eine Ernährungstherapie erfolgen. Hinsichtlich der Flüssigkeitszufuhr gilt es, Komorbiditäten wie eine schwere Herzinsuffizienz zu beachten.
Komplikationen wie Nierenversagen sind im hohen Alter sehr viel früher zu erwarten als in jungen Jahren. Die Medikation sollte an die jeweilige klinische Situation angepasst werden (z.B. Blutdrucksenker reduzieren). Aufgrund des Risikos von Schwindel und Gangunsicherheit durch eine chronische Dehydratation ist die Sturzprophylaxe ein wesentlicher Teil der Betreuung.
Vancomycin statt Metronidazol einsetzen
Infektionen mit Clostridium difficile treten im Alter vermehrt auf. Die Behandlung entspricht grundsätzlich der von jüngeren Betroffenen, jedoch kommt es weit häufiger zu schweren Verläufen. Da Metronidazol Studien zufolge schlechter wirkt, sollte man – entgegen des üblichen Algorithmus – Vancomycin als Ersttherapie einsetzen.
Die Divertikelkrankheit und Folgekomplikationen sind klassischerweise Domänen des Alters. Sie treten vor allem ab dem 60. Lebensjahr auf. Die Behandlung der akuten Divertikulitis entspricht der bei Jüngeren. Eine Blutung des Divertikels muss in der Regel stationär abgeklärt werden. Wesentlich ist die Volumensubstitution. Entzündet sich das Divertikel tragende Segment (sog. divertikelassoziierte Kolitis), empfiehlt sich die Gabe von Mesalazin. In therapierefraktären Fällen hilft gegebenenfalls Rifaximin, erklären die Autoren. Bei Nichtansprechen kann eine chirurgische Resektion notwendig sein.
M. Crohn häufig nur im Kolon, Colitis ulcerosa eher linksseitig
Eine ischämische Klitios ist häufig selbstlimitierend, die Prognose meist gut. Potenziell schleimhautschädigende Medikamente sollte man absetzen, unterstützend empfiehlt sich eine Flüssigkeitssubstitution. Gegebenenfalls wird eine Nahrungskarenz erforderlich. Hochbetagte haben ein höheres Risiko für gangranöse Verläufe, die zu Sepsis und zum Tod führen können.
Chronisch entzündliche Darmerkrankungen erreichen oft einen zweiten Altersgipfel jenseits des 60. Lebensjahrs. Die Befallsmuster unterscheiden sich bei jüngeren und betagten Patienten. So kommt es im Alter zum Beispiel im Rahmen eines Morbus Crohn öfter zu einem isolierten Kolonbefall, die Colitis ulcerosa ist häufiger linksseitig. Ab ca. 65 Jahren erhöht sich die altersbezogene Mortalität bei hospitalisierten Patienten um den Faktor 4.
Aufgrund der altersbedingten Fragilität des Darms sollte man für die Diagnostik nicht-invasive Untersuchungsverfahren den invasiven Optionen vorziehen. In der Therapie ist das erhöhte Infektionsrisiko unter Immunsuppressiva oder Biologika zu bedenken. Um dieses gering zu halten, empfehlen die Experten, im Rahmen der Behandlung mit Biologika auf Kombinationstherapien möglichst zu verzichten. Vedolizumab oder Ustekinumab seien diesbezüglich vermutlich risikoärmer als TNF-Antikörper.
Gerinnungshemmung nach dem Schub fortsetzen
Die Symptome einer Infektion sind bei Hochbetagten eher unspezifisch, erinnern die Autoren. Bei unklaren klinischen Verschlechterungen sollte man daher immer auch an diese Möglichkeit denken. Aufgrund potenzieller Wechselwirkungen empfiehlt es sich, die Kombination von Azathioprin und Allopurinol zu vermeiden. Azathioprin ist ab dem 65. Lebensjahr zudem mit einem erhöhten Lymphomrisiko assoziiert.
Jeder akute Schub geht mit einem erhöhten Risiko für Thromboembolien einher. Bei Älteren besteht eine besonders strenge Indikationsstellung für die Prophylaxe. Die Antikoagulation sollte mindestens ein bis zwei Wochen über den Schub hinaus durchgeführt werden.
Quelle: Kurcharzik T, Maaser C. internistische praxis 2019; 60: 395-404