Digitale Ulzera werden mitunter zu schnell amputiert
 Viel zu häufig wird die Amputation den Therapeutika vorgezogen.
© fotolia/Orrathai
Viel zu häufig wird die Amputation den Therapeutika vorgezogen.
© fotolia/Orrathai
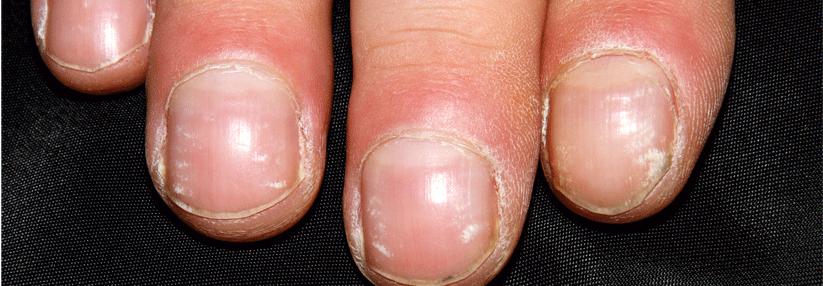
Hinter digitalen Ischämien bzw. Ulzerationen kann sich eine Fülle möglicher Diagnosen verbergen. Professor Dr. Nicolas Hunzelmann von der Dermatologie und Venerologie der Uniklinik Köln riet dazu, erst einmal zwischen entzündlicher und nicht-entzündlicher Genese zu unterscheiden. Chronische Inflammationen lassen sich seiner Ansicht nach immer noch am besten mit der BSG entdecken.
Erhöhte Werte weisen auf Autoimmunkrankheiten oder Koagulopathien hin. Normalbefunde gibt es bei anatomischen und medikamentösen Ursachen, Durchblutungsstörungen, Nervenschäden und „Vermischtem“ (s. Tabelle). Darüber hinaus gehören natürlich Anamnese, körperliche Untersuchung, großes Blutbild und Rheumaserologie zur Diagnostik. Die Kapillarmikroskopie bietet vor allem in der Früherkennung von Kollagenosen Hilfestellung.
| Ursachen digitaler Ulzera mithilfe der BSG eingrenzen | |
|---|---|
| BSG erhöht | BSG normal |
| Autoimmunkrankheiten: Kollagenosen, rheumatoide Arthritis, Sjögren-Syndrom, Antiphospholipidsyndrom | anatomisch: Halsrippe, Skalenussyndrom |
| Koagulopathien: Kryoglobuline, Kryofibrinogene, Kälteagglutinine, Paraproteine, Polycythaemia vera | Medikamente: Betablocker, Bleomycin, Ergotamine, Levamisol |
| PAVK | |
| Neuropathie | |
| Vermischtes: Hypothenar-Hammer-Syndrom, Paraneoplasie, Calciphylaxie | |
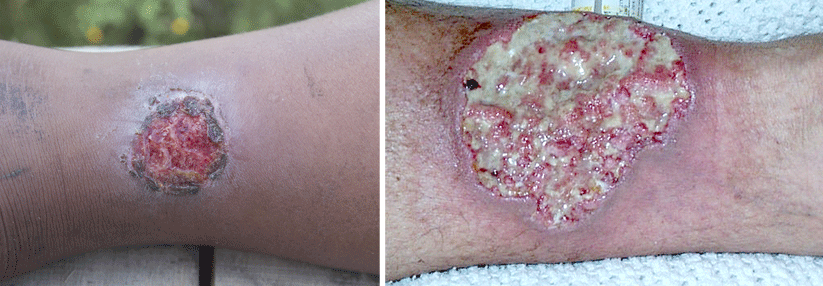
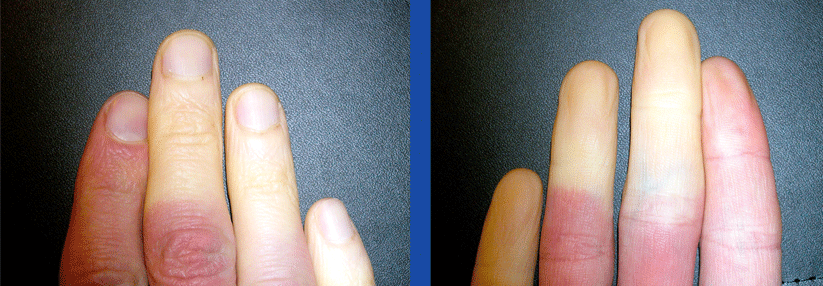
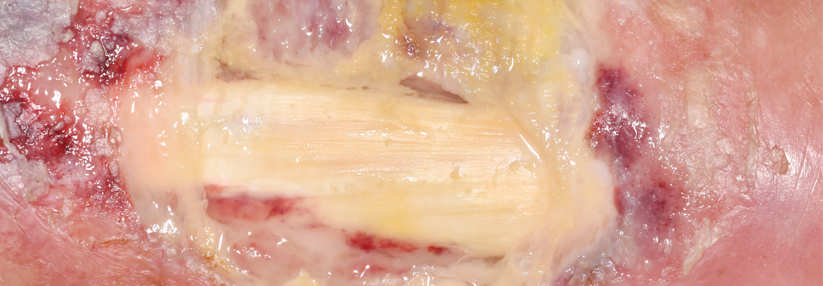
Große Bedeutung haben digitale Ulzera bei der systemischen Sklerose (SSc), wie Dr. Mike oliver Becker von der Klinik für Rheumatologie am UniversitätsSpital Zürich berichtete. Sie betreffen etwa 30–60 % der SSc-Kranken. Das Risiko für die Läsionen ist besonders hoch bei Männern, Patienten mit diffuser Krankheitsausbreitung sowie mit antinukleären Antikörpern (ANA) und Anti-Slc-70-Antikörpern. Weitere positive Assoziationen bestehen u.a. zu jüngerem Alter bei Diagnosestellung, Krankheitsdauer und Schweregrad der Hautveränderungen. Zum Rauchen liegen widersprüchliche Daten vor.
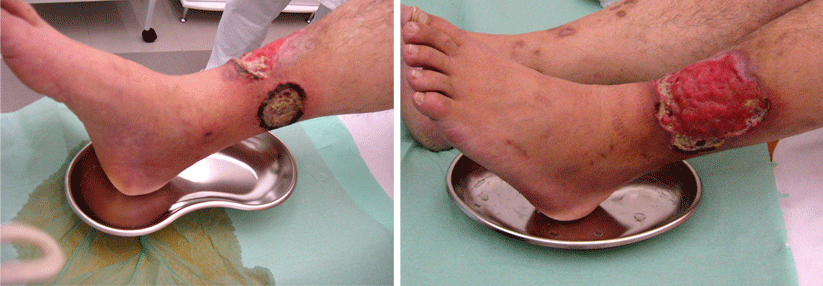
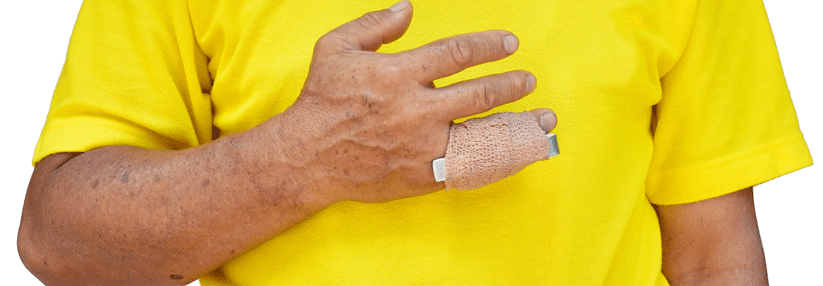
Therapeutisch kann man – abseits der lokalen Wundversorgung – auf eine Reihe vasoaktiver Substanzen zugreifen. Doch das nutzen offenbar viel zu wenig Kollegen. „Ich sehe viele Patienten, denen direkt der Finger amputiert wurde, ohne dass sie je ein solches Medikament erhalten hätten“, monierte Professor Dr. Gabriela Riemekasten von der Klinik für Rheumatologie des Universitätsklinikums Schleswig-Holstein, Campus Lübeck. Registerdaten zeigen, dass gerade mal knapp 20 % der Betroffenen eine leitliniengerechte Medikation erhalten. „Und jede Amputation muss man als Versagen des Systems betrachten“, so der Kommentar der Expertin.
Kalziumantagonisten bringen nur beim Raynaud etwas
Die Leitlinien der European League Against Rheumatism (EULAR) und der European Scleroderma Trials and Research Group (EUSTAR) empfehlen intravenös das Prostazyklin-Analogon Iloprost und oral PDE-5-Hemmer. Der Endothelin-Rezeptorantagonist Bosentan eignet sich vornehmlich zur Rezidivprophylaxe, insbesondere bei multiplen Ulzera trotz Vortherapie. In der Praxis sind Kalziumantagonisten weit verbreitet, doch laut Prof. Riemekasten existiert keine einzige Studie, die deren Stellenwert untermauert. Lediglich beim Raynaud-Phänomen kann ein Versuch mit ihnen lohnen, obwohl auch dann nur ein Drittel der Patienten darauf anspricht.
In Studien haben sich Kombinationen bewährt
Für die Zukunft setzt die Rheumatologin die größten Hoffnungen auf eine Kombination der Therapeutika, was sich in Studien schon bewährt hat. „Aber im Moment wäre ich schon froh, wenn jeder Patient wenigstens eine der drei empfohlenen Substanzen bekommen würde“, schloss die Referentin.
Quelle: Kongressbericht, 46. Kongress der Deutschen Gesellschaft für Rheumatologie