Was Insektengiftallergiker Richtung schwere Anaphylaxie treibt
 Die schwarzgelbe Gefahr: Insektenstiche können tödlich enden.
© iStock/Antagain
Die schwarzgelbe Gefahr: Insektenstiche können tödlich enden.
© iStock/Antagain
Die Allergie gegen das Gift von Wespen und Bienen zählt zu den drei häufigsten Auslösern einer Anaphylaxie weltweit. Die Prävalenzraten in Europa erreichen bis zu 7,5 % unter der erwachsenen Bevölkerung. Etwa ein Viertel aller Reaktionen auf die Insekten wird als schwer klassifiziert. Tödlich verlaufen sie allerdings äußerst selten. So manche Studienautoren gehen so weit zu behaupten, dass das Risiko eines letalen Ausgangs nur wenig zum Gesamtmortalitätsrisiko der Patienten beiträgt. Allerdings: 60 % der fatalen Fälle ereignen sich bei Menschen, die vorher nichts von ihrer Sensibilisierung wussten, schreiben Dr. Johanna Stoevesandt von der Klinik für Dermatologie, Venerologie und Allergologie am Universitätsklinikum Würzburg und Kollegen in ihrem Review.
In aufrechter Position droht kardiale Ischämie
Bevor man bei Insektengiftallergie eine Immuntherapie befürwortet oder einen Epinephrin-Autoinjektor verordnet, ist es prinzipiell sinnvoll, die Gefahr einer schweren Reaktion abzuschätzen. Mit Hilfe welcher Faktoren dies potenziell gelingen kann, prüften Dr. Stoevesandt et al. anhand der Literatur aus den Jahren 2000 bis 2018.
Ist es zu einer allergischen Reaktion gekommen, nehmen folgende Faktoren Einfluss auf den Verlauf:
- Zeitpunkt der Adrenalingabe: Die verzögerte Applikation des Katecholamins aggraviert jede Anaphylaxie, unabhängig vom Allergen. Die Verordnung eines Autoinjektors empfehlen die Experten für unbehandelte Allergiker, die bereits einmal mit mehr als einem Organsystem auf einen Stich reagiert haben. Bei begrenzter Antwort an Haut und Schleimhäuten kann sie erwogen werden.
- Körperposition: Der Anaphylaxiepatient sollte sich nicht hinsetzen, sondern hinlegen und ggf. liegend transportiert werden. Bei aufrechter Haltung und Hypotension droht eine kardiale Ischämie.
- Körperliche Aktivität: Sticht Wespe oder Biene während des Sportelns zu, verläuft die allergische Reaktion womöglich schwerer. Das gilt vor allem dann, wenn weiter trainiert wird.
Die weit verbreitete Annahme, Stiche am Kopf seien gefährlicher, trifft nicht zu. Und die höhere Letalität nach multiplen Stichen beruht weniger auf der Anaphylaxie als auf der direkten Toxizität des Insektengiftes, erklären Dr. Stoevesandt und Kollegen.
Das Kounis-Syndrom
Therapie mit ACE-Hemmer und Betablocker beibehalten
Was den negativen Einfluss von Antihypertensiva, insbesondere Betablockern und ACE-Hemmern betrifft, sieht die Lage ähnlich unklar aus. Betablocker sollen u.a. die endogene und exogene Adrenalinwirkung einschränken, ACE-Hemmer den Abbau von Bradykinin behindern und direkt mit Mastzellen agieren. Experten des Europäischen Anaphylaxie-Registers vertreten die Auffassung, dass die beiden Substanzgruppen für Allergiker ungünstig seien. Doch es gibt auch Studien, die keine unabhängige Korrelation zwischen ACE-Hemmer- bzw. Betablockertherapie und schwerer anaphylaktischer Reaktion aufzeigen konnten. Die Review-Autoren raten deshalb dazu, die Behandlung mit diesen Medikamenten bei Insektengiftallergikern fortzusetzen, es sei denn, die Wahrscheinlichkeit für eine tödliche Reaktion liege aus anderen Gründen hoch.Männer vermehrt durch Anaphylaxie gefährdet?
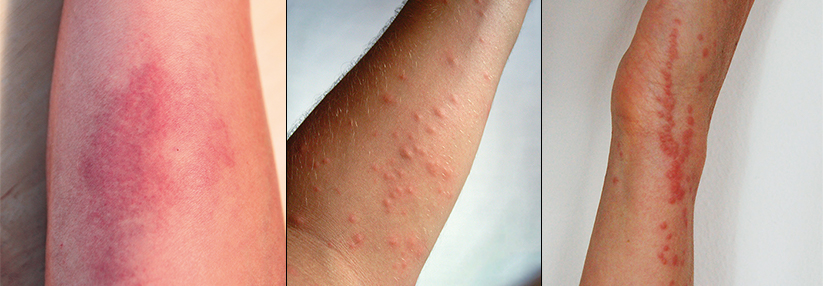
Ein erhöhtes Risiko für schwere Reaktionen auf einen Bienen- oder Wespenstich scheinen Männer zu haben – zumindest sind sie in den entsprechenden Kohorten häufiger verteten. Das könnte allerdings auch an der häufigeren Exposition liegen. Gerade ihnen sollte man daher detaillierte Anweisungen geben, wie sie sich vor Stichen schützen können. Lässt sich von der Reaktion auf einen ersten Wespen- oder Bienenstich auf den Schweregrad der folgenden schließen? Durchaus, schreiben Dr. Stoevesandt et al. Entwickelt ein Patient ausschließlich eine kutane Reaktion, ist auch beim nächsten Stich damit zu rechnen. Eine Immuntherapie wird daher nicht zwangsläufig benötigt. Als (anamnestischer) Schweregradindikator taugt auch die Zeit zwischen Stich und ersten Symptomen. Liegt sie unter 5 Minuten, muss man mit einer schweren Anaphylaxie rechnen. Die ist auch dann nicht ausgeschlossen, wenn der Patient berichtet, er habe gar keine Urtikaria und/oder Angioödeme entwickelt. Im Gegenteil ist dies bei heftigen Reaktionen häufig der Fall. Dann finden sich meist stark erhöhte Tryptasespiegel. Oft liegt dem Ganzen eine Mastozytose zugrunde. Hinweise auf den Verlauf einer künftigen anaphylaktischen Reaktion können die Messung der basalen Tryptasekonzentration – auch unter spezifischer Immuntherapie – und die Bestimmung der Acetylhydrolase des Plättchenaktivierenden Faktors liefern. Niedrige Aktivitäten der Acetylhydrolase bedeuten, dass der Plättchenaktivierende Faktor schlechter abgebaut wird und anaphylaktische Reaktionen schwerer ausfallen. Interessanterweise weisen Insektengiftallergiker mit heftigen Antworten gehäuft ein niedriges Gesamt-IgE auf.Quelle: Stoevesandt J et al. Allergy 2019; online first; DOI: 10.1111/all.13739