Wie man dem Schnarchen ein Ende setzt
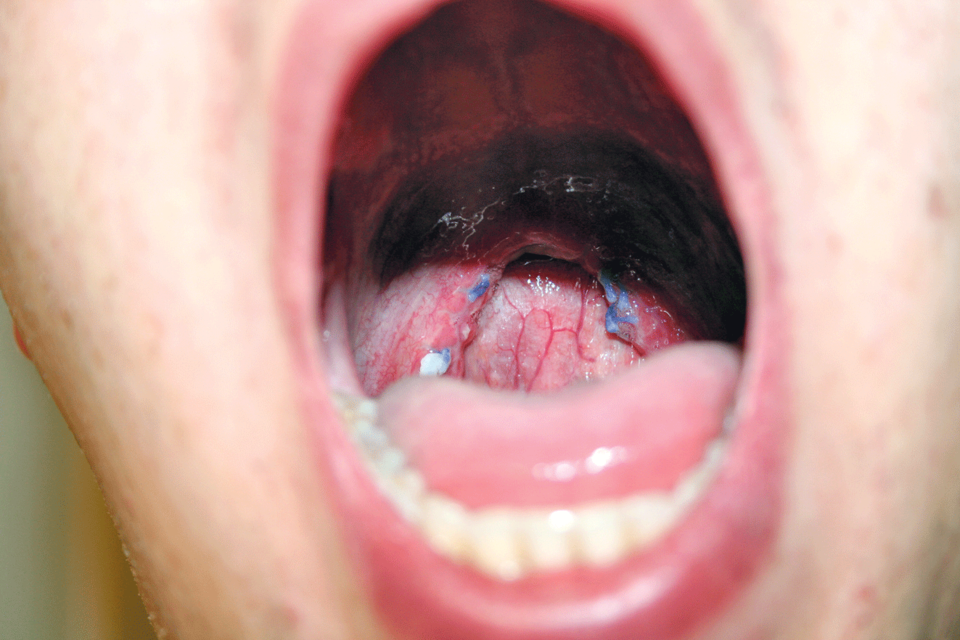
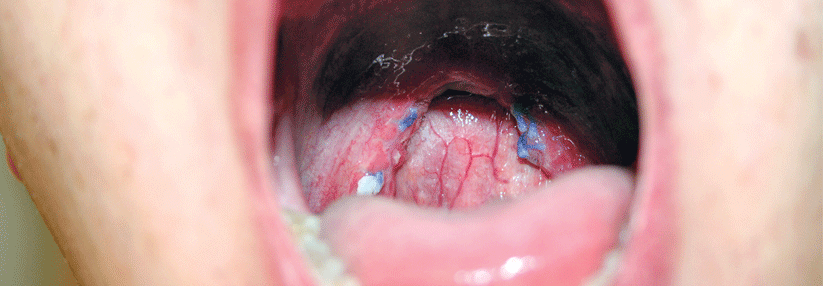 Dieser Patient hat sich einer Uvulopalatopharyngoplastik unterzogen.
© wikipedia/Jeff and Mandy G
Dieser Patient hat sich einer Uvulopalatopharyngoplastik unterzogen.
© wikipedia/Jeff and Mandy G
Eine befriedigende Definition des Schnarchens gibt es bisher nicht. Und so orientieren sich die Autoren der Leitlinie zur Diagnostik und Therapie des Schnarchens des Erwachsenen an der aktuellen International Classification of Sleep Disorders (ICSD-3). Demnach kann die Diagnose Schnarchen dann gestellt werden, wenn die folgenden Kriterien erfüllt sind:
- Der Betroffene bzw. der Bettpartner berichtet über atmungsabhängige, in der Regel inspiratorische Geräusche im Schlaf.
- Der Schnarchende klagt nicht über Schlafstörungen, die sich ursächlich auf das Schnarchen zurückführen lassen.
- Es finden sich bei der schlafmedizinischen Diagnostik keine Hinweise auf eine andere schlafmedizinische Atemstörung.
Abspecken und auf Schlafmittel verzichten
Anamnese, klinische Untersuchung und technische Verfahren sind notwendig, um Schnarchen zu diagnostizieren. In der Krankengeschichte gilt es, die Schlafgeräusche samt Risikofaktoren und Komorbiditäten genauer zu erfassen, schreiben die Leitlinienautoren unter Federführung von Professor Dr. Boris A. Stuck von der HNO-Klinik des Universitätsklinikums Marburg. Auch Begleitsymptome wie etwa Atempausen geben wichtige Hinweise, ebenso die Beobachtungen des Bettpartners. Nase, Mundhöhle und Oropharynx müssen untersucht werden. Schlafmedizinische Tests wie die Polygraphie sollten bei Therapiewunsch, Verdacht auf eine schlafbezogene Atmungsstörung und relevanten kardiovaskulären Komorbiditäten erfolgen.
Schnarch-Anamnese
- Auftreten im Zeitverlauf (jede Nacht, intermittierend etc.)
- Auftreten während des Schlafs (permanent, intermittierend, lageabhängig)
- Risikofaktoren (Alkohol, Nikotin, allergische und nicht-allergische Rhinitis, Nasenatmungsbehinderung)
- Art des Schnarchens (regelmäßig/unregelmäßig, inspiratorisch/exspiratorisch, Frequenz, Lautstärke, Geräuschcharakter)
- spezifische Befunde (schlafbezogene Atempausen, Tageschläfrigkeit etc.)
- Komorbiditäten (Hochdruck, Rhythmusstörungen, Diabetes, Übergewicht etc.)
Wird operiert, auf minimal-invasive Techniken setzen
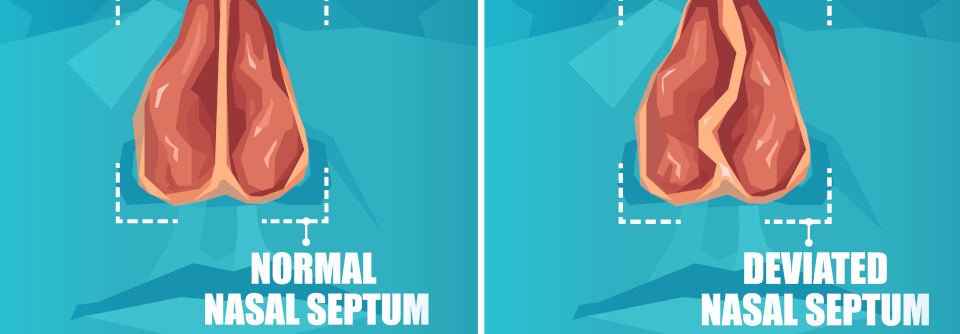
Patienten mit behinderter Atmung im Bereich der Nasenklappe profitieren eventuell von internen oder externen Nasendilatatoren. Auch die kurzfristige Anwendung von abschwellenden Nasensprays und -tropfen kommt in Betracht. Mit ihnen lässt sich die Wirkung einer Nasenmuschel-Operation simulieren. Von einer systemischen medikamentösen Therapie oder der intraoralen Anwendung von Ölen und Sprays raten die Autoren ab. Eine weitere Option bilden die Unterkiefer-Protrusionsschienen, die die oberen Atemwege stabilisieren und für die Vorverlagerung des Unterkiefers sorgen. Auch eine operative Therapie des Schnarchens ist möglich. Allerdings sollten dabei mimimalinvasive Verfahren bevorzugt werden, raten die Autoren. Schnarchern mit Nasenatmungsbehinderung sollte ein korrigierender Eingriff angeboten werden. Derzeit ist unklar, ob eine solche Operation auch bei Patienten ohne subjektive Nasenatmungsbehinderung wirkt. Wird die Ursache des Schnarchens im Weichgaumen vermutet und wünscht der Patient eine Behandlung, sollte ihm auch ein entsprechender Eingriff angeboten werden, heißt es in der Leitlinie. Auch dann sind gering invasive Verfahren zu bevorzugen, etwa die Radiofrequenztherapie und in speziellen Indikationen Weichgaumenimplantate. Erheblich invasiver ist die Uvulopalatopharyngoplastik, die üblicherweise mit einer Tonsillektomie kombiniert wird. Wegen der erhöhten Morbidität und Komplikationsrate muss die Indikation hierfür streng gestellt werden. Auch wenig invasive Eingriffe an Zungengrund oder Gaumenmandeln können im Einzelfall zur Behandlung des Schnarchens hilfreich sein. Invasive Operationen außerhalb von Nase und Weichgaumen werden in der Leitlinie ausdrücklich nicht empfohlen. Postoperativ werden Nachuntersuchungen nach zwei bis drei Monaten und nach einem Jahr empfohlen. Treten im Verlauf erneut Symptome auf, sollte man diese abklären, um eine Progression rechtzeitig erkennen zu können, raten die Leitlinienexperten.Quelle: S3-Leitlinie Diagnostik und Therapie des Schnarchens des Erwachsenen, AWMF-Register-Nr. 017/068, www.awmf.org