Planung und Dokumentation des bundesweiten Hautkrebsscreenings mangelhaft
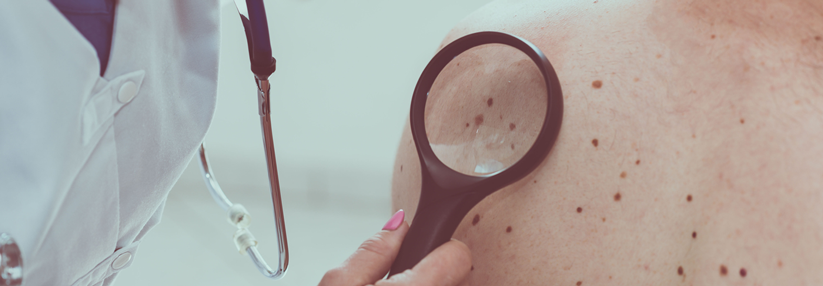
 Für ein zielgerichtetes Screening müssten Risikogruppen besser definiert werden, bemängeln Experten.
© iStock.com/35007
Für ein zielgerichtetes Screening müssten Risikogruppen besser definiert werden, bemängeln Experten.
© iStock.com/35007
Geschätzt 6,9 Mio. Bürger nutzten 2013 das Hautkrebsscreening-Programm (HKS). So heißt es in der Zwischenbilanz des BQS-Instituts für Qualität und Patientensicherheit von 2016. Das sind rund 15 % der laut Krebsfrüherkennungsrichtlinie Berechtigten. 60 % gingen damit zu ihren Hausärzten. Die wiederum überwiesen 5 % der Untersuchten wegen verdächtiger Befunde an Dermatologen. Deren Ausbeute:
- 6180 Melanome (3219 invasiv)
- 25 583 Plattenepithelkarzinome
- 42 601 Basalzellkarzinome.
Bei geschätzten 22.113 neu aufgetretenen malignen Melanomen, bedeutet das, dass nur 14,6 % mit dem Programm gefunden wurden, schreiben Dr. Dr. Joachim Hübner und seine Kollegen vom Institut für Sozialmedizin und Epidemiologie der Universität zu Lübeck.
Screening nur von Haus- und Hautärzten abrechenbar
Dabei verlief das einjährige Modellprojekt SCREEN in Schleswig-Holstein vielversprechend und zeigte, dass sich durch eine systematische Ganzkörperuntersuchung ab 20 Jahren die Krebsmortalität reduzieren lässt. Allerdings mit Abstrichen: Das Screening war erst ab 35 Jahren angesetzt – und es konnte nur von Haus- und Hautärzten abgerechnet werden. Risikogruppen wurden nicht mehr erfasst.
Das Hauptproblem sehen die Lübecker Experten aber in der Datengewinnung: „Die aktuell praktizierte Dokumentation des HKS ist hinsichtlich einer Wirksamkeitsbeurteilung leider kaum aussagekräftig.“ So lässt z.B. die Tatsache, dass in einigen KV-Bezirken über 100 % der Dermatologen teilnahmen, an der Verlässlichkeit der Dokumentation zweifeln.
Bei Männern nahm die Sterblichkeit wieder zu
Ein Vorteil durch das Screening war anhand der ermittelten Zahlen weder für Melanominzidenz noch -mortalität nachweisbar. Bei Männern nahm die Sterblichkeit zuletzt sogar wieder zu.
Zwar gehen die Autoren grundsätzlich von einem positiven Effekt aus, die resultierende Evidenz für das HKS bleibe ohne konkrete Daten aber schwach. Dass mehr Krebsverdachtsfälle beim Facharzt landen, sei nur teilweise durch Überweisungen zu erklären und könnte genauso an Selbstselektion oder sensitiveren Untersuchungsmethoden liegen. Auch Nachbesserungen gestalten sich ohne Datengrundlage als schwierig.
Der Gemeinsame Bundesausschuss (G-BA) versuchte die Evaluierbarkeit durch Veränderungen der Krebsfrüherkennungsrichtlinie zum 1.1.2019 zu verbessern. Experten warten weiterhin auf ein Versichertenpseudonym, das eine Zuordnung der Dokumentation ermöglicht. Fehlende Kennzahlen, wie Teilnahmeraten, Zeitabstände und Verdachtsfall-Überweisungen zum Hautarzt, ließen sich mit den Neuerungen nicht berechnen. Dasselbe gelte für die Zahl der zwischen den Untersuchungen entdeckten Intervallkarzinome.
Aktuell laufen zwei Ausschreibungen des G-BA und der Deutschen Krebshilfe, um die HKS-Version weiterzuentwickeln. Die Lübecker Experten sind kritisch und plädieren für ein System, das jedem Anspruchsberechtigten Zugang zum HKS gewährt, wie es z.B. für Darm- und Brustkrebs erarbeitet wurde.
Hübner J et al. Bundesgesundheitsbl 2018; 61: 1536