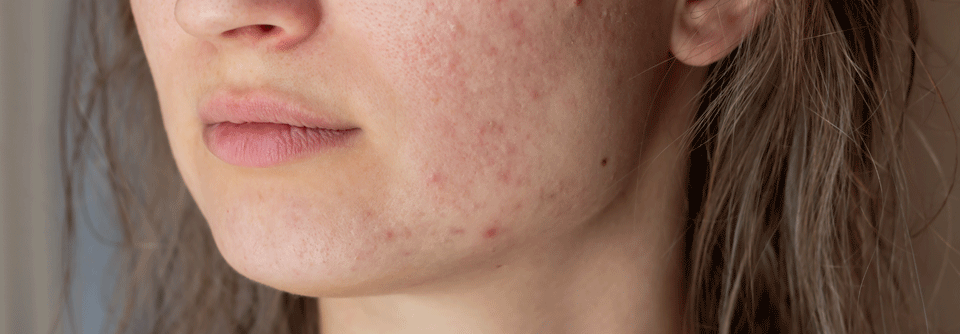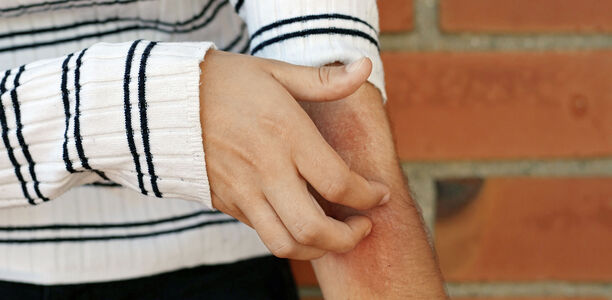
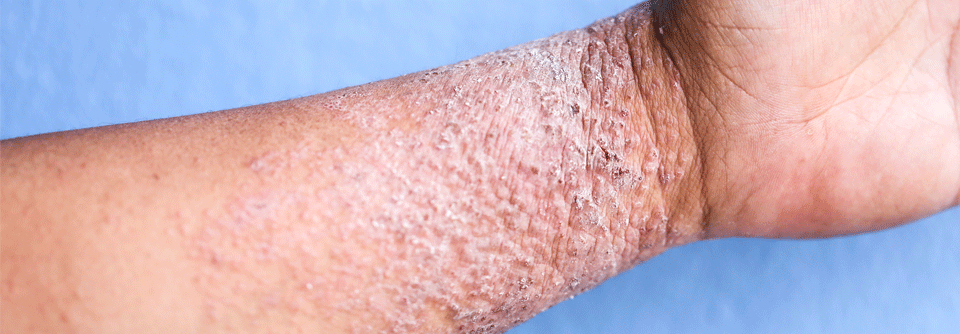
Atopische Dermatitis: Neue Systemtherapien im Fokus
 Menschen mit schwerer atopischer Dermatitis profitieren von neuen personalisierten Therapieansätzen.
Menschen mit schwerer atopischer Dermatitis profitieren von neuen personalisierten Therapieansätzen.
Die Therapieoptionen bei atopischer Dermatitis werden von Jahr zu Jahr besser. Das Verständnis molekularer Prozesse ermöglicht gezieltere Therapien mit weniger generalisierten Nebeneffekten. Zusätzlich rücken bei der AD die systemischen Aspekte der Erkrankung mehr in den Fokus – ähnlich wie bei der Psoriasis.
Die atopische Dermatitis (AD) ist inzwischen die häufigste entzündliche Hautkrankheit weltweit. Statistisch gesehen hat jeder dritte Patient bzw. jede dritte Patientin eine moderate bis schwere Erkrankung, bei der eine topische Therapie nicht mehr ausreicht, betonte Prof. Dr. Emma Guttman-Yassky, Icahn School of Medicine, Mount Sinai, New York. Die Therapieoptionen, die man für diese Patienten inzwischen hat, sind nicht mehr mit denen vor zehn Jahren zu vergleichen. Prof. Guttman-Yassky könnte sich sogar vorstellen, dass sich die therapeutischen Möglichkeiten bei der AD ähnlich gut entwickeln werden wie die bei der Psoriasis – wenn nicht sogar besser. Ähnlich wie bei der Psoriasis versteht man die AD inzwischen als Systemerkrankung, da sich die Entzündung der Haut auf den Körper überträgt bzw. ausweitet. Beispielsweise konnten mehrere populationsbasierte Studien eine Verbindung der AD mit kardiovaskulären Erkrankungen herstellen.
Die Systemtherapien adressieren zu einem Großteil den Th2-Signalweg. Den Startpunkt für diese Entwicklung gab Dupilumab, das erstmals den EASI*-90 als Therapieendpunkt interessant machte (knapp 33 % unter der maximalen In-Label-Dosierung nach 16 Wochen). Man wisse inzwischen, dass durch die neuen Therapien noch mehr möglich ist, so die Referentin. Nicht zuletzt sei man bei der Psoriasis schon länger beim PASI**-100 als Endpunkt angelangt.
Dem dualen Interleukin(IL)-4/13-Hemmer folgten die spezifischen IL-13-Inhibitoren (Tralokinumab und Lebrikizumab). Zudem deuteten Studien eine nachhaltige Krankheitsmodifikation an, dass ein Strecken der Dosisintervalle sowie Therapiepausen möglich sind, ohne das Ansprechen (ganz) zu verlieren. Derzeit in der Entwicklung befinden sich weitere Wirkstoffe, die auch IL-13 adressieren, aber eine längere Halbwertszeit aufweisen und z. B. weniger Injektionen bedürfen (APG777, Phase 2, derzeit auf vier Injektionen angelegt).
Der IL-31-Hemmer Nemolizumab rückt das Juckreiz-Zytokin in den Mittelpunkt der Therapie und macht eine stärker individualisierte Behandlung möglich. Daneben reduzieren sich auch die Hautläsionen, was ihn zu einer guten Option für Patienten macht, die primär unter Pruritus leiden, so die Referentin.
Inzwischen geht die Entwicklung über die Th2-Moleküle hinaus. Es gibt u.a. OX-40-Hemmer, IL-22- und IL-18-Hemmer, die sich derzeit in der Entwicklung befinden, sowie dual wirkende Moleküle. IL-22 ist bei der AD ein wichtiges Zytokin, das vor allem für die Barrieredefekte und die Hyperplasie verantwortlich ist. Letzteres tritt vor allem bei Menschen mit dunklem Hauttyp auf („Black ethnicity“). In der Phase-2-Studie zu Temtokibart zeigte sich im Placebovergleich eine deutliche Verbesserung in Woche 16 und Woche 32 (Rückgang des EASI um etwa 60 % in den Dosierungen ab 300 mg). Das Sicherheitsprofil schien insgesamt gut, sagte Prof. Guttman-Yassky.
Der OX40-Rezeptor wird hauptsächlich von aktivierten T-Zellen exprimiert und durch Rocatinlimab blockiert. Amlitelimab bindet dagegen den OX40-Liganden u. a auf dendritischen Zellen. Beide Substanzen erreichten in ihren jeweiligen Studien die primären Endpunkte. Rocatinlimab in der Phase-2-Studie brauchte etwas Zeit, bis der Effekt signifikant wurde, wobei es sich auch um einen Klasseneffekt der OX40-Hemmer handeln könnte. Allerdings behielten 80–90 % der Responder (v. a. die aus der Gruppe der höheren Dosierung) ihr Ansprechen auch nach Absetzen über mehrere Monate bei. In einer aktuellen Phase-3-Studie erreichten nach 24 Wochen 26 % der Behandelten eine 90-100%ige Verbesserung des EASI und der Anteil schien zum Zeitpunkt der Auswertung noch kein Plateau erreicht zu haben. Als Nebenwirkungen traten hauptsächlich Fieber und Schüttelfrost nach der ersten Dosis auf, beides war meist nach 48 h wieder abgeklungen. Amlitelimab zeigte in der Phase-2b-Studie EASI-75-Ansprechraten von bis zu 73 % nach 24 Wochen (höchste Dosierung). Genauere Auswertungen zu den Nebeneffekten aus den Phase-3-Studien werden derzeit erwartet.
Die Möglichkeit einer oralen Systemtherapie bieten vor allem die JAK-Inhibitoren. Sie adressieren mehrere Zytokin-Signalwege, was je nach individueller Krankheitsausprägung neben der schnelleren Symptombesserung (z. B. im Vergleich zu Dupilumab) von Vorteil sein kann. Gegenüber Dupilumab punktete Upadacitinib vor allem bei den EASI-90- und EASI-100-Ansprechraten (61 % und 28 %) sowie der guten Juckreizlinderung (55 %) zu Woche 16. Wie JADE-EXTEND mit Abrocitinib über 96 Wochen zeigte, lässt sich eine Response (24 % mit EASI-100) mit den JAK-Inhibitoren aufrechterhalten. Die stärkere Wirkung erkauft man sich allerdings mit etwas mehr Nebenwirkungen, z. B. mehr Infektionen (v. a. Zoster) im Vergleich z.B. zur Anti-IL-13-Therapie (Konjunktivitis).
Vorsichtig sollte man daher u. a.bei Menschen über 65 Jahren und Rauchern sein, riet die Referentin.
Derzeit in Phase-1b getestet wird das auf STAT-6 (Signal Transducer and Activator of Transcription 6) gerichtete Molekül KT-621. „Davon werden wir sicher nächstes Jahr mehr hören“, ist sich Prof. Guttman-Yassky sicher. Bei gesunden Freiwilligen zeigten sich für die AD-Biomarker TARC und Eotaxin-3 vergleichbare Ergebnisse wie unter Dupilumab. Eine Phase-2b-Studie zu AD und Asthma ist geplant.
*Eczema Area and Severity Index
**Psoriasis Area and Severity Index
Quelle: Kongressbericht EADV Congress 2025
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).