Irreversible Schäden bei rheumatoider Arthritis sind vermeidbar
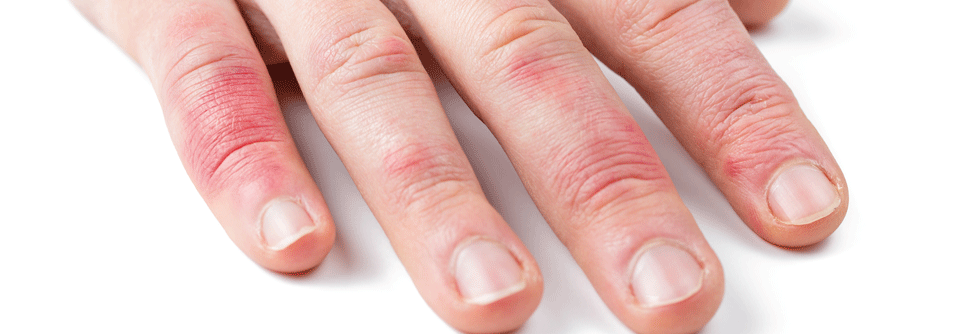
 Die rheumatoide Arthritis (RA) betrifft in Deutschland 0,8–1,2 % der Erwachsenen, Frauen zwei- bis dreimal häufiger als Männer.
© hriana - stock.adobe.com
Die rheumatoide Arthritis (RA) betrifft in Deutschland 0,8–1,2 % der Erwachsenen, Frauen zwei- bis dreimal häufiger als Männer.
© hriana - stock.adobe.com
Die rheumatoide Arthritis (RA) betrifft in Deutschland 0,8–1,2 % der Erwachsenen, Frauen zwei- bis dreimal häufiger als Männer. Erstmals klinisch bemerkbar macht sich die Erkrankung meist in einem Alter zwischen 65 und 74 Jahren. Doch bereits Jahre vorher lassen sich bei vielen Betroffenen Autoantikörper gegen zyklisch citrullinierte Peptide (ACPA) und Rheumafaktoren als frühe pathogenetische Treiber nachweisen.
Im weiteren Verlauf wird die Synovitis pathogenetisch relevant, schreiben Dr. Jutta Bauhammer und Prof. Dr. Christoph Fiehn von der Gemeinschaftspraxis Rheumatologie Baden-Baden. Hochaktive Fibroblasten und Makrophagen produzieren entzündliche Mediatoren, insbesondere TNF-alpha und Interleukin-6. Zur Familie der Tumornekrosefaktoren gehört auch der Receptor Activator of NF-κB Ligand (RANKL). Dieses Zytokin aktiviert Osteoklasten, die dann ihr Zerstörungswerk am Knochen verrichten.
Klinisch präsentiert sich die frühe RA als symmetrische Polyarthritis der Fingergrund-, Mittel- und Handgelenke. Die Betroffenen klagen über Schwellungen, Schmerzen und Bewegungseinschränkungen. Auch an Beuge- und Strecksehnen manifestiert sich häufig der Entzündungsprozess. Typisch ist eine Morgensteifigkeit, die initial mehr als eine Stunde anhält.
Die weitere Progression mit Destruktion von Knorpel, Knochen und Bändern, die letztlich zu den typischen Deformitäten führt, lässt sich nur durch eine frühzeitige Kontrolle der Entzündung aufhalten. Neben den klassischen Fehlstellungen an den Händen kann an der unteren Extremität ein Pes planovalgus entstehen. An der Wirbelsäule bevorzugt die RA das Atlantoaxialgelenk.
Gefürchtet ist die atlantodentale Luxation, die bei Zerstörung des Bandapparats entstehen kann. Durch sie droht eine Kompression der Medulla oblongata.
Mit der RA assoziiert tritt bei bis zu 8 % der Erkrankten eine interstitielle Lungenerkrankung auf. Fatigue, Depression, Anämie und Osteoporose sind häufige systemische Komorbiditäten. Auch kardiovaskuläre Krankheiten und Malignome kommen bei Patientinnen und Patienten mit RA häufiger vor als in der Allgemeinbevölkerung.
Synovitis-Nachweis ist diagnostisch wegweisend
Um die Progression der RA zu bremsen, muss die Diagnose frühzeitig gesichert werden. ACPA und Rheumafaktor (RF) besitzen beide eine Sensitivität von 65–85 %. Die Spezifität von ACPA ist jedoch höher (mit > 95 % vs. 80 %). Sehr hohe Titer sprechen für einen schweren Verlauf.
Entscheidend für die Diagnose ist der Nachweis der Synovitis mittels Sonografie oder MRT. Für die Praxis bietet sich vor allem die B-Mode-Sonografie an. Sie macht die Entzündung der Gelenkinnenhaut und frühe Erosionen sehr gut sichtbar. Die MRT kann dies ebenfalls und liefert zusätzlich noch Informationen darüber, ob ein Knochenödem vorliegt. Dieses geht einer strukturellen Gelenkveränderungen voraus, ist aber noch reversibel. Die konventionelle Röntgendiagnostik hat vor allem in späteren Krankheitsstadien ihren Platz.
Sobald die Diagnose gesichert ist, sollte eine Therapie mit csDMARD* begonnen werden. Das Ziel lautet Remission oder wenigstens eine niedrige Krankheitsaktivität. Als Medikament erster Wahl nennt das Autorenteam Methotrexat.
Zur Verlaufskontrolle der Krankheitsaktivität werden alle 12 Wochen validierte Scores eingesetzt wie der DAS28 (Disease Activity Score 28) oder der SDAI (Simple Disease Activity Score). Um das Ziel der Remission möglichst rasch zu erreichen, kommen in den ersten drei bis sechs Monaten zusätzlich Glukokortikoide zum Einsatz. Intraartikuläre Steroidinjektionen in einzelne entzündete Gelenke können den Therapieerfolg auch im weiteren Verlauf fördern.
Kennzeichen der interstitiellen Lungenerkrankung bei RA
Die mit der RA assoziierte interstitielle Lungenerkrankung (RA-ILD) entwickelt sich im Mittel zwei bis drei Jahre nach der Gelenkentzündung, selten davor. In 50–60 % der Fälle präsentiert sie sich als gewöhnliche interstitielle Pneumonie und ist mit einer signifikant erhöhten Morbidität und Mortalität verbunden. Als Risikofaktoren für eine RA-ILD gelten höheres Alter, männliches Geschlecht, bestehende Raucheranamnese, höhere Krankheitsaktivität und Seropositivität für Rheumafaktor und/oder ACPA. Für die Therapie der RA-ILD favorisieren internationale Leitlinien Rituximab. Die frühere These, dass Methotrexat die Lungenkrankheit verschlechtert, ist widerlegt, es kann daher ebenso zum Einsatz kommen.
Bleibt das Therapieziel unerreicht, sollte die Medikation nach spätestens 24 Wochen eskaliert werden, bei fehlendem Ansprechen (< 50 % Reduktion in validierten Scores) schon nach 12 Wochen. In Betracht kommen dann csDMARD-Kombinationen wie Methotrexat/Leflunomid. Besteht ein hohes Risiko für einen schweren Verlauf, kann aber schon zu diesem Zeitpunkt ein Biologikum (bDMARD) verabreicht werden, z. B. ein TNF-alpha-Blocker oder Abatacept. In der Regel kombiniert man die bDMARD mit Methotrexat, weil das ihre Wirkung verstärkt, Ausnahmen sind die Anti-IL6-Antikörper Tocilizumab und Sarilumab.
Nach 24 bzw. 12 Wochen wird das Ansprechen bzw. Erreichen der Remission erneut bewertet. Ist die Response noch nicht ausreichend, kann zu einem anderen bDMARD oder zu einem tsDMARD**, d. h. einem JAK-Inhibitor wie Tofacitinib, gewechselt werden. Sowohl bDMARD als auch tsDMARD wirken der Progression von strukturellen Gelenkveränderungen erfolgreich entgegen. Wenn bereits funktionelle Einschränkungen bestehen, sollten zusätzlich nichtmedikamentöse Optionen ausgeschöpft werden, darunter Physiotherapie, Ergotherapie und psychologische Schmerztherapie.
*Conventional synthetic disease-modifying antirheumatic drugs
**Targeted synthetic DMARD
Quelle: Bauhammer J, Fiehn C. „Rheumatoide Arthritis“, Dtsch Med Wochenschr 2025; 150: 508-520; doi: 10.1055/a-2286-6620
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).