Malaria tropica: Aktualisierte Leitlinie hilft bei Diagnostik und Therapie
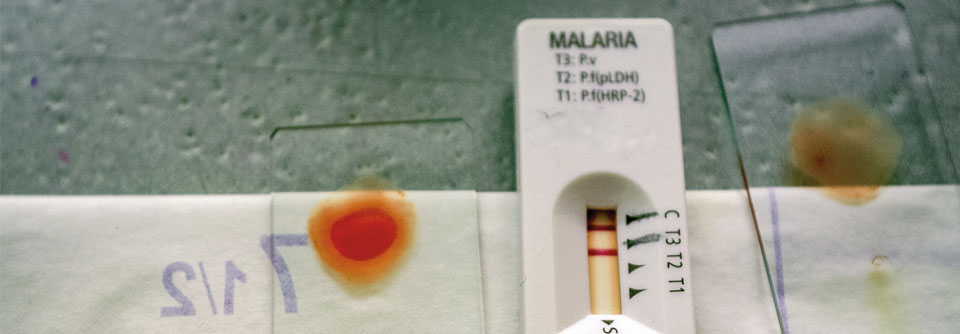 Mit Schnelltests oder per Blutausstrich lässt sich die Malaria zeitnah nachweisen.
© Walter – stock.adobe.com
Mit Schnelltests oder per Blutausstrich lässt sich die Malaria zeitnah nachweisen.
© Walter – stock.adobe.com
Malaria ist bei Menschen, die aus dem Urlaub zurückkommen, eine der bedeutendsten Infektionskrankheiten. Da die Erkrankung lebensbedrohlich verlaufen kann, ist eine frühe Diagnostik und Therapie entscheidend. Die aktualisierten S1-Leitlinie fasst das Wichtigste zusammen.
Autochthone Malariafälle in gemäßigten Zonen sind selten. Die hierzulande auftretenden Infektionen wurden normalerweise in tropischen bzw. einigen subtropischen Gebieten erworben. Die fünf Plasmodienarten (Plasmodium falciparum, P. vivax, P. ovale, P. malariae, P. knowlesi), die eine Malaria auslösen, verursachen unterschiedliche Krankheitsbilder (s. Tabelle). Klinisch machen sich alle Varianten in der Regel aber durch Fieber bemerkbar. Auch Kopf-, Muskel- und Gelenkschmerzen sind mögliche Symptome. Manche Betroffenen geben Bauchschmerzen, Durchfall oder Husten an.
In den Laboruntersuchungen fällt typischerweise eine Thrombozytopenie bei oft fehlender Leukozytose auf. Hinzu kommt eine Hämolyse und im weiteren Verlauf werden die Erkrankten anämisch. CRP und Procalcitonin können deutlich erhöht sein. Allerdings ist keine dieser Laborveränderungen obligat – fehlen sie, sollte bei entsprechendem Verdacht dennoch eine spezifische Diagnostik erfolgen, heißt es in der Leitlinie, die unter dem Vorsitz von Prof. Dr. Michael Ramharter, Sektion Tropenmedizin am UKE, Hamburg, aktualisiert wurde.
Prinzipiell besteht ein Malariaverdacht nach Aufenthalt in einem Risikogebiet:
- immer: bei Fieber, insbesondere innerhalb der ersten vier Monate sowie bei schwerer Symptomatik ohne Fieber, v. a. wenn zusätzlich das Labor auffällig ist: Hämolyse, Thrombozytopenie, Nierenversagen
- gelegentlich: bei Kopf- und Gliederschmerzen sowie Abgeschlagenheit, wenn von einer mehrmaligen Exposition ausgegangen werden kann (Hochtransmissionsgebiete, Semi-Immunität) – auch ohne Fieber und bei länger zurückliegendem Aufenthalt
- in Einzelfällen: bei septischer Klinik (Hämolyse, Thrombozytopenie) nach Bluttransfusion, Transplantation und i. v. Drogenabusus, auch ohne Aufenthalt in Malariagebieten. Außerdem bei unklarem, rezidivierendem Fieber mit passenden Laborveränderungen oder Splenomegalie unklarer Ursache (v. a. mit zusätzlichen Fieberepisoden).
Malaria tropica hat eine Letalität von bis zu 1 %
Die durch Plasmodium falciparum verursachte Malaria tropica macht rund 85 % der importierten Malariafälle in Deutschland aus. Die Letalität liegt bei ca. 0,5–1 %. Wichtig ist: Eine Malariaprophylaxe schließt die Infektion nicht aus. 2018 wurde bei fast jedem fünften Fall anamnestisch die Einnahme einer Prophylaxe angegeben.
Hinsichtlich der parasitologischen Diagnostik wird empfohlen, nur auf entsprechend erfahrenes Personal zurückzugreifen. Das Untersuchungsergebnis liegt im Idealfall innerhalb einer Stunde vor. Als Verfahren kommen zum Einsatz: Dicker Tropfen, Blutausstrich, Antigen-Schnelltests, PCR sowie serologische Untersuchungen. Ist in der Akutsituation eine eindeutige Speziesbestimmung nicht möglich, empfiehlt das Leitliniengremium, gemäß einer Malaria tropica zu behandeln, um den Therapiebeginn nicht zu verzögern.
Für Kranke mit Malaria tropica oder Knowlesi-Malaria sieht man in der Leitlinie generell eine stationäre Behandlung vor, da es zu einer raschen klinischen Verschlechterung kommen kann. Für Malaria tertiana bzw. quartana – ausgelöst durch P. vivax/ovale bzw. P. malariae – reicht trotz starker Symptomatik meist die ambulante Versorgung aus, da lebensbedrohliche Komplikationen selten sind. Als Ausnahme gelten Menschen mit Komorbiditäten, schlechtem klinischem Zustand, vorliegenden Risikofaktoren oder schlechter ambulanter Versorgungsmöglichkeit.
Zur Therapie der unkomplizierten Malaria sind in Deutschland verschiedene Substanzen zugelassen, wobei Artemether/Lumefantrin (ab 35 kg: 80 mg/480 mg) 2 x täglich für drei Tage sowie Dihydroartemisinin/Piperaquin (ab 75 kg: 160 mg/1.280 mg) 1 x täglich für drei Tage als Medikamente der ersten Wahl gelten. Letzteres ist in Deutschland nur eingeschränkt verfügbar, weswegen auch Atovaquon/Proguanil (ab 40 kg: 1.000 mg/400 mg) 1 x täglich für drei Tage infrage kommt – allerdings nicht, wenn der Infektion eine Prophylaxe mit Atovaquon/Proguanil vorausging.
Weiteres Vorgehen bei Malaria-Erkrankten
- generell: körperliche Untersuchung, Atem- und Herzfrequenz, O2-Sättigung, Blutdruck, Bewusstseinszustand, Temperatur
- Labor: Differenzialblutbild, CRP, Blutglukose, Kreatinin, Transaminasen, Bilirubin, LDH, Elektrolyte, Gerinnungsstatus; ggf. zusätzlich BGA mit Säure-Basen-Status und Laktat
- apparativ: EKG (QTc-Zeit, Arrhythmien) v. a. bei Gabe von QTc-Zeit verlängernden Medikamenten bzw. kardialem Risikoprofil
- bei P. falciparum und P. knowlesi: Bestimmung Parasitenzahl/μl bzw. Anteil der infizierten Erythrozyten zur Gesamterythrozytenzahl [in %]
- bei Malaria tertiana: Ausschluss eines G6PD-Mangels (frühzeitig) für die Primaquin-Prophylaxe (off-label zur Hypnozoiteneradikation)
Komplizierte Fälle müssen auf die Intensivstation
Als kompliziert gilt die Erkrankung, sobald Anzeichen bestehen, dass ein lebenswichtiges Organ versagt oder eine Hyperparasitämie (P. falciparum: > 250.000/μl) besteht. Eine solche lebensbedrohliche Situation erfordert ein anderes Management, diese Personen gehören intensivmedizinisch überwacht.
Warnhinweise aus der Diagnostik sind: Bewusstseinsstörungen, epileptische Anfälle, Ateminsuffizienz, Schock, Hypotonie, Tachykardie, Spontanblutungen, Urinausscheidung < 400 ml/24h, ausgeprägte Schwäche.
Bei komplizierter Malaria kommt in erster Linie parenterales Artesunat zum Einsatz. Falls kein Artesunat verfügbar ist, sollte Kontakt mit einer tropenmedizinischen Institution aufgenommen werden (Liste abrufbar auf www.dtg.org), um die Therapie sicherzustellen und den oder die Betroffene ggf. in eine spezialisierte Einrichtung zu verlegen. In Ausnahmefällen – z. B. bei Allergie/Unverträglichkeit – ist intravenöses Chinindihydrochlorid eine Option
Relevante Malaria-Erreger
| Krankheit und Erreger | Inkubationszeit | Besonderheiten |
|---|---|---|
| Malaria tropica (P. falciparum) | 6–30 Tage, gelegentlich länger | oft schwere Verläufe, unbehandelt hohe Letalität |
| Malaria tertiana (P. vivax, P. ovale) | 12 Tage bis > 1 Jahr | schwere Verläufe selten, Rezidivprophylaxe i.d.R. notwendig |
| Malaria quartana (P. malariae) | 12–30 Tage; in Einzelfällen lange Inkubationszeit möglich | langsamer Vermehrungszyklus über 72 Stunden, persistierende Infektion, Rückfälle Jahre später sind möglich |
| Knowlesi-Malaria (P. knowlesi) | >1 Woche | Vorkommen nur in Südostasien, rasche Progression, schwere Verläufe möglich |
Quelle: S1-Leitlinie „Diagnostik und Therapie der Malaria“; AWMF-Register-Nr. 042-001; www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).