Morbus Behçet: Medikation abhängig von den Symptomen und dem Verlauf wählen
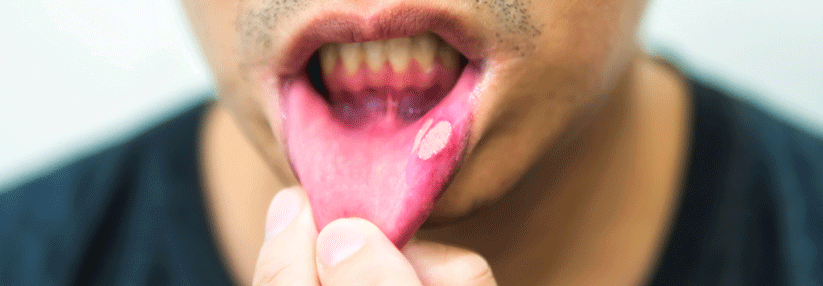
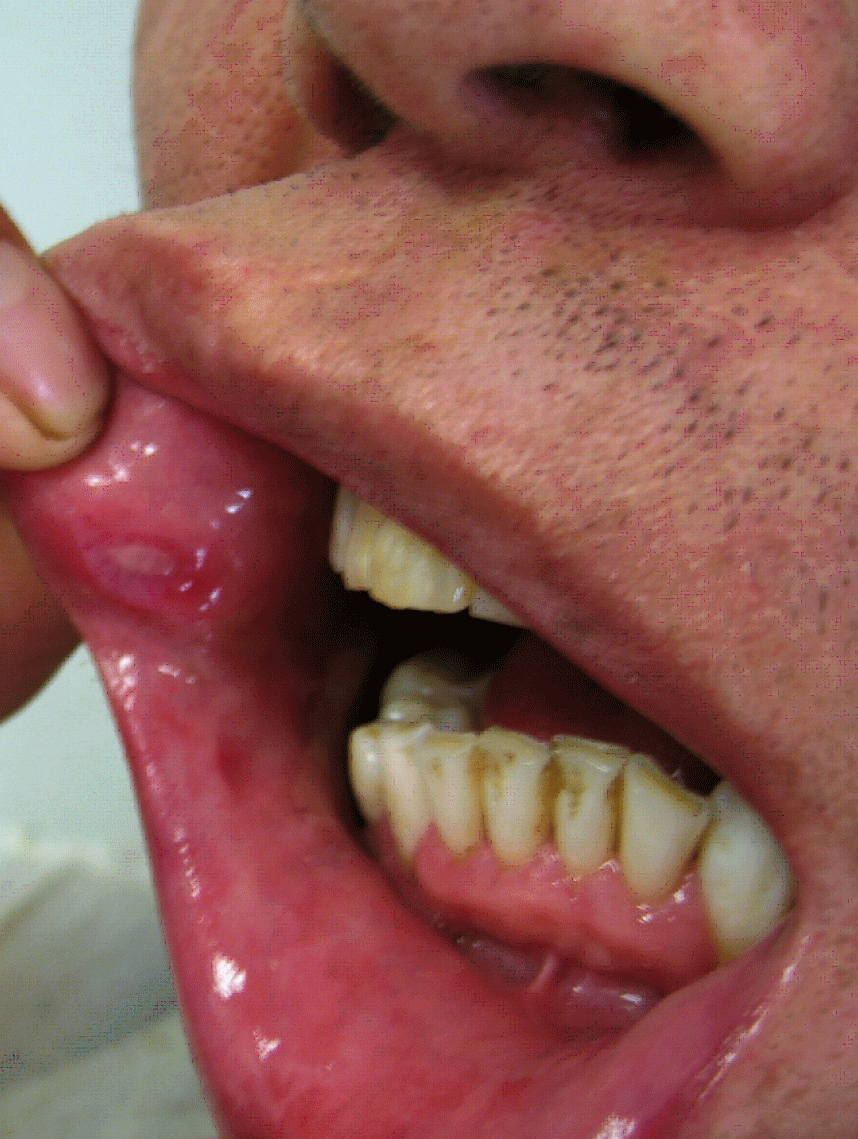
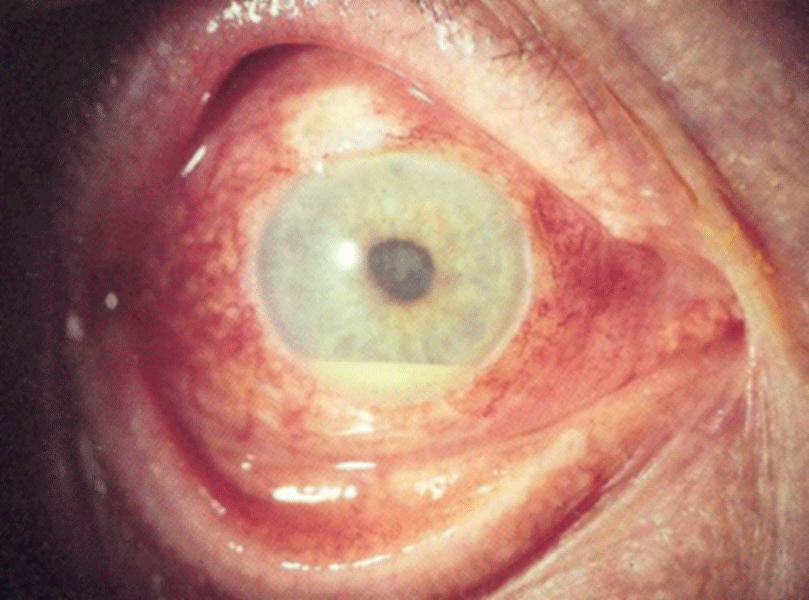
 Als typische Zeichen des Morbus Behçet
gelten orale Aphthen (links) und die Uveitis. Sie kann mit einem Hypopyon (rechts) einhergehen.
© wikipedia/EyeMD (Rakesh Ahuja, M.D.); wikimedia/Ahmet Altiner MD, Rajni Mandal MD (CC BY-SA 3.0)
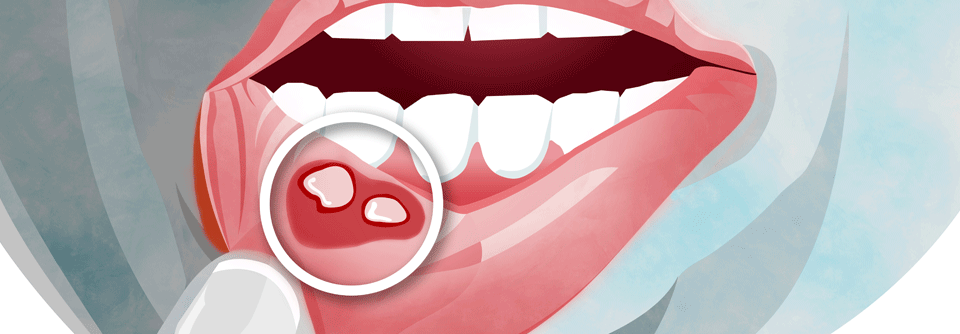
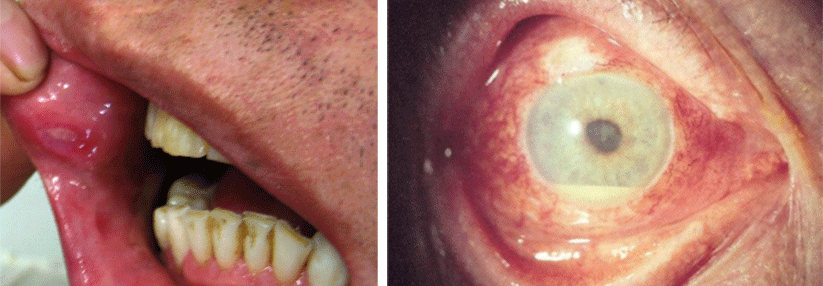
Als typische Zeichen des Morbus Behçet
gelten orale Aphthen (links) und die Uveitis. Sie kann mit einem Hypopyon (rechts) einhergehen.
© wikipedia/EyeMD (Rakesh Ahuja, M.D.); wikimedia/Ahmet Altiner MD, Rajni Mandal MD (CC BY-SA 3.0)
Das Behçet-Syndrom ist eine chronische Vaskulitis von Gefäßen variabler Größe und imponiert v.a. durch orale und genitale Aphthen. Aber auch okuläre Läsionen und intestinale Störungen, die chronisch-entzündlichen Darmerkrankungen ähneln, kommen vor. Zu den schwerwiegendsten Folgen zählen neben der möglichen ZNS-Beteiligung venöse Thrombosen und arterielle Aneurysmen.
Vor allem junge Männer mit schweren Verläufen
Das Spektrum der Verwechslungsmöglichkeiten ist durchaus groß: Es reicht von Lichen ruber planus, Spondyloarthritis und Multipler Sklerose bis zur Lues, berichtete Professor Dr. Ina Kötter, bis vor Kurzem Leiterin der Rheumatologie der Asklepios Klinik Hamburg-Altona.
In der deutschstämmigen Bevölkerung tritt der Behçet bei 1,5/100 000 Menschen auf, unter den hierzulande lebenden Türken sogar bei 77/100 000. Die Erkrankung manifestiert sich meist zwischen dem 20. und 40. Lebensjahr, Männer sind deutlich häufiger als Frauen betroffen und weisen eine schlechtere Prognose auf. Vor allem junge Männer unter 24 Jahren entwickeln schwere Verläufe.
Leichte Symptome erfordern keine intensive Therapie, häufige Rezidive können hingegen zu irreversiblen Schäden führen. Die neuen EULAR-Empfehlungen warten deshalb mit zwei Änderungen auf:
- Ein leichter Verlauf darf jetzt mit dem Phosphodiesterase-4-Hemmer Apremilast behandelt werden als Alternative z.B. zu Colchicin. Dies betrifft überwiegend Patienten mit Aphthen, sie dürfen weder eine Augenbeteiligung noch neurologische, gastrointestinale oder arterielle Läsionen aufweisen.
- Bei ZNS-Beteiligung gilt Cyclophosphamid als Tabu, es bedarf direkt eines TNF-Blockers. Ciclosporin A sollte weiterhin nicht bei ZNS-Manifestationen (anamnestisch oder aktuell) eingesetzt werden, es kann diese Veränderungen begünstigen
| Internationale Kriterien | |
|---|---|
Symptome | Punkte |
okuläre Veränderung | 2 |
genitale Aphthen | 2 |
orale Aphthen | 2 |
Hautläsionen | 1 |
neurologische Manifestation | 1 |
vaskuläre Manifestation | 1 |
positiver Pathergie-Test (optional) | 1 |
ab 4 Punkten: Behçet-Syndrom wahrscheinlich ab 5 Punkten: hochwahrscheinlich ab 6 Punkten: fast sicher | |
Thrombosen und Gefäßläsionen
In der Behandlung der akuten tiefen Beinvenenthrombose sollte man auf eine Antikoagulation möglichst verzichten. Die adäquate Immunsuppression entscheidet über den Therapieerfolg, nur sie kann Rezidive verhindern, wie Studiendaten vor allem aus Frankreich ergeben haben. Infrage kommen Steroide und Immunsuppressiva (z.B. Azathioprin, Cyclophosphamid und Ciclosporin A), die Auswahl richtet sich nach dem Schweregrad der Thrombose. Im Falle refraktärer Gerinnsel können TNF-Blocker oder eventuell auch Antikoagulanzien in Betracht gezogen werden.
Da viele Patienten mit Behçet-Syndrom sowohl venöse als auch arterielle Gefäßläsionen aufweisen, gilt es stets zu prüfen, ob neben der Thrombose noch Aneurysmata vorliegen, aus denen der Betroffene bluten könnte. Dann wäre eine Antikoagulation erst recht ungünstig. Bei pulmonalarteriellen Läsionen eignen sich hochdosierte Steroide und Cyclophosphamid, in refraktären Fällen TNF-Inhibitoren. Falls die Zeit es zulässt, sollte eine adäquate Immunsuppression schon vor geplanten Eingriffen etabliert werden. Außerdem ist die Embolisation der offenen Operation vorzuziehen.
Uveitis
Entsprechend der EULAR-Empfehlung sollten Patienten mit visusbedrohendem Befund (initial oder rekurrierend) hoch dosierte Steroide, Infliximab oder Interferon-α erhalten. Allerdings wurde Adalimumab inzwischen für die posteriore Uveitis und Panuveitis sowie für die retinale Vaskulitis zugelassen, das gilt somit auch für die Uveitis unter dem Behçet-Syndrom. „Sie sollten also eigentlich primär Adalimumab einsetzen. Falls das nicht wirkt, kommen Interferon oder Infliximab infrage, die für diese Indikation nicht formal zugelassen sind“, erklärte Prof. Kötter.
TNF-Blocker vs. Interferon
Hirnbeteiligung
Akute Attacken einer parenchymatösen ZNS-Beteiligung erfordern hochdosierte Steroide (langsam ausschleichen!) plus Immunsuppressiva. In schweren Fällen sind TNF-Blocker erforderlich. Auch bei Hirnvenenthrombose sind Steroide indiziert. Antikoagulanzien dürfen allenfalls kurzfristig eingesetzt werden.Gastrointestinale Entzündungen
Von 41 Teilnehmern mussten sieben aufgrund von Nebenwirkungen eine japanische Studie abbrechen. 16 erreichten eine Remission unter oraler 5-Aminosalicylsäure und brauchten deutlich weniger Rescue-Medikamente. Die Methode scheint also zu funktionieren, aber nicht bei allen.Quelle: 47. Kongress der Deutschen Gesellschaft für Rheumatologie
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).