Chronische Ulzera – Durchblutungsstörung, Infektion oder Tumor?
 Vorerkrankungen wie die rheumatoide Arthritis oder Morbus Crohn können die Entwicklung chronischer Ulzera fördern.
© chatuphot – stock.adobe.com
Vorerkrankungen wie die rheumatoide Arthritis oder Morbus Crohn können die Entwicklung chronischer Ulzera fördern.
© chatuphot – stock.adobe.com
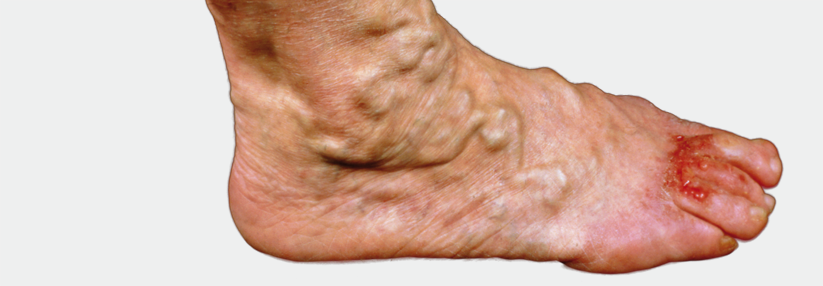
Mehr als 80 % der hartnäckigen Geschwüre bilden sich aufgrund einer chronisch venösen Insuffizienz oder wegen einer peripheren arteriellen Verschlusskrankheit (PAVK). Für eine Venenschädigung sprechen die Lokalisation am medialen Knöchel, begleitende Beinödeme und klinische Zeichen wie Varizen, Hyperpigmentierung und Dermatosklerose.
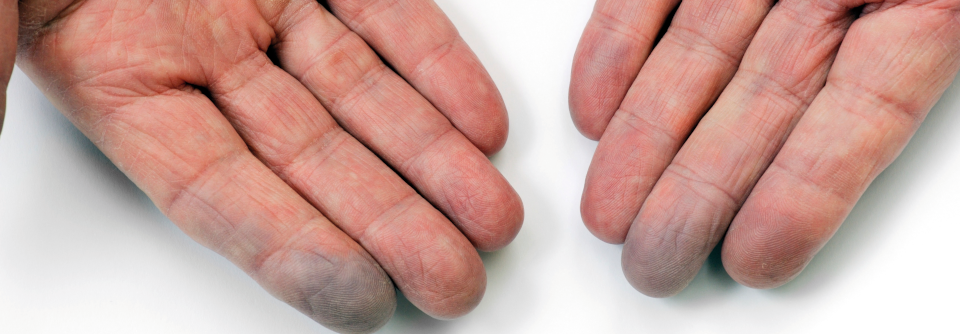
Bei der PAVK bildet sich das Ulkus eher streckseitig oder am Fußrücken. Die Akren sind oft kühl, der Unterschenkel schlank und haarlos, die Gehstrecke aufgrund der Claudicatio intermittens eingeschränkt, schreiben Privatdozentin Dr. Cornelia Erfurt-Berge und Professor Dr. Regina Renner von der Hautklinik am Universitätsklinikum Erlangen.
Durchblutungsstörungen
Um Therapiefehler zu vermeiden, raten die Autorinnen zu einer vaskulären Basisdiagnostik (Fußpulse, Knöchel-Arm-Druck-Index, Ultraschall) schon bei der Erstkonsultation. Eine Kompressionsbehandlung ist kontraindiziert bei:
- fortgeschrittener PAVK mit < 0,5 im Knöchel-Arm-Druck-Index
- dekompensierte Herzinsuffizienz
- septische Phlebitis
- Phlegmasia coerulea dolens
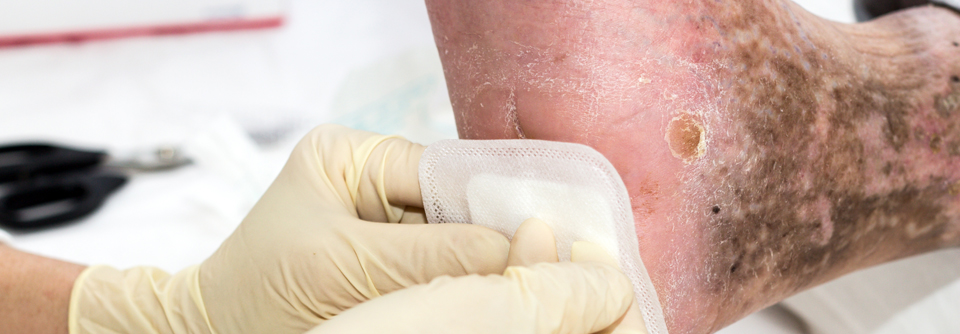
Neben Ulcus cruris venosum, arteriosum und mixtum muss man mit Folgeschäden des postthrombotischen Syndroms rechnen. Die damit verbundenen Läsionen ähneln einem Venengeschwür mit ausgeprägter Dermatosklerose. Auch andere Mechanismen des Gefäßverschlusses können zu lokalem Gewebsuntergang führen, etwa die Kalziphylaxie, bei der eine Mediaverkalkung zu nekrotischen Ulzera im Wadenbereich führt. Das Ulcus cruris hypertonicum, bei dem ein schlecht eingestellter RR zur Kalzifizierung mit akuter kutaner Obliteration führt, manifestiert sich ebenfalls in der Regel am dorsalen Unterschenkel.
Wesentlich seltener als vaskuläre Unterschenkelgeschwüre hingegen sind immunologisch, infektiös und malignombedingte Veränderungen. Ihre rechtzeitige Diagnose ist für die Patienten nicht minder wichtig, wie die folgenden Beispiele zeigen.
Immunologische Wunden
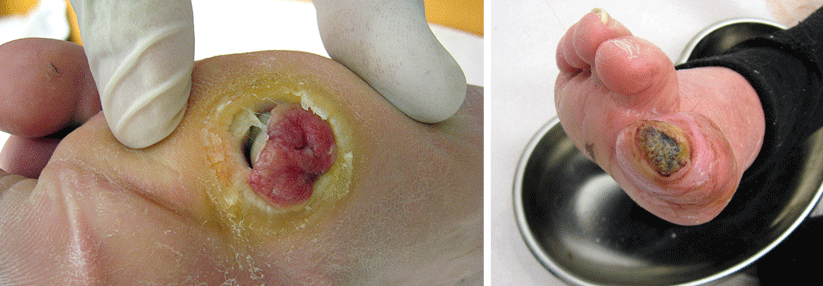
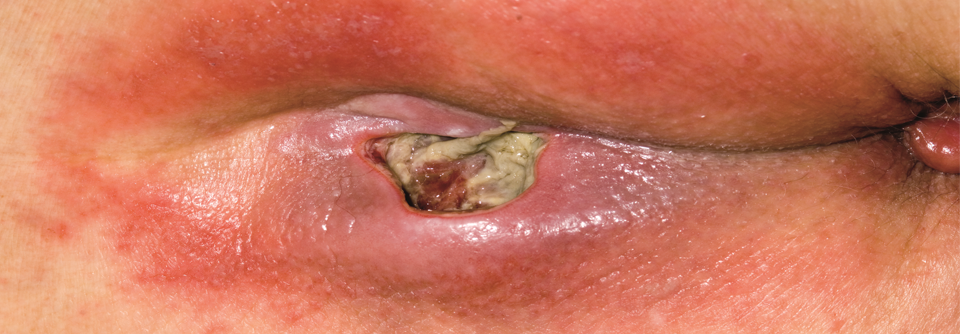
Ein 55-jähriger Patient litt seit vier Monaten an einer Ulzeration am linken Unterschenkel. Begonnen hatte alles mit einer kleinen Papel, die der Mann für einen Insektenstich hielt. Nach dem Aufkratzen bildete sich eine extrem schmerzhafte Wunde, die rasch an Größe zunahm – ohne Hinweise auf eine vaskuläre Genese. Klinisch zeigt sich ein flächiges Ulkus mit nekrotischen Veränderungen im kranialen Randbereich. Auf die Diagnose Pyoderma gangraenosum wies neben dem charakteristischen Verlauf und dem massiven Schmerz der aufgeworfene livide Randsaum hin.
Typisch bei diesem Krankheitbild ist das positive Pathergiephänomen mit einem unspezifischen Reiz als Auslöser, etwa ein einfaches Trauma oder ein chirurgischer Eingriff. Das Ansprechen auf immunsuppressive Therapien mit systemischen Steroiden, Ciclosporin A und Biologika ist gleichfalls charakteristisch.
Das Pyoderma gangraenosum tritt vermehrt bei rheumatoider Arthritis und chronisch-entzündlichen Darmerkrankungen auf. Bei einer Patientin mit Morbus Crohn entwickelte sich das Ulkus in der Umgebung des Stomas. Es besteht eine Assoziation mit Malignomen, weshalb die Autorinnen engmaschige Kontrollen empfehlen.
Erregerbedingte Wunden
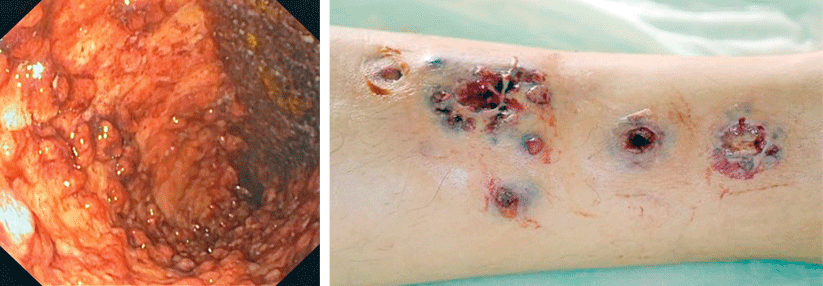
Ein 29-Jähriger hatte sich während einer Rucksackreise durch Peru vier Wochen zuvor eine Wunde am linken Innenknöchel zugezogen. Die Ulzeration war schmerzlos und veränderte sich kaum. Vorausgegangen waren mehrere Insektenstiche an der gleichen Stelle, die der Mann aufkratzte. Mittels PCR-Diagnostik ließ sich Leishmania braziliensis nachweisen. Unter zweiwöchiger systemischer Therapie mit Amphotericin B verheilte die Läsion. Eine Organbeteiligung ließ sich ausschließen.
Für den Fall, dass spezifische Erreger als Verursacher der Ulzeration vermutet werden, raten die Dermatologinnen zur Biopsie und gezielter mikrobiologischer Diagnostik. Anamnestisch sind neben Reisen auch Verletzungen mit Inokulation von Fremdkörpern (z.B. Erdboden, Holz) zu klären. Ein Aufenthalt in Endemiegebieten kann bei ungewöhnlichen Ulzera auf Leishmaniose hinweisen. Wichtige Differenzialdiagnose ist die atypische Mykobakteriose, verursacht z.B. durch Mycobacterium chelonae aus Erde und (Leitungs-)Wasser. Neben Aktinomyzeten, Nokardien und Treponemen kommen zudem Pilzinfektionen als Auslöser eines Ulcus cruris in Betracht. Immungeschwächte Patienten können auch bei vermeintlich harmlosen Erregern großflächige Geschwüre entwickeln.
Onkologische Wunden
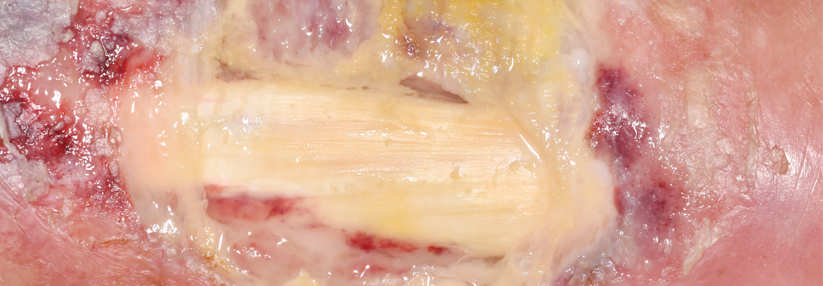
Ein 76-jähriger PAVK-Patient suchte wegen einer ulzerierenden Wunde an der linken Großzehe die dermatologische Ambulanz auf. Die Läsion bestand bereits seit einem halben Jahr. Zwei Monate zuvor hatte sich der Mann wegen Stenosen der Unterschenkelarterien einer Bypassoperation unterzogen. Weil die Zehenwunde keine Heilungstendenz zeigte, erfolgte eine Biopsie. Das Ergebnis: ein malignes Melanom.
Neben kutanen Malignomen können beispielsweise myeloproliferative Erkrankungen, Metastasen solider Tumoren, Lymphome und Sarkome Ulzerationen am Unterschenkel auslösen. Krebsverdächtig sind eine ungewöhnliche Lokalisation und Konfiguration sowie Blutungsneigung, aufgeworfener Randwall und Satellitenmetastasen. In seltenen Fällen kann es zu einer malignen Transformation eines benignen Ulkus kommen.
Quelle: Erfurt-Berge C, Renner R. „Interdisziplinäres Vorgehen in Diagnostik und Therapie des Ulcus cruris“, Akt Dermatol 2021; 47: 55-67; DOI: 10.1055/a-1102-6894
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).