Cartoon Gesundheitspolitik
Wie Allgemeinmedizin und Rheumatologie besser zusammenarbeiten könnten
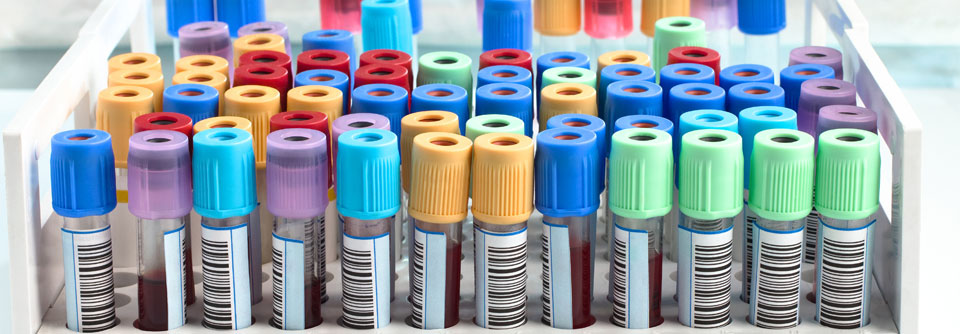 Therapien mit immunsuppressiven Medikamenten wie Methotrexat erfordern regelmäßige Laborkontrollen.
© angellodeco – stock.adobe.com
Therapien mit immunsuppressiven Medikamenten wie Methotrexat erfordern regelmäßige Laborkontrollen.
© angellodeco – stock.adobe.com
Im Interview
Prof. Dr. Jürgen Braun,
Rheumatologe, tätig am RVZ Steglitz, ehem. Ärztlicher Direktor des Rheumazentrums Ruhrgebiet, ehem. Vorstandsmitglied der Deutschen Gesellschaft für Rheumatologie und Klinische Immunologie (DGRh)
Herr Prof. Dr. Braun, wie beurteilen Sie die hausärztliche Arbeit in der rheumatologischen Versorgung?
Diese ist prinzipiell gar nicht schlecht, aber individuell sehr unterschiedlich, daher würde ich das nicht verallgemeinern wollen. Es gibt viele Kolleginnen und Kollegen in der hausärztlichen Versorgung, die sich für unsere Fälle interessieren und eine gute Versorgung leisten. Unsere Fachgesellschaft, die Deutsche Gesellschaft für Rheumatologie und Klinische Immunologie, hat zum Beispiel erst vor Kurzem mit Allgemeinmedizinerinnen und -medizinern eine gemeinsame Leitlinie für die Gicht entwickelt, die oft erst durch Rheumatologinnen und Rheumatologen diagnostiziert wird. Da gab es sehr viel und in den meisten Punkten gute Übereinstimmung. Auch bei der Leitlinie rheumatoide Arthritis ist die Allgemeinmedizin effektiv beteiligt.
Wo gibt es dennoch Verbesserungspotenzial in der Zusammenarbeit?
Da gibt es ein paar Punkte. In der Rheumatologie verschreiben wir ja nicht selten immunsuppressive Medikamente. Zum Beispiel sind für das häufig verordnete Methotrexat vor allem anfangs regelmäßige Laborkontrollen erforderlich: Blutbild, Leber-, Nierenwerte und so weiter. Viele rheumatologische Praxen kommen mit der Menge solcher Routinemaßnahmen schnell an ihre Grenzen. Da wäre es gut, wenn das noch öfter hausärztlich zumindest teilweise übernommen werden könnte. Viele Kolleginnen und Kollegen machen das ja auch ohne Probleme. Aber es gibt auch eine juristische Komponente der Verantwortlichkeit, weswegen das von einigen manchmal nur ungern übernommen wird.
Können Sie diesen rechtlichen Aspekt näher erklären?
Wer die Laboruntersuchung beauftragt, ist auch für die weitere Therapie verantwortlich und muss entweder selbst agieren oder uns zeitnah informieren. Das ist dann schon etwas aufwendiger. Es gibt auch durchaus die Meinung: Wer die Medikamente verschreibt, muss sich auch bitte kümmern – nach dem Verursacherprinzip. Das ist nicht unverständlich, trägt aber der aktuellen Situation der Rheumatologinnen und Rheumatologen nicht adäquat Rechnung – in vielen Regionen fehlt uns einfach die Manpower. Ich hoffe, dass sich das durch die Einführung des DMP Rheumatoide Arthritis zumindest etwas im positiven Sinne ändert.
Das Disease-Management-Programm ist im Juli in Schleswig-Holstein gestartet und im Oktober in Westfalen-Lippe. Was wird es ändern?
Die Deutsche Gesellschaft für Rheumatologie und Klinische Immunologie hat intensiv an dem Programm mitgearbeitet und begrüßt es sehr, weil es die rheumatoide Arthritis als Volkskrankheit zu Recht anerkennt. Es optimiert die Koordination in folgenden Punkten: Hausärztinnen und Hausärzte erklären sich im Grunde damit einverstanden, das Überwachungslabor zu übernehmen, wenn sie sich in das Programm einschreiben. Das wird natürlich auch honoriert. Wenn man etwas für die gesundheitliche Versorgung der Bevölkerung tut, muss man als Kleinunternehmer mit Personalverantwortung dafür natürlich auch bezahlt werden. Außerdem regelt das DMP, wer und wann zu einer rheumatologischen Praxis überwiesen wird. Da wünscht man sich als Rheumatologe manchmal ein noch selektiveres Vorgehen. Es gibt einfach momentan zu wenige Rheumatologinnen und Rheumatologen, und nicht wenige arbeiten auch im Rentenalter noch weiter. Aber es gibt Grenzen der Kapazität – wir können leider nicht bei zehn Fällen am Tag klären, ob entzündliches Rheuma vorliegt. Realistisch wäre ein Verhältnis von 2:1, das heißt, eine von zwei vorgestellten Personen hat wirklich eine entzündlich-rheumatische Erkrankung – das wäre gut machbar.
Wann liegt denn eher kein entzündliches Rheuma vor?
Die häufigste Differenzialdiagnose bei rheumatoider Arthritis ist die Fingergelenkspolyarthrose (Heberden, Bouchard etc.). Wenn die kleinen Gelenke betroffen sind, ist das in der Regel kein entzündliches Rheuma, da braucht es meist keine rheumatologische Abklärung. Aber auch hier gibt es eine Ausnahme: Bei der nicht seltenen Psoriasisarthritis können auch diese Gelenke entzündlich betroffen sein. Dann ist es wichtig, ob die Betroffenen wirklich eine Schuppenflechte haben. Das kann oft nur in Kooperation mit einer dermatologischen Praxis geklärt werden.
Und bei welchen Alarmzeichen sollte unbedingt überwiesen werden?
Grundsätzlich gilt: Gelenkschwellungen und -schmerzen, die längere Zeit anhalten, die tendenziell symmetrisch sind, die mit Morgensteifigkeit von einer halben Stunde und länger einhergehen – das sind die Klassiker, die dazu führen sollten, dass schnell gehandelt wird. Oder wenn Rheumafaktoren, CCP- und andere Antikörper im Labor entdeckt werden, die mit klinisch relevanten Gelenkbeschwerden einhergehen. In solchen Fällen sollten Hausärztinnen und Hausärzte dafür sorgen, dass der oder die Betroffene innerhalb von vier bis sechs Wochen in einer rheumatologischen Praxis gesehen wird. Als Rheumatologe oder Rheumatologin sollte man den Anspruch haben, in dieser Zeit auch einen Termin zur Verfügung stellen zu können.
Oft dauert es trotzdem etwas länger, bis die Betroffenen korrekt diagnostiziert sind.
Manchmal sehen wir Patientinnen oder Patienten viel zu spät, etwa weil sie lange erfolgreich mit Kortison behandelt wurden. Damit wird es ja auch besser, aber das ist natürlich keine Dauerlösung, denn eine längerfristige Kortisondauertherapie kann bekanntermaßen ja leider auch schädlich sein. Das sollte unbedingt vermieden werden – vor allem, wenn noch gar keine Diagnose gestellt wurde und nur symptomatisch irgendwas behandelt wird. Glukokortikoide helfen eben für viele Erkrankungen. Bei der rheumatoiden Arthritis können aber gerade in den ersten Jahren nicht unerhebliche Schäden an Knorpel und Knochen entstehen. Das ist besonders schade, weil wir inzwischen durch die Biologika wirklich sehr gute Medikamente haben, mit denen wir Entzündungen sehr effektiv behandeln können. Aber wenn die Patientinnen und Patienten viel zu spät kommen, ist oft schon einiges in dieser Richtung passiert.
Wird manchmal auch „zu viel“ gemacht, bevor überwiesen wird?
Ja, manchmal werden Laborwerte gemacht, die gar nicht interpretiert werden können. Zum Beispiel bei im Vordergrund stehenden Rückenschmerzen muss man einfach keine antinukleären Antikörper bestimmen, das hat in der Regel gar nichts miteinander zu tun. ANAs kommen in der älteren Bevölkerung auch gar nicht so selten und oft ohne jeden Krankheitswert vor. Ich verstehe aber auch, dass es da oft Unsicherheiten gibt – etwa beim gar nicht so seltenen Sjögren-Syndrom, was ja eindeutig in unsere Expertise fällt. Hier besteht übrigens gerade die Hoffnung auf ein erstes für diese Erkrankung zugelassenes Medikament.
Im Studium ist die Rheumatologie ja kein so ganz wichtiger Punkt und wird auch gerne mal übersehen. Wenn man sich in der Versorgung sehr auf Herz-Kreislauf-Erkrankungen oder andere pulmologische, gastroenterologische oder onkologische Schwerpunkte konzentriert, fehlt manchmal auch die Erfahrung für rheumatologische Krankheitslasten.
DMP Rheumatoide Arthritis
Die Umsetzung des Disease-Management-Programms Rheumatoide Arthritis verläuft in den meisten KV-Regionen sehr zögerlich. Eigentlich können KVen und Krankenkassen schon seit 2021 Verträge verhandeln. Dennoch startete das DMP erstmals dieses Jahr – in Schleswig-Holstein und Westfalen-Lippe. Das Programm steht volljährigen Patientinnen und Patienten offen, die bereits eine gesicherte seropositive oder seronegative rheumatoide Arthritis haben oder bei denen eine klinisch gesicherte Synovitis mindestens eines Prädilektionsgelenks (Handgelenke, Fingergrund- und Fingermittelgelenke, außer den Daumensattelgelenken) und den Zehengrundgelenken (außer den Großzehengrundgelenken) festgestellt wurde. Außerdem darf keine erkennbare andere Ursache der Synovitis vorliegen und es müssen mindestens 6 Punkte nach den ACR/EULAR-Klassifikationskriterien für RA erreicht werden.
Beobachten Sie, dass die Koordination der Behandlung durch die elektronische Patientenakte besser geworden ist? Die Befüllung ist ja seit Oktober Pflicht.
Nicht nur in unserem Versorgungszentrum wird die Einführung der ePA sehr begrüßt. Wir haben diese in den letzten Monaten auch zunehmend intensiv gefüttert, weil wir es grundsätzlich für eine gute Sache halten, sofort Zugriff auf wichtige Dokumente und Laborergebnisse zu haben. Das System wird auch zunehmend funktionieren, da bin ich mir ziemlich sicher.
Haben Sie konkrete Beispiele, an welchen Stellen die ePA hilft?
Ganz pragmatisch: Viele Patientinnen und Patienten kommen regelmäßig und wollen ihre Laborergebnisse haben. Das führt dann zum Teil zu Diskussionen: Einige wollen sie postalisch oder digital zugeschickt bekommen, dann muss eventuell Porto bezahlt werden, und es erfordert ein paar Minuten, also Arbeitszeit, in denen der oder die MFA damit beschäftigt ist. Wenn Laborergebnisse automatisch auf der ePA auftauchen, kann man den Leuten sagen: Guck in die Akte, dort kannst du alles sehen und ausdrucken. Das wäre eine große Arbeitserleichterung, aber nicht alle haben der ePA zugestimmt.
Interview: Isabel Aulehla
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).