Genitale Psoriasis im Fokus
 Damit nichts vergessen wird und um der Untersuchung Struktur zu geben, rät das Team eine Checkliste zu nutzen.
© goodluz - stock.adobe.com
Damit nichts vergessen wird und um der Untersuchung Struktur zu geben, rät das Team eine Checkliste zu nutzen.
© goodluz - stock.adobe.com
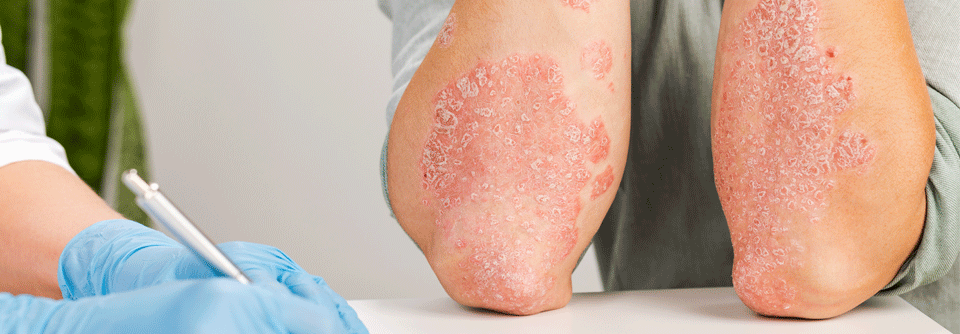
Psoriasisläsionen können sich in Inguinalfalten, an Vulva, Penis, Scrotum, perianal und im Interglutealspalt manifestieren. In der Regel werden diese Läsionen der intertriginösen Psoriasis zugeordnet. Das Team des „Genital Psoriasis Wellness Consortium“ um die in Dallas niedergelassene Dermatologin Dr. Jennifer Cather plädiert jedoch nach ausführlicher Recherche dafür, der anogenitalen Psoriasis mehr Aufmerksamkeit zu schenken, gegebenenfalls sogar mit einem eigenen ICD-Code.
Eine Untersuchung der niederländischen Psoriasis-Gesellschaft hat vor einigen Jahren gezeigt, dass nur die Hälfte der Menschen mit genitalen Psoriasisläsionen diese beim Arztbesuch erwähnt, nur jeder Vierte fand, dass genitale Aspekte der Psoriasis beim Arzt ausreichend adressiert werden. Weitere Studien u. a. aus den USA kamen zu ähnlichen Ergebnissen. Umgekehrt denken auch Ärztinnen und Ärzte oft nicht daran, diese heiklen Regionen ebenfalls im Rahmen einer Ganzkörperanamnese zu untersuchen oder eine Genitalpsoriasis aktiv anzusprechen, schreibt das Expertenteam. Es bestehe folglich erheblichen Verbesserungsbedarf.
Körperliche Untersuchung und Diagnostik
Damit nichts vergessen wird und um der Untersuchung Struktur zu geben, rät das Team eine Checkliste zu nutzen (s. Kasten). Die Patientin oder den Patienten sollte man frühzeitig darauf vorbereiten, dass bei Erstdiagnosen und ggf. im weiteren Verlauf eine Hautinspektion am ganzen Körper erforderlich ist. Während der Untersuchung muss für Ungestörtheit und maximalen Komfort gesorgt werden. Ein Vorgespräch kann auch an das Personal delegiert werden.
Diese Regionen sollten untersucht werden:
- Frau: Mons pubis, Inguinalfalte, Labien, Klitoris (inkl. Vorhaut), Scheideneingang, Perineum, Perianalregion, Rima ani
- Mann: Glans penis, Penisschaft, Skrotum, Inguinalfalte, Perianalregion, Rima ani
Wenn der Patient bei der genitalen Untersuchung zögert
Gehen sie auf die Wichtigkeit der Untersuchung ein, zeigen Sie allerdings Verständnis für die unangenehme Situation und geben Sie Ihrem Gegenüber die Möglichkeit, sich vorzubereiten:
- „Dann schauen wir uns heute nur die Regionen an, die Ihnen besonders Probleme bereiten. Ich fände es gut/sinnvoll, wenn Sie sich das mit der Ganzkörperuntersuchung mal überlegen würden bis zu Ihrem nächsten Termin, denn nur so können wir sichergehen, dass Sie die beste Therapie bekommen und wir nichts übersehen.“
- „Dann machen wir heute keine Ganzkörperuntersuchung. Da ich Ihnen aber eine Therapie aufschreibe, würde ich gerne das Ansprechen des Medikaments über eine Ganzkörperuntersuchung vollständig beurteilen können, bevor ich ein Folgerezept ausstelle.“
Um das Gespräch mit den Betroffenen freizuhalten von Peinlichkeiten, bietet es sich an, einen Dialogleitfaden zu benutzen. Das Normalisieren der genitalen Beteiligung, die Wahl der richtigen Worte und ggf. einer Einfachen oder Leichten Sprache führen dazu, dass die Patientin oder der Patient die Untersuchung als normal verstehen lernen, ihr Zustimmen und sich in der Situation weniger unwohl fühlen. Ein Beispiel hierfür wäre: „Viele Betroffene haben die Psoriasis an mehreren Stellen des Körpers. Sind Sie damit einverstanden, dass ich mir Ihren gesamten Körper anschaue, damit wir sicherstellen können, dass wir sie angemessen behandeln?“ Auch auf eine eventuelle Ablehnung sollte man verständnisvoll eingehen (siehe Kasten). Geht es um eine Untersuchung von Kindern oder Jugendlichen mit Psoriasis, sollte grundsätzlich eine Bezugsperson am Aufklärungsgespräch teilnehmen. Beide, Kind und Bezugsperson, müssen explizit um Zustimmung gefragt werden.
Da es sich bei der genitalen Psoraisis in der Regel um eine klinische Diagnose handelt, ist eine Biopsie nur bei unklaren Hautbefunden nötig, um die Psoriasis ggf. von Lichen sclerosus, AD, Intertrigo oder einem extramammären Morbus Paget abgrenzen zu können oder um einem fehlenden Therapieansprechen auf den Grund zu gehen. Die Anästhesie sollte der Empfindlichkeit der Region angepasst sein, betont die Expertengruppe.
Beeinträchtigung der Lebensqualität und von Beziehungen
Die genitale Psoriasis beeinträchtigt in besonderer Weise intime Kontakte. Aber auch nicht intime zwischenmenschliche Beziehungen leiden, weil Betroffene oft an sozialen Ereignissen nur eingeschränkt teilnehmen können oder wollen. Die frühzeitige Diagnose kann daher entscheidend dazu beitragen, dass die psychische Belastung reduziert wird bzw. nicht weiter ansteigt.
Für ein optimales Management der Erkrankung sollte man Symptome und betroffene Areale sowie deren Entwicklung über die Zeit genau dokumentieren. Dazu bietet sich ein standardisierter Fragebogen an, der Möglichkeit zum Ankreuzen betroffener Bereiche und zum Einzeichnen in ein Körperschema bietet.
Das Expertenteam empfiehlt neben den in Studien genutzten Tools, wie den PHQ-9 für den Alltag ein einfaches Tool mit wenigen Fragen zu benutzen, die beispielsweise mit einer Fünf-Punkte-Skala (unbedeutend bis schwer) und bezogen auf die letzten sieben Tage beantwortet werden:
- Wie stark beeinträchtigt die Psoriasis Ihre Lebensqualität?
- Wie stark leiden Ihre intime Beziehungen, wie stark die nicht intimen Kontakte?
- Welchen Einfluss hat die genitale Psoriasis auf Ihre alltäglichen Entscheidungen, z. B. die Teilnahme am Sport oder an sozialen Ereignissen oder Ihre Kleidungswahl?
Therapieentscheidung
Spezifische Evidenz zur Therapie der genitalen Psoriasis fehlt weitgehend. In der Praxis eingesetzt werden vor allem Topika, z. B. niedrig- bis mittelpotente topische Steroide, topische Calcineurininhibitoren oder Roflumilast. Aber auch Systemtherapien sollten aufgrund der chronischen Natur der Erkrankung und eventuellen Nebenwirkungen (z.B. bei der langfristigen Anwendung topischer Steroide im Genitalbereich) erwogen werden*. Bisher dokumentiert nur die IXORA-Q-Stud für Ixekizumab explizite Ansprechraten für eine Genitalpsoriasis, schreibt das Autorenteam. Die Datenlage zu Tildrakizumab, Guselkumab, Risankizumab, Deucravacitinib und Tapinarof wird derzeit erweitert. Eine Therapieentscheidung sollte nach einer Aufklärung zu Therapieoptionen, Therapieregimes, realistischen Ergebnissen und möglichen Nebenwirkungen gemeinsam mit der Patientin oder dem Patienten getroffen werden. Darin einfließen sollen persönliche Therapieziele, Applikationsweg, Familienplanung und Sicherheitsprofil.
Quelle: Cather J et al. JEADV Clinical Practice 2025; DOI: 10.1002/jvc2.70043
* in Deutschland gehört eine genitale Manifestation laut S3-Leitlinie zu den Upgrade-Kriterien für eine Systemtherapie bei Plaquepsoriasis (Anm. d. Red)
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).