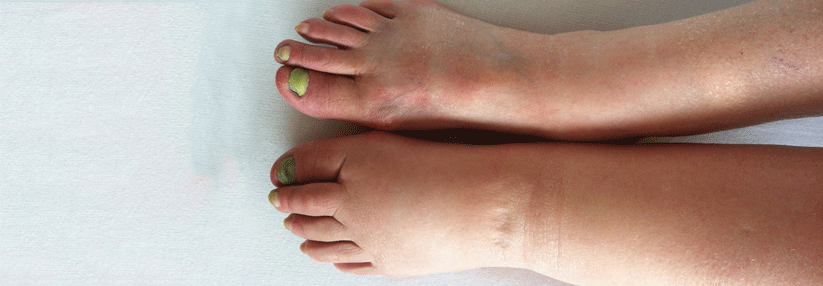
Postthrombotisches Syndrom
Als postthrombotisches Syndrom (PTS) bezeichnet man die Auswirkungen einer dauerhaften Schädigung des tiefen Venensystems des Beines (oder des Armes) nach einer abgelaufenen Phlebothrombose.
Etwa 20 bis 50 % der Patienten mit einer tiefen Venenthrombose erkranken in der Folge an einem postthrombotischen Syndrom. Dies kann auch der Fall sein, wenn eine adäquate Antikoagulation erfolgt ist. Es wird geschätzt, dass etwa 5 % der Bevölkerung an einem postthrombotischen Syndrom leiden.
Inkomplette venöse Rekanalisation mit residualen Obstruktionen, Venenwandfibrose und Schädigung der Venenklappen mit resultierender Klappeninsuffizienz und Reflux können nach tiefer Beinvenenthrombose zu einer venösen Hypertension führen, die eine zentrale Rolle bei der Entstehung eines PTS spielt. Die Hypertension führt zu einer Dilatation der Kapillaren und zu einer erhöhten endothelialen Permeabilität für Plasma, Proteine und Erythrozyten. Folgen sind Ödeme, Inflammation, Hyperpigmentation der Haut und Ekzeme bis zur Entstehung eines venösen Ulkus.
Die venöse Hypertension verursacht darüber hinaus eine Distension der tiefen Venen mit Zunahme der Klappeninsuffizienz, die über Perforansvenen auch auf das oberflächliche Venensystem fortgeleitet wird (sekundäre Varikose).
Risikofaktoren für ein postthrombotisches Syndrom sind:
- Ausmaß und Lokalisation der zugrundeliegenden Phlebothrombose (tiefe Venenthrombose der Iliakalvenen bzw. der der V. femoralis communis höheres Risiko als popliteale oder crurale tiefe Venenthrombose)
- höheres Alter
- Adipositas
- inadäquate Antikoagulation der akuten Phlebothrombose (z.B. subtherapeutischer INR-Wert unter Vitamin-K-Antagonisten)
Typische Symptome sind:
- Schwere- und Spannungsgefühl in der betroffenen Extremität
- Juckreiz
- gehäufte Wadenkrämpfe
- Schmerzen (venöse Claudicatio als Belastungsschmerz beim Gehen, der beim Stehenbleiben oder bei Hochlagerung des betroffenen Beines nachlässt)
- evtl. Bewegungseinschränkung im Sprunggelenk (arthrogenes Stauungssyndrom) mit nachfolgender zusätzlicher Schwächung der Wadenpumpe
- venöses Ulcus cruris (→ siehe dort)
Typische Untersuchungsbefunde am betroffenen Bein sind:
- Phlebödem
- Venektasien
- sichtbare Kollateralen
- Stauungsekzem
- Hyperpigmentierung
- Atrophie blanche (weiße, atrophische Narbenherde)
- Dermatolipofasziosklerose
- Ulcus cruris (80 % im Innenknöchelbereich)
Es werden vier Stadien unterschieden:
Stadium I: Schwellungen, aber keine Gewebeverhärtungen
Stadium II: Verhärtungen von Haut und Unterhautfettgewebe
Stadium III: Haut- und Gewebeveränderungen, die über das Unterhautfettgewebe hinausgehen
Stadium IV: Haut- und Gewebeveränderungen mit zirkulärer Ausdehnung, Geschwüre
Die Diagnose erfolgt zumeist anhand der typischen klinischen Symptome und Befunde.
Die apparative Diagnostik mit Darstellung von Flussrichtung und Klappenstörung erfolgt primär mittels Duplexsonographie. Photoplethysmographie und Venenverschlußplethysmographie sind eher zur Verlaufsbeobachtung als zur Diagnosestellung geeignet.
Mit der Phlebodynamometrie können die Druckverhältnisse unter dynamischer Belastung beurteilt werden (bei speziellen Fragestellungen indiziert). Zur umfassenden Beurteilung der Morphologie ist die Phlebographie (eventuell kombiniert mit der digitalen Subtraktionsphlebographie) der Beckenvenen und der V. cava erforderlich.
Bei Verdacht auf iliakale/kavale Obstruktionen kann auch eine CT- oder MR-Phlebographie hilfreich sein. Die Gadolinium-MR-Phlebographie ist besonders zum Nachweis intraluminaler Trabekel und Gefäßwandverdickungen geeignet.
Wichtig ist die Abgrenzung gegenüber anderen Ödemen, die bei zahlreichen Erkrankungen auftreten können (z. B. kardial, nephrogen, hepatisch, endokrin, medikamentös, infektiös, onkotisch, etc.)
Weitere wichtige Differenzialdiagnosen sind Lymphödem und Lipödem.
Basistherapie:
Die Kompressionstherapie ist die Basisbehandlung jeder chronisch-venösen Stauung.
- führt zu Reduktion der Ödeme, Abnahme des venösen Blutvolumens, Zunahme der Blutstromgeschwindigkeit, Verminderung venöser Refluxe, Verbesserung der peripheren Pumpfunktion, Verbesserung der Mikrozirkulation und Zunahme der Lymphdrainage
- zur Entstauung eignen sich besonders Kompressionsverbände mit textil-elastischen Kurzzugbinden (hoher Arbeitsdruck und geringer Ruhedruck)
- zur Erhaltung Kompressionsstrümpfe (Kompressionsklassen II oder III), Neuverordnung maximal in halbjährlichen Abständen
Medikamentöse Therapie
- nur adjuvant
- adäquate Schmerztherapie
- Diuretika nur kurzfristig im Rahmen einer Entstauungsbehandlung
- evtl. Medikamente wie Ödemprotektiva, venentonisierende Pharmaka, durchblutungsfördernde Mittel, Thrombozytenaggregationshemmer, Fibrinolytika
Physikalische Therapie
- Aktivierung der Venenpumpen mit Entstauungsgymnastik und Bewegungssportarten aller Art (bevorzugt Schwimmen)
- unterstützend Kneippsche Kaltwasseranwendungen
- passive Entstauung durch manuelle Lymphdrainage oder intermittierende pneumatische Kompression
- Hochlagerung der Beine, Vermeiden von langem Stehen, Beinbewegungen zur Aktivierung der Venenpumpsysteme, Vermeiden von einschneidenden Kleidungsstücken und Überwärmung
- Wundbehandlung bei Ulcus cruris (→ siehe Ulcus cruris)
Chirurgische Therapiemaßnahmen
- nur bei strenger Indikationsstellung
- evtl. operative Entfernung oberflächlicher sekundärer Varizen (nur indiziert, wenn dadurch Verbesserung der Hämodynamik)
- bei noch weitgehend intakten Hautverhältnissen evtl. Ausschaltung insuffizienter Perforansvenen durch selektive subfasziale Ligatur
- in seltenen Fällen konstruktive Operationen am tiefen Venensystem (nur in spezialisierten Zentren)
Wichtigste präventive Maßnahme ist die Vermeidung (und adäquate Behandlung) der Phlebothrombose.
In vielen klinischen Situationen mit erhöhtem Risiko für eine venöse Thromboembolie ist eine Thromboseprophylaxe sinnvoll, die vor TVT und Lungenembolien schützen soll. Dazu gehören z.B. größere operative Eingriffe oder auch krankheitsbedingte Immobilisation bei Akuterkrankungen und Verletzungen.
Zur Thromboseprophylaxe gehören
- Frühmobilisation und Anleitung zu Bewegungsübungen
- physikalische Maßnahmen (z.B. medizinische Thromboseprophylaxestrümpfe, intermittierende pneumatische Kompression)
- bei mittlerem und hohen Risiko medikamentöse Prophylaxe
Leitlinien der Deutschen Gesellschaft für Gefäßchirurgie (vaskuläre und endovaskuläre Chirurgie) (DGG) Leitlinie zur Diagnostik und Therapie des postthrombotisches Syndroms (einschließlich Ulcus cruris)
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
Keine Fortbildung für diesen Fachbereich gefunden
Alle FortbildungenDiese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.