Wann ist Schlaf erholsam?

Der Mensch braucht ausreichend guten Schlaf, um energiegeladen in den Tag zu starten und die Hürden des Alltags zu bewältigen. Ist der Schlaf über einen längeren Zeitraum gestört, kann es zu kurzfristigen, aber auch langfristigen gesundheitlichen Problemen kommen.
Schlaf ist durch ein komplexes Zusammenspiel physiologischer Aktivitäten gekennzeichnet und trägt zu Gesundheit und Wohlbefinden bei.1 Er gilt als wesentliche Grundlage für eine gute körperliche und geistige Gesundheit und eine optimale Tagesaktivität.2 So kann ein chronischer Schlafentzug sogar tödlich sein.3 Trotz dieser enormen Bedeutung des Schlafes, ist seine Funktion noch immer nicht vollständig geklärt. Es gibt Hinweise darauf, dass er eine tragende Rolle spielt bei der:
- Wiederherstellung der Stoffwechselprozesse3,4,5
- Energieerhaltung – die Körpertemperatur sinkt und spart Energie3
- „Neuronalen Entgiftung“ – Stoffwechselabfälle werden ausgeschwemmt3
- Makromolekulare Synthese – Schlaf kann die Synthese von Proteinen, Peptiden und Lipiden als neurologische Unterstützung für die normale Funktion im Wachzustand fördern6
- Aufrechterhaltung des Immunsystems3,7,8
- Festigung von Erinnerungen und Gelerntem durch Stärkung von synaptischen Verbindungen im Schlaf3
Die unterschiedlichen Schlafphasen
Es gib zwei unterschiedliche Schlafphasen, den Non-REM-Schlaf (Non Rapid Eye Movement) und den REM-Schlaf (Rapid Eye Movement). Der Non-REM-Schlaf wird in die drei Stadien N1, N2 und N3 unterteilt. Ein gesunder Schläfer durchläuft die Schlafphasen jede Nacht vier bis sieben Mal.9
- Einschlafen (N1) – der Übergang zwischen Wachsein und Schlaf.
- Leichter Schlaf (N2) – der Schlaf ist in dieser Phase noch leicht zu stören.
- Tiefschlaf (N3) – die Phase in der der Schlaf am tiefsten ist. Die Muskeln entspannen sich, die Herzfrequenz und Atmung verlangsamen sich.
- REM-Schlaf (Rapid Eye Movement) – in dieser Phase wird oft geträumt, das Gehirn ist am aktivsten und der Schlafzyklus abgeschlossen.
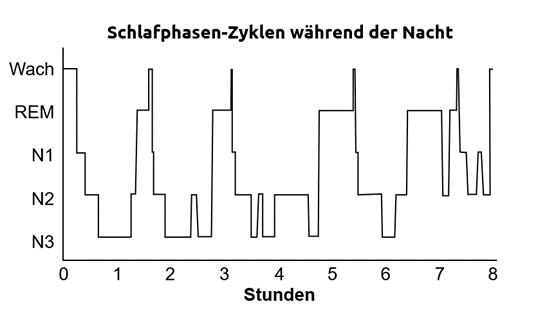
Abbildung 1: verschiedene Schlafphasen-Zyklen, die in einer Nacht von einem gesunden Schläfer durchlaufen werden.mod. nach 9
Jeder Zyklus dauert bei einer gesunden Person etwa 90 - 110 min, deren Dauer und die Tiefe durch viele äußere Faktoren beeinflusst werden kann. Alle der unterschiedlichen physiologischen Schlafphasen sind (im entsprechenden Verhältnis) notwendig, damit Schlaf letztlich erholsam ist.19
Die Bedeutung des Orexin-Systems
Wachheits- und Schlafsignale werden durch komplexe neuronale Schaltkreise im Gehirn gesteuert. Eine Schlüsselkomponente dieses Prozesses ist das Orexin-System, das die Wachheit fördert.10,11 Das Orexin-System besteht aus zwei Formen von Orexin-Neuropeptiden, dem Orexin A und Orexin B sowie den dazugehörigen Rezeptoren OX1R und OX2R. Diese Neuropeptide und Rezeptoren bilden zusammen das Orexin-System.12
Das Orexin-System stimuliert gezielt Neuronen im Wachsystem und führt zur Freisetzung verschiedener Botenstoffe (Serotonin, Histamin, Acetylcholin, Norepinephrin), um die Wachheit zu fördern und zu stabilisieren.13 Unter normalen Umständen steigt der Orexin-Spiegel im Laufe des Tages an, um die Wachheit zu unterstützen, und fällt zur Nacht wieder ab, um Schlaf zu ermöglichen.14
Bei Menschen mit Insomnie sind die Schlafphasen gestört. Sie zeigen in Untersuchungen eine verringerte Schlafdauer und Schlafeffizienz, eine Abnahme des Tiefschlafs und eine erhöhte Anzahl von Wachphasen während der REM-Phasen.15
Chronische Insomnie und ihre Folgen
Menschen, die seit Monaten oder vielleicht sogar Jahren schlecht schlafen, haben manchmal mehr als „nur Schlafprobleme“. Sie könnten unter dauerhaft anhaltenden, also chronischen Schlafstörungen leiden.16 Hierzu zählt auch die chronische Insomnie, von der etwa 10 % der erwachsenen Bevölkerung in industrialisierten Ländern betroffen ist.17
Die chronische Insomnie ist definiert als die regelmäßige, mehrmals pro Woche und über mindestens drei Monate auftretende Schwierigkeit beim Ein- oder Durchschlafen oder frühmorgendliches Erwachen, trotz ausreichender und adäquater Möglichkeiten zum Schlafen.18 Als Konsequenz der chronischen Insomnie kann die Tagesaktivität eingeschränkt sein, verbunden mit signifikanten Beeinträchtigungen des Allgemeinbefindens, z. B. Müdigkeit, reduzierte Energie, Stimmungsschwankungen und kognitive Probleme.15
Langfristig kann die Insomnie in einer chronischen Ausprägung ein weitreichendes gesundheitliches Risiko darstellen. So erhöht sich beispielweise die Wahrscheinlichkeit kardiovaskulärer Erkrankungen wie Bluthochdruck, Herzinfarkt und Herzversagen. Zudem stellt die chronische Insomnie u.a. einen Risikofaktor für Diabetes mellitus Typ 2 dar und begünstigt das Auftreten späterer psychiatrischer sowie neurologischer Erkrankungen.12 Daher ist eine adäquate Therapie der Betroffenen essenziell.
Tipps für die bessere Schlafhygiene19
- Möglichst jeden Tag zur gleichen Zeit ins Bett gehen und aufstehen (Rituale)
- Vor dem Schlafengehen keine großen Mengen essen und trinken
- Nicht hungrig zu Bett gehen
- Direkt vor dem Schlafengehen möglichst keinen Alkohol, kein Nikotin, keine koffeinhaltigen Getränke
- „Powernap“ tagsüber nicht länger als 30 min
- Nicht länger als nötig im Bett bleiben (Tagesstruktur)
- Keine körperliche oder kognitive Anstrengung nach 19 Uhr
- Angenehme Schlafumgebung schaffen (ruhig und dunkel)
- Angenehme Pufferzone zwischen Alltag und Zubettgehen
- Vermeiden von hellem Licht, wenn man nachts wach wird (sogenannter chronobiologischer Crash)
DE-DA-00265
1 Kryger MH, Roth T, Dement WC, eds. Principles and Practice of Sleep Medicine. 6th ed. Philadelphia, PA: Elsevier; 2017.
2 Chattu V, et al. Healthcare. 2019;7(1):1.
3 Purves D, Augustine GJ, Fitzpatrick D, et al, eds. Cortical states. In: Purves D, Augustine GJ, Fitzpatrick D, et al, eds. Neuroscience. 6th ed. Sunderland, MA: Sinauer Associates; 2018.
4 Schwartz JRL, Roth T. Neurophysiology of sleep and wakefulness: basic science and clinical implications. Curr Neuropharmacol. 2008;6(4):367-378. doi:10.2174/157015908787386050
5 Rich LR, Harris W, Brown AM. The role of brain glycogen in supporting physiological function. Front Neurosci. 2019;13:1176. doi:10.3389/fnins.2019.01176
6 Landolt HP, Dijk DJ, eds. Sleep-Wake Neurobiology and Pharmacology. Cham, Switzerland; Springer, Cham; 2019. Barrett JE, ed. Handbook of Experimental Pharmacology; vol 253.
7 Marshall L, Born J. Brain-immune interactions in sleep. Int Rev Neurobiol. 2002;52:93-131. doi:10.1016/s0074-7742(02)52007-9
8 Irwin MR, Olmstead R, Carroll JE. Sleep disturbance, sleep duration, and inflammation: a systematic review and
meta-analysis of cohort studies and experimental sleep deprivation. Biol Psychiatry. 2016;80(1):40-52. doi:10.1016/j.biopsych.2015.05.014
9 Léger D, et al. Sleep Med Rev. 2018;41:113-132
10 Mignot, E. et al. Lancet Neurol. 2022; 21: 125–39.
11 Muehlan, C. et al. J Psychopharmacol. 2020;34(3):326–335.
12 Riemann, D. et al. S-3 Leitlinie Nicht erholsamer Schlaf/ Schlafstörungen. (AWMF Registriernummer 063-003), Update 2016. Somnologie, 20 (Suppl s2), S97-S180.
13 Clifford, B.S. et al. Trends Neurosci. 2001;24(12).726–31.
14 Gotter, A.L. et al. BMC Neuroscience. 2013;14(1):14–19.
15 Morin CM, et al. Nat Rev Dis Primers. 2015;1:15026
16 Riemann D, et al. J Sleep Res. 2017; 26(6): 675–700.
17 Riemann D. S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen, Kapitel „Insomnie bei Erwachsenen”, Update 2016. Stand 2017; AWMF-Reg.-Nr. 063-003; unter: https://www.awmf.org/uploads/tx_szleitlinien/063-003l_S3_Insomnie-Erwachsene_2018-02-verlaengert.pdf (abgerufen am 14.09.2023)
18 BfArM. ICD-11 Version 2023-01. Online verfügbar unter: https://www.bfarm.de/DE/Kodiersysteme/Klassifikationen/ICD/ICD-11/uebersetzung/_node.html (Zuletzt aufgerufen am: 18.08.2023).
19 Müller M. psychopraxis. neuropraxis 2022; 25: 16–25, https://doi.org/10.1007/s00739-021-00767-4

