Mitralstenose
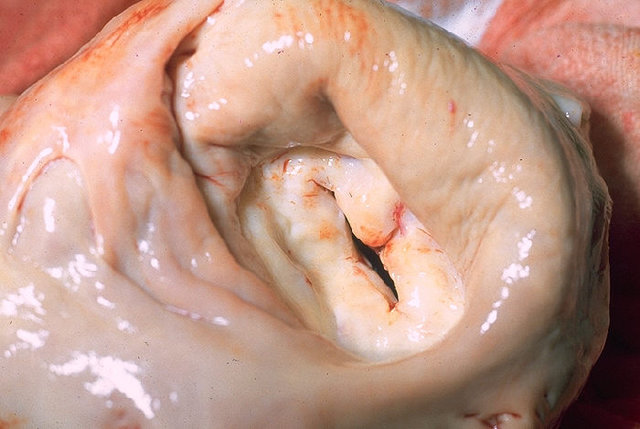
Bei der Mitralstenose (Mitralklappenstenose) liegt eine Einengung der Mitralklappenöffnung vor, so dass der Einstrom des Blutes aus dem linken Vorhof in den linken Ventrikel behindert wird.
Der Mitralstenose können verschiedene Ursachen zugrunde liegen:
- Rheumatisches Fieber
- Degenerativ-kalzifizierende Prozesse (in den Industrieländern heute die häufigste Ursache für die Mitralstenose)
- Seltene Ursachen: kongenital, Karzinoid, systemischer Lupus erythematodes u.a.
Normalerweise hat die Mitralklappen bei Erwachsenen eine Öffnungsfläche von 4 bis 5 cm2. Bei der Mitralstenose kommt es über Jahre bis Jahrzehnte zu einer schleichenden Stenosierung der Mitralklappe.
Die Beschwerden des Patienten hängen vom Schweregrad der Erkrankung ab und lassen sich durch die pathophysiologischen Veränderungen erklären:
- Folgen des erhöhten Drucks im linken Vorhof: Evtl. Vorhofflimmern (VHF) mit absoluter Arrhythmie, Thrombenbildung im linken Vorhof mit erhöhter Emboliegefahr in arterielle Stromgebiete (Gehirn, Nieren, Extremitäten).
- Folgen der Lungenstauung/pulmonalen Hypertonie: Dyspnoe (meist Belastungsdyspnoe). Bei höhergradigen Stenosen paroxysmale nächtliche Dyspnoe („Asthma cardiale“), Husten oder Hustenreiz. Evtl. Hämoptysis, seltener Hämoptoe mit massivem Bluthusten.
- Folgen der Rechtsherzinsuffizienz: Erhöhter Venendruck mit Halsvenenstauung, Ödeme der abhängigen Körperpartien, Stauungsleber, Stauungsniere, evtl. mit Proteinurie.
- Folgen des verminderten Herzzeitvolumens: Allgemeine Leistungsminderung, „Facies mitralis“ (Lippenzyanose, rötlich-zyanotische Wangen).
Anamnese: Rheumatisches Fieber in der Kindheit? Häufige Racheninfekte, schmerzhafte Gelenkerkrankungen?
Inspektion: Facies mitralis, prominente Halsvenen?
Palpation: Kleine arterielle Pulsamplitude bei schwerer Mitralstenose, unregelmäßiger Puls bei VHF, evtl. Hepatomegalie, periphere Ödeme und evtl. Aszites bei ausgeprägter Rechtsherzinsuffizienz.
Auskultation: am besten in Linksseitenlage des Patienten. Charakteristisch sind vier Schallphänomene:
- Lauter, „paukender“ erster Herzton
- Mitralöffnungston (MÖT; durch abrupte Anspannung des Klappenapparats in der frühdiastolischen Phase)
- Diastolisches Decrescendogeräusch im Anschluss an den MÖT o Präsystolisches Crescendogeräusch
EKG
- Vorhofflimmern oder –flattern bei fortgeschrittener Mitralstenose.
- P sinistroatriale bei Überlastung des linken Vorhofs: P in Ableitung II breit und zweigipflig.
- Bei pulmonaler Hypertonie Zeichen der Rechtsherzhypertrophie.
Röntgen-Thorax
- Bei leichter Stenose keine Veränderung der Herzkonfiguration.
- Bei schwerer Stenose: Vergrößerung des linken Vorhofs sowie des rechten Vorhofs und des rechten Ventrikels. Herztaille verstrichen, Pulmonalsegment erweitert.
- Evtl. Zeichen der Lungenstauung.
- Evtl. Nachweis von Verkalkungen der Mitralklappe.
Echokardiographie
Die Echokardiographie ist die bevorzugte Methode für die Diagnostik der Mitralstenose und für die Beurteilung des Schweregrads und der hämodynamischen Konsequenzen. Es sollte immer der Einsatz aller Echoverfahren einschließlich der transösophagealen Echokardiographie (TEE) angestrebt werden.
Die Echokardiographie ermöglicht:
- Beurteilung der Klappenanatomie und –pathologie.
- Quantifizierung des Stenosegrades.
- Messung des vergrößerten linken Vorhofs und des verkleinerten linken Ventrikels.
- Beurteilung der Funktion beider Ventrikel.
- Suche nach Beteiligung weiterer Herzklappen.
- Abschätzung der Druckverhältnisse im kleinen Kreislauf und im rechten Ventrikel.
- Nachweis von Vorhofthromben.
Weitere diagnostische Aspekte
Bei einigen Patienten kann eine invasive Diagnostik (Links- und Rechtsherzkatheter) erforderlich sein, beispielsweise bei Verdacht auf kombiniertes Mitralvitium oder multivalvuläre Herzerkrankung sowie zum Nachweis bzw. Ausschluss einer therapiebedürftigen Koronarstenose.
Die Bestimmung der natriuretischen Peptide kann für die Risikostratifizierung und für die Planung einer Intervention hilfreich sein.
- Mitralinsuffizienz (jedoch ist bei der Mitralinsuffizienz ein Holosystolikum zu hören und es besteht meist eine Dilatation des linken Ventrikels).
- Myxom des linken Vorhofs (sehr selten; DD durch Echokardiographie).
- Vorhofseptumdefekt (bei Links-rechts-Shunt „funktionelles“ Diastolikum, das dem diastolischen Decrescendogeräusch der Mitralinsuffizinz ähnelt; DD durch Echokardiographie und Röntgen-Thorax).
Diuretika, Betablocker, Digoxin oder Kalziumkanalblocker zur Kontrolle der Herzfrequenz können die Symptomatik vorübergehend bessern. Eine Antikoagulation mit einem INR-Zielwert zwischen 2 und 3 ist bei Patienten mit neu aufgetretenem oder paroxysmalem Vorhofflimmern indiziert.
Bei Patienten mit Sinusrhythmus ist eine orale Antikoagulation indiziert, wenn der Patient eine systemische Embolie erlitten hat oder wenn er einen Thrombus im linken Vorhof aufweist. Eine orale Antikoagulation sollte auch erwogen werden, wenn die TEE einen dichten spontanen echokardiographischen Kontrast oder einen vergrößerten linken Vorhof zeigt (Durchmesser im M-Mode > 50 mm oder linksatriales Volumen > 60 ml/m2).
Patienten mit mäßiger bis schwerer Mitralstenose und persistierendem Vorhofflimmern sollten mit einem Vitamin-K-Antagonisten behandelt werden und keine NOAKs erhalten.
Bei Patienten mit schwerer Mitralstenose ist vor einer Intervention keine Kardioversion indiziert, da diese den Sinusrhythmus nicht dauerhaft wiederherstellt. Wenn das Vorhofflimmern noch nicht lange besteht und der linke Vorhof nur mäßig vergrößert ist, sollte eine Kardioversion zeitnah nach einer erfolgreichen Intervention erfolgen.
Kontrolluntersuchungen
Asymptomatische Patienten mit klinisch signifikanter Mitralstenose, die sich noch keiner Intervention unterzogen haben, sollten jährlich kontrolliert werden (klinische und echokardiographische Untersuchung). Bei mäßiger Stenose reicht eine Kontrolluntersuchung alle zwei bis drei Jahre.
Art und Zeitpunkt der Intervention sollten je nach klinischem Bild, Klappenanatomie und lokaler Expertise entschieden werden. Entsprechend der aktuellen Leitlinie (3) sollte eine Intervention im Allgemeinen Patienten mit klinisch signifikanter - mäßiger bis schwerer - Mitralstenose (Mitralöffnungsfläche < 1,5 cm2) vorbehalten bleiben. Jedoch kann auch bei symptomatischen Patienten mit einer Mitralöffnungsfläche > 1,5 cm2 eine perkutane Mitralklappen-Kommissurotomie (PMC) erwogen werden, wenn die Symptome nicht anders zu erklären sind und wenn günstige anatomische Verhältnisse vorliegen.
Bei den meisten Patienten mit günstiger Klappenanatomie wird heute einen PMC durchgeführt, jedoch bevorzugen einige erfahrene Chirurgen bei manchen jungen Patienten mit milder bis mäßiger Mitralinsuffizienz eine offene Kommissurotomie.
Bei Patienten mit ungünstiger Klappenanatomie wird die Wahl der optimalen Intervention derzeit noch diskutiert. Die PMC sollte als initiale Therapie bei selektierten Patienten mit milder bis mäßiger Kalzifizierung oder beeinträchtigtem subvalvulärem Apparat erwogen werden, die ansonsten günstige klinische Merkmale aufweisen. Eine chirurgische Therapie, meist ein Mitralklappenersatz, ist bei den übrigen Patienten indiziert.
Nachbeobachtung
Das Management von Patienten nach erfolgreicher PMC ähnelt demjenigen von asymptomatischen Patienten. Die Kontrolluntersuchungen sollten häufiger durchgeführt werden, wenn eine asymptomatische Restenose auftritt. Falls die PMC nicht erfolgreich war, sollte frühzeitig eine Operation erwogen werden, es sei denn, dass eindeutige Kontraindikationen vorliegen.
Sinnvoll ist es, kardiale Risikofaktoren zu reduzieren: Nikotinabstinenz einhalten, für ausreichend Bewegung und herzgesunde Ernährung sorgen. Erkrankungen wie Hypertonie und Diabetes sollten konsequent behandelt werden.
Als Komplikationen der Mitralstenose kann es zu arteriellen Embolien, Lungenödem oder zu einer bakteriellen Endokarditis kommen, die entsprechend behandelt werden müssen.
- Baumgartner H et al.: 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal 2017; 38: 2739-2786
- Herold G et al.: Innere Medizin 2018. Eigenverlag, Köln 2018
- Stierle U (Hrsg.): Klinikleitfaden Kardiologie. 6. Aufl., Elsevier, München 2017
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
27.08.2025 | 13:00 - 13:45
|
Lunch Break CME 2025 Schizophrenie im Fokus: Behandlungsziele aus Patientensicht und klinische Umsetzung Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
|
29.08.2025 | 07:30 - 08:15
|
Frühstücks CME 2025 Rückenschmerz – das tägliche „Kreuz“ in der Hausarztpraxis Details Online-Teilnahme Programm |
Online |
CME-Punkte beantragt
kostenfrei
|
|
03.09.2025 | 16:00 - 18:30
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.