Rhinitis allergica
Die Rhinitis allergica ist eine IgE-vermittelte Entzündung der Nasenschleimhaut. Es handelt sich hierbei um eine allergische Reaktion vom Soforttyp (Typ 1). Wenn nicht nur die Nase, sondern auch die Augen beteiligt sind, spricht man von Rhinokonjunktivitis.
Die Prävalenz der Erkrankung steigt stetig und liegt bei Schulkindern bei ca. 25 %. Die Rhinitis allergica gehört zu den häufigsten allergischen Erkrankungen überhaupt. Zwei Drittel aller Betroffenen haben die ersten Symptome vor dem 25. Lebensjahr entwickelt.
Unterteilt wird die allergischen Rhinitis in:
- saisonale allergische Rhinitis
- perenniale allergische Rhinitis
- berufsbedingte allergische Rhinitis
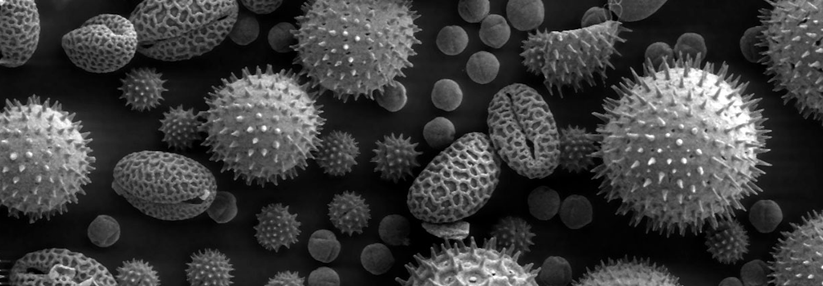
Neben Pollen (v.a. Gräser) spielen Hausstaubmilben, Tierhaare, Schimmelpilze sowie Mehl- und Getreidesorten eine große Rolle als allergenauslösende Stoffe.
Kardinalsymptome der Rhinitis sind:
- Niesen
- Juckreiz
- Sekretion
- Obstruktion
Die Pollenbedingte Rhinitis zeichnet sich vor allem durch Niesen, Sekretion und Begleitkonjunktivitis aus, wichtigstes Symptom der durch Hausstaubmilben ausgelösten Rhinitis ist die nasale Obtruktion.
Sekundäre Symptome sind:
- Husten
- Halsschmerzen
- Halitosis
- Lidödeme
- Mundatmung/Dyspnoe
- Rhinophonia clausa
- nasale Hyperreaktivität
- Schlafstörungen mit Tagesmüdigkeit
- Konzentrationsstörungen (evtl. eingeschränkte Leistungsfähigkeit)
Wichtige Komorbiditäten sind:
- Konjunktivitis (juckende, tränende und gerötete Augen)
- Sinusitis
- Asthma
- atopisches Ekzem
- Nahrungsmittelallergie
- rezidivierender Paukenerguss
- Gedeihstörungen
- Zahn- und Kieferfehlstellungen
Von mäßig bis schwerer Rhinokonjunktivitis spricht man, wenn die Symptome belastend sind und die Lebensqualität beeinträchtigen.
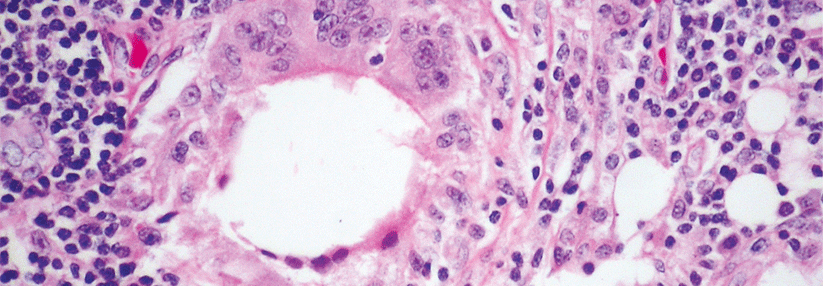
Die klinische Untersuchung umfasst die innere Nase (Rhinoskopie), die äußere Nase, die Augen und die umgebenden Hautregionen, die durch die gesteigerte Sekretion oder lokale allergische Reaktionen ekzematös verändert sein können.
Bei der anterioren Rhinoskopie als orientierende Untersuchung sieht man ödematöse Schleimhäute, Schwellungen der unteren Nasenmuschel und eine schleimig wässrige Sekretion. Standard ist heute die Nasenendoskopie, die eine Beurteilung aller Nasenabschnitte ermöglicht.
Allergologische Diagnostik
Die allergologische Anamnese ist der Schlüssel zur Diagnose. Dabei sollten vor allem der zeitliche Ablauf und der Schweregrad der Symptome erfragt werden.
Zum Nachweis von IgE-vermittelten Sensibilisierungen werden vor allem Hauttestungen durchgeführt. Hierzu kommen vor allem der Pricktest (diagnostischer Standard) und Intrakutantests (bei negativem oder fraglich postivem Pricktest) mit standardisierten Allergenextrakten in Frage.
Antihistaminika sollten mindestens 3 Tage vor dem Hauttest abgesetzt werden, genauso wie die lokale Applikation hochpotenter Glukokortikoide.
In-vitro-Diagnostik
Ist ein Hautest nicht möglich (z.B. wegen Hauterkrankungen, interferierender Pharmaka oder bei Säuglingen und Kleinkindern), ist die Bestimmung spezifischer IgE-Antikörper (unter Berücksichtigung des Gesamt-IgEs) im Serum indiziert. Es gibt aber keine Korrelation zwischen der Konzentration der spezifischen IgE Antikörper und den Symptomen der Rhinokonjunktivitis.
Die Bestimmung von IgG-Antikörpern ist kein Bestandteil der Diagnostik.
Nasaler Provokationstest
Positiver Hauttest und spezifisches IgE belegen zwar eine Immunantwort auf ein spezifisches Antigen, nicht aber unbedingt eine allergische Erkranung. In einigen Fällen ist daher ein nasaler Provokationstest indiziert:
- wenn vorangegangene Untersuchungen keine übereinstimmenden Ergebnisse zeigen, der Nachweis des Allergens aber von therapeutischer Relevanz ist
- wenn Sensibilisierungs-Nachweis und Anamnese nicht zusammenpassen
- wenn Sensibilisierungen gegen mehrere saisonale Allergen vorliegen und eine Zuordnung aufgrund von Überschneidungen nicht möglich ist
- die Relevanz beruflicher Allergene erfasst werden muss (z.B. bei Umschulungen oder Gutachten)
- bei resorptionsfernen Manifestationen inhalativ ausgelöster allergischer Erkrankungen
- Reproduktion des Krankheitsbildes bei fehlendem Antikörper-Nachweis
- Überprüfung des Therapieeffektes der Hyposensibilisierung
Eine wichtige Differenzialdiagnose ist die nasale Hyperreaktivität, bei die Nase auf unspezifische Reize (z.B. rasche Temperaturschwankungen, chemische Irritanzien, intensive Gerüche, körperliche Aktivität oder Verzehr heißer Speisen) mit Niesen, Juckreiz, nasaler Obstruktion und Hypersekretion reagiert.
Weitere wichtige Differenzialdiagnosen sind:
- akute virale Rhinosinusitis
- akute bakterielle Rhinosinusitis
- Veränderungen des Nasengerüsts (z.B. Sattelnase, Septumdiviation, Nasenmuschelhyperplasie
- chronische Rhinosinusitis
- adenoide Vegetationen wie Polyposis nasi et sinuum (vor allem im Kleinkindsalter)
- neurogene Regulationsstörungen (z.B. Rhinitis medicamentosa durch Missbrauch von Nasentropfen, idiopathische Rhinitis)
- toxisch irritative Rhinitis (z.B. durch Umweltschadstoff wie Schwefeldioxid oder Ozon, Arbeitsplatzexposition)
- Degenerative Veränderungen der Nasenschleimhaut (z.B. Alter, Menopause, nach Radiatio oder Chemotherapie)
- Spezifische Entzündungen (z.B. Leishmaniose, Lues, TBC, Malleus)
- Internistische Erkrankungen mit nasaler Beteiligung (z.B. Wegenersche Granulomatose, Sjögren-Syndrom, Sarkoidose, Hypothyreose)
- Medikamentennebenwirkungen (z.B. ASS, zahlreiche Neuroleptika und Antidepressiva, ACE-Hemmer)
- nicht allergische Nahrungsmittelunverträglichkeiten (z.B. scharf gewürzte Speisen)
- hormonelle Umstellung (Schwangerschaft, Menopause)
Die beste Behandlungform stellt die vollständige Karenz des Allergens dar, was aber nicht immer möglich ist. Entsprechende Handlungsempfehlungen (z.B. bauliche Maßnahmen, Diäten und Urlaubsempfehlungen sollten angemessen und praktikabel sein)
Symptomatische Therapie:
Cromone (Cromoglycinsäure und Nedocromil)
- viermal (Cromoglycinsäure) bzw. zweimal (Nedocromil) tägliche Anwendung
- weniger wirksam als lokale und topische Antihistaminika oder lokale Glukokortikoide
- bei Erwachsenen vor allem in der Schwangerschaft
- als Augentropfen bei allergischer Konjunktivitis
Orale oder topische Antihistaminika
- neben topischen Glukokortikoiden Therapie der 1. Wahl
- topische Anwendung (2x täglich) bei intermittierender allergischer Rhinits oder als "on-demand-Therapie"
- die orale Therapie sollte möglichst regelmäßig eingenommen werden
- möglichst Antihistaminika der 3. Generation wie z.B. Desloratadin (keine Sedierung, bessere Verträglichkeit, bessere Wirkung auf nasale Obstruktion)
Topische Glukokortikoide
- bei regelmäßiger Anwendung effektivste Therapie auf alle nasalen Symptome
- Unterlegenheit gegenüber Antihistaminika bei Augensymptomen
- bei kontinuierlicher Therapie hohe Schleimhautkonzentrationen bei minimalem Risiko systemischer Nebenwirkungen
- protrahierter Wirkeintritt (Stunden bis ein Tag)
Leukotrienrezeptorantagonisten
- als Monotherapie nasalen Glukortikoiden unterlegen, in Kombination mit Antihistaminika etwa gleich wirksam
Dekongestiva
- Wirkung auf nasale Obstruktion
- bei längerer Anwendung Gefahr der Rhinitis medicamentosa
- nur zur kurzfristigen initialen Therapie
Kausale Therapie
Einziger kausaler Therapieansatz ist die spezifische Immuntherapie (SIT), die bei Mono- oder Oligosensibilisierung etwa ab dem 5. Lebensjahr durchgeführt werden kann. Mögliche Inkationen sind:
- Relevanz des Allergens für die Auslöung der Beschwerden ist gesichert
- IgE-vermittelter Pathomechnismus wurde nachgewiesen
- persistierende mäßig-gradige bis schwere allergische Rhinitis
- ausreichende Meidung des Allergens nicht möglich und symptomatische Therapie nicht ausreichend wirksam oder schlecht verträglich
- frühe Intervention im Verlauf oder Reduktion der Arzneimitteltherapie wird angestrebt
Durch verschiedene Maßnahmen kann versucht werden, dass Risiko für die Entwicklung von Allergien zu reduzieren. Dazu gehören unter anderem:
- vielseitige und vollwertige Ernährung der Mutter in der Schwangerschaft (keine „allergenarmen“ Diäten)
- möglichst Vermeidung von Kaiserschnittgeburten
- die ersten 4–6 Lebensmonate ausschließlich Stillen (alternativ hypoallergene Säuglingsnahrung)
- ab dem 5. Lebensmonat und nach Fütterung möglichst vieler verschiedener Lebensmittel (einschließlich Kuhmilch, Ei, Weizen, Nüsse)
- rauchfreie Umgebung während und nach der Schwangerschaft
- Reduktion von Luftschadstoffen
Leitlinie wird gerade überarbeitet. Letzter Stand 03/2011:
Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e. V:
Rhinosinusitis
Quellen:
https://www.allergieinformationsdienst.de/krankheitsbilder/allergische-rhinitis/behandlung.html
dgaki.de/wp-content/uploads/2010/05/Leitlinie_AllergischeRhinitis2003.pdf
www.enzyklopaedie-dermatologie.de/allergologie/rhinitis-allergica-3514
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
27.08.2025 | 13:00 - 13:45
|
Lunch Break CME 2025 Schizophrenie im Fokus: Behandlungsziele aus Patientensicht und klinische Umsetzung Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
|
29.08.2025 | 07:30 - 08:15
|
Frühstücks CME 2025 Rückenschmerz – das tägliche „Kreuz“ in der Hausarztpraxis Details Online-Teilnahme Programm |
Online |
CME-Punkte beantragt
kostenfrei
|
|
03.09.2025 | 16:00 - 18:30
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.