Staphylokokkeninfektionen
Staphylococcus aureus ist der häufigste Erreger bakterieller Hautinfektionen. Natürlicher Standort von S. aureus ist die Nasenschleimhaut – in der Normalbevölkerung findet man hier bei 15-20 % eine permanente und bei 50 bis 70 % eine passagere Besiedlung. Diese Besiedlung hat per se keinen Krankheitswert – Träger besitzen aber ein erhöhtes Risiko für durch S. aureus bedingte Hauterkrankungen oder Wundinfektionen.
Bestimmte Toxine können die Pathogenität von S. aureus erhöhen, z.B.:
- Exfoliatin → Epidermolys bei bullöser Impetigo, SSSS (staphylococcal scalded skin syndrome)
- TSST-1 → toxic shock syndrome
- PVL (Panton-Valentine-Leukozidin) → therapierefraktäre Follunkulose und Abszesse, teils nekrotisierend, hoch kontagiös
Je nach Ausbreitung der Erreger werden verschiedene Manifestationen der Staphylokokkeninfektionen unterschieden:
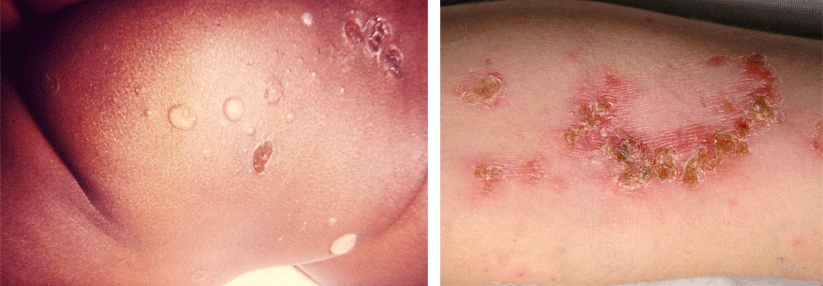
Impetigo contagiosa
- oberflächliche Hautinfektion durch S. aureus und/oder Streptokokken
- betrifft überwiegend Kinder
Follikulitis
- oberflächliche pustulöse Infektion des Haarfollikels durch S. aureus
- begünstigt durch mechanische Faktoren (eng anliegende Kleidung), physikalische Faktoren (Rasur), chemische Irritanzien
Furunkel und Karbunkel
- tief dermale bis subkutan lokalisierte, abszedierende und nekrotisierende Entzündung mit S. aureus
- bei Konfluenz mehrerer Furunkel → Karbunkel
SSSS (staphylococcal scalded skin syndrome)
- ausgelöst durch hämatogene Verbreitung von Exfoliatin
- großflächige bis generalisierte intraepidermale Hautablöung
Toxic shock syndrom
- wird durch das Staphylokokken-Toxin TSST1 verursacht
- Vermehrung in Abzesshöhlen oder Fremdkörpern (z.B. Tampons), von hier aus erfolgt die Toxinausschüttung
Staphylokokken-Sepsis
- S. aureus ist der häufigste Erreger bei ambulant erworbener Sepis
Resistenzentwicklung
Bei S. aureus Infektionen muss heute zwischen Methicillin-sensiblen S. aureus(MSSA)-Infektionen und Methicillin-resistenten S. aureus (MRSA)-Infektionen unterschieden werden. MSSA sind zu ca. 80 % penicillinresistent.
Impetigo contagiosa:
Nicht-bullöse Form:
- honigfarbenen bis bräunlichen Krusten auf erythematösem Grund
- auch sekundäre Infektion vorbestehender Hautläsionen (Impetiginisierung) wie Ekzem, Insektenstiche, Herpes simplex-Infektion und Varizellen
Bullöse Form:
- 1–2 cm große subkorneale Blasen auf gerötetem Grund, die erst klar sind und sekundär eintrüben
- meist im Neugeborenenalter
- Abheilung ohne Narben
Follikulitis:
- zentral vom Haar durchbohrte, stecknadelkopfgroße Pustel mit erythematösem Hof
- Prädilektionsstellen bei Erwachsenen Stamm, Gesäß, Oberschenkel, Bartbereich, bei Kindern auch behaarter Kopf
Furunkel und Karbunkel
- beginnt als derber roter Knoten mit deutlichem Ödem, der rasch schmerzhaft wird und nach einigen Tagen einschmilzt
- bei Karbunkel plattenartige Infiltrate, evtl. Lymphknotenschwellung und Allgemeinsymptome
- nach Spontanperforation narbige Abheilung innerhalb einiger Wochen
- am häufigsten im Bereich von Hals, Gesicht, Axillen, Leisten und oberer Rücken
- häufig bei Systemerkrankungen mit Abwehrschwäche
- bei Gesichtsfurunkeln Gefahr der Sinus-cavernosus-Thrombose und Sepsis
SSSS (staphylococcal scalded skin syndrome)
- meist sind Neugeborene und Kleinkinder betroffen
- beginnt akut und fieberhaft mit genaralisiertem schmerzhaftem Erythem
- nach ca. zwölf Stunden lässt sich stratum corneum mühelos abschieben
- unbehandelt drohen Sepsis und septischer Schock
Toxic shock syndrom
- perkaut einsetztendes lebensbedrohliches Krankeheitsbild mit Fieber, Übelkeit, Erbrechen, Muskelschmerzen und scharlachähnlichem Exanthem
- Organbeteiligung und Multiorganversagen möglich
Bei der Untersuchung zeigen sich die typischen Hautbefunde.
Der kulturelle Nachweis von S. aureus ist nicht für alle Infektionen notwendig. Bei oberflächlichen Infektionen reicht das klinische Bild in der Regel aus (z. B. bei unkomplizierten Follikulitiden, Impetigo).
Bei tiefen Weichgewebeinfektionen ist dagegen eine breiter angelegte mikrobiologische Diagnostik mit Resistenzbestimmung erforderlich.
Impetigo contagiosa:
- Kontaktdermatitis
- Tinea
- Herpes simplex-Infektion
- seborrhoisches Ekzem
- hereditäre Epidermolysen und Porphyrien
- Erythema exsudativum multiforme
- bullöse Insektenstichreaktionen
- Pemphigus vulgaris
- bullöses Pemphigoid
Follikulitis:
- gramnegative Follikulitis
- Steroidakne
- Halogenakne
Furunkel und Karbunkel
- Insektenstichreaktionen
- beginnender Herpes simplex
Impetigo und Follikulitis:
- hier reicht meist die Applikation lokaler Antiseptika (z.B. Octenidin) oder lokaler Antibiotika (z.B. Erythromycin, Fusidinsäure) aus
- bei unzureichendem Therapieerfolg evtl. auch systemische Antibiotika (penicillinasefeste Penicilline oder Cephalosporine für einige Tage)
Furunkel und Karbunkel
- Ruhigstellung (z.B. Sprechverbot bei Lokalisation im Gesicht)
- lokale Antiseptika
- initial evtl. einschmelzungsfördende Ichthyol-Watteverbände
- bei größeren Furunkeln, Lokalisation im Gesicht und Karbunkeln Systemantibiose (penicillinasefeste Penicilline oder Cephalosporine)
- bei chronisch rezidivierenden Furunkeln (Furunkulose) systemische antibiotische Behandlung mit Clindamycin
Systemischen Infektionen mit Toxin-Bildern
- hochdosierte Antibiotikatherapie (möglichst nach Antibiogramm)
- ggf. intensivmedizinische Überwachung
Zur Prävention werden eine gründliche Körperhygiene und das Waschen der Kleidung und Bettwäsche (möglichst mit 60 °C) empfohlen.
Bei MRSA-Besiedlung (oder Besiedlung mit PVL-bildenden S. aureus) wird eine Eradikation mit Mupirocin und einer chlorhexidinhaltigen Seife empfohlen.
Leitlinie wird zur Zeit überprüft. Letztter Stand 04/2011:
Deutsche Dermatologische Gesellschaft (DDG):
Staphylococcus aureus bedingte Infektionen der Haut und Schleimhäute - Diagnostik und Therapie
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
02.07.2025 | 16:00 - 17:50
|
Case Conference 2025 Neues Wissen von Fall zu Fall - Dermatologie Special Details Online-Teilnahme Programm |
Online |
CME-Punkte beantragt
kostenfrei
|
|
11.07.2025 | 07:30 - 08:15
|
Frühstücks CME 2025 Kreuzschmerz, Wadenkrampf & Co.: Praxis Update zur Diagnostik und Therapie von muskulär bedingten Schmerzen Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
13.09.2025 | 08:30 - 15:45
|
Fortbildung kompakt - Allgemeinmedizin / Innere Medizin 2025 SYMPOSIUM MEDIZIN + PHARMAZIE Details Präsenz-Teilnahme Programm |
Frankfurt |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.