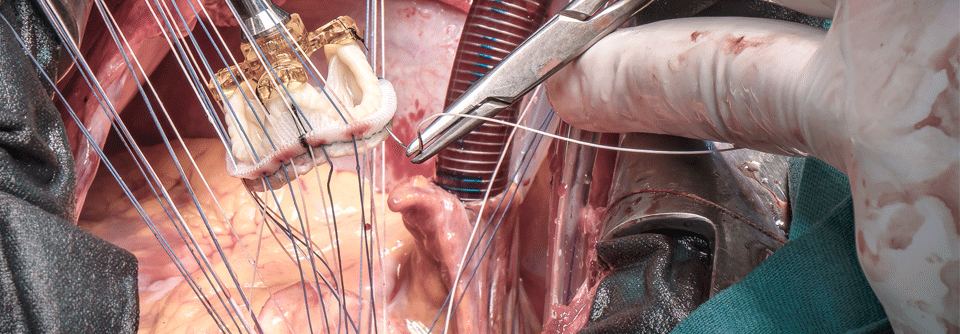
Aortenstenose
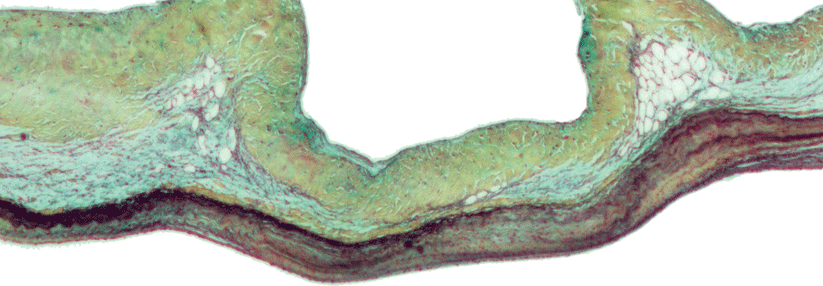
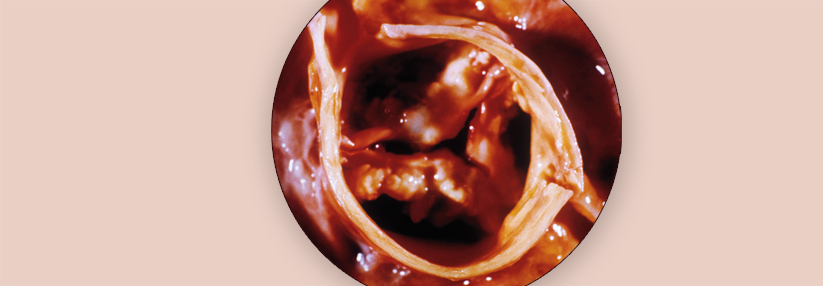
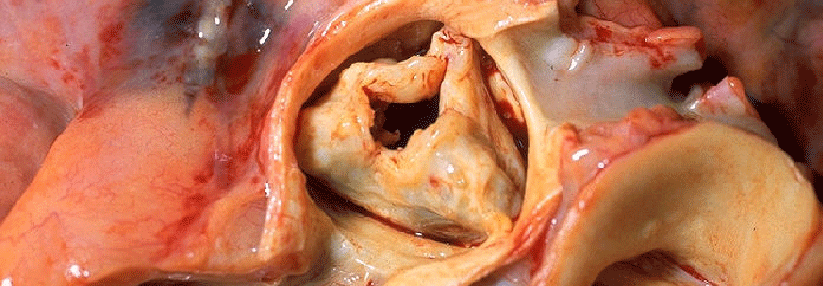
Normalerweise beträgt die Aortenöffnungsfläche beim Erwachsenen etwa 2,6 bis 3,5 cm2. Bei einer Aortenstenose (Aortenklappenstenose) liegt eine Einengung der linksventrikulären Ausflussbahn im Bereich der Aortenklappe vor. Die Aortenstenose ist in Europa und Nordamerika der häufigste Klappenfehler. Die Prävalenz liegt in der Altersgruppe der über 65-Jährigen bei ≥ 3 %.
Es gibt verschiedene Formen bzw. Ursachen der Aortenklappenstenose:
- Kongenitale Form, die oft bei Jugendlichen und jungen Erwachsenen diagnostiziert wird und häufig mit Klappenauffälligkeiten einhergeht (z.B. unikuspide oder bikuspide Aortenklappe)
- Degenerativ-kalzifizierte Form, bei über 70-Jährigen die häufigste Ätiologie
- Rheumatische Aortenstenose (in Ländern mit modernen Gesundheitssystemen selten geworden, da das rheumatische Fieber aufgrund konsequenter Antibiose kaum noch beobachtet wird)
Ein Teil der Patienten bleibt lange beschwerdefrei, selbst wenn eine relevante Aortenstenose vorliegt. Beschwerden treten häufig erst spät auf - bei einer Aortenöffnungsfläche < 1 cm2 und einem mittleren systolischen Gradienten > 40 mmHg – und signalisieren eine mögliche Gefährdung.
Die bei der Aortenstenose beobachteten Pathomechanismen (Druckbelastung und Hypertrophie des linken Ventrikels, reduzierte Koronardurchblutung und vermehrter kardialer Sauerstoffbedarf) erklären die Beschwerden der Patienten:
- Angina pectoris (aufgrund der Myokardhypoxie).
- Leistungsminderung und Luftnot (aufgrund des linkskardialen Rückwärtsversagens mit Lungenstauung).
- Schwindel oder Synkopen, oft im Zusammenhang mit Belastungen (aufgrund des linkskardialen Vorwärtsversagens mit Low output).
Auch Fälle von plötzlichem Herztod wurden bei Aortenstenose beobachtet, allerdings fast nur bei symptomatischen Patienten.
- Leitbefund bei der Auskultation ist ein spindelförmiges, raues Systolikum mit Punctum maximum im 2. ICR rechts parasternal, fortgeleitet in die Karotiden.
- Bei schlechten Schallleitungsbedingungen (Emphysem, ausgeprägte Adipositas) kann einen „stumme“ Aortenstenose vorliegen.
- Bei der Palpation kann bei Patienten mit hochgradiger Aortenstenose ein Pulsus parvus et tardus („klein und spät“) auffallen. Die Blutdruckwerte sind bei diesen Patienten eventuell erniedrigt.
EKG
EKG-Veränderungen finden sich bei höhergradigen Stenosen:
- Linkstyp
- Linkshypertrophiezeichen (Sokolow-Lyon-Index für Linkshypertrophie: SV1 + RV5 oder V6 > 3,5 mV)
- T-Negativierung linkspräkordial (V4 bis V6) als Zeichen der Druckhypertrophie
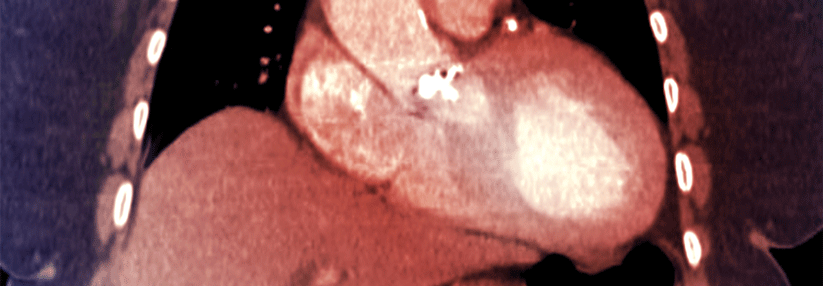
Röntgen-Thorax
Selbst bei kritischer Aortenstenose kann der Röntgen-Thorax unauffällig sein (2). Bei Dekompensation kommt es zu einer Linksverbreiterung des Herzschattens und zu einer Lungenstauung.
Typisch für die valvuläre Aortenstenose ist eine poststenotische Dilatation der Aorta ascendens. Klappenverkalkungen können vorliegen, diese werden jedoch auch ohne signifikante Aortenstenose beobachtet.
Echokardiographie
Das wichtigste diagnostische Verfahren bei Aortenstenose ist die Echokardiographie. Diese Untersuchung
- bestätigt das Vorliegen einer Aortenstenose
- erlaubt eine Einschätzung des Umfangs der Klappenverkalkung, der linkventrikulären Funktion und der Wanddicke
- deckt auf, ob weitere assoziierte Klappenerkrankungen oder pathologische Veränderungen der Aorta vorliegen
- liefert prognostische Informationen
Die Doppler-Echokardiographie ist die bevorzugte Methode zur Einschätzung des Schweregrads der Aortenstenose.
Um die Ausprägung einer Aortenstenose beurteilen zu können, sollte nicht nur die Aortenöffnungsfläche berücksichtigt werden, sondern zusätzlich folgende Parameter:
- Transvalvuläre Flussrate
- Durchschnittlicher Druckgradient
- Funktion, Größe und Wanddicke des Ventrikels
- Grad der Klappenverkalkung
- Blutdruck
- Funktioneller Status
Die ESC/EACTS-Leitlinie aus dem Jahr 2017 unterscheidet vier Kategorien der Aortenstenose:
- High-Gradient-Aortenstenose (Aortenöffnungsfläche < 1 cm2, durchschnittlicher Druckgradient > 40 mmHg). Hier kann von einer schweren Aortenstenose ausgegangen werden – unabhängig davon, ob die linksventrikuläre Ejektionsfraktion und der Fluss normal oder reduziert sind.
- Low-Flow-Low-Gradient-Aortenstenose mit reduzierter Ejektionsfraktion (Aortenöffnungsfläche < 1 cm2, durchschnittlicher Druckgradient < 40 mmHg, Ejektionsfraktion < 50%, Schlagvolumenindex [SVi] ≤ 35 ml/m2). Hier wird ein Low-Dose-Dobutamin-Stressecho empfohlen, um zwischen einer echten schweren Aortenstenose und einer Pseudo-Aortenstenose unterscheiden zu können (bei letzterer nehmen der Gradient und die effektive Klappenöffnungsfläche auf > 1 cm2 zu).
- Low-Flow-Low-Gradient-Aortenstenose mit erhaltener Ejektionsfraktion (Aortenöffnungsfläche < 1 cm2, durchschnittlicher Druckgradient < 40 mmHg, Ejektionsfraktion ≥ 50%, SVi ≤ 35 ml/m2). Diese Kategorie ist typisch für ältere Patienten; sie geht mit einer geringen Ventrikelgröße, einer ausgeprägten linksventrikulären Hypertrophie und oft mit einer Hypertonie einher. Die Diagnose einer schweren Aortenstenose in diesem Setting stellt eine Herausforderung dar. Hilfreich ist es, den Schweregrad der Klappenverkalkung mittels Multislice-CT zu bestimmen.
- Normal-Flow-Low-Gradient-Aortenstenose mit erhaltener Ejektionsfraktion (Aortenöffnungsfläche < 1 cm2, durchschnittlicher Druckgradient < 40 mmHg, Ejektionsfraktion ≥ 50%, SVi > 35 ml/m2). Diese Patienten haben im Allgemeinen nur eine mäßige Aortenstenose.
Weitere diagnostische Aspekte
Bei körperlich aktiven Patienten wird ein Belastungstest empfohlen, um Symptome zu demaskieren sowie zur Risikostratifizierung von asymptomatischen Patienten mit schwerer Aortenstenose. Eine Stress-Echokardiographie kann bei asymptomatischer schwerer Aortenstenose prognostische Informationen liefern, indem sie die Zunahme des durchschnittlichen Druckgradienten und die Veränderung der linksventrikulären Funktion unter Belastung bewertet. Eine retrograde Linksherzkatheterisierung zur Beurteilung des Schweregrads einer Aortenstenose wird nicht mehr routinemäßig durchgeführt; sie bleibt Patienten vorbehalten, bei denen die nichtinvasive Diagnostik keine eindeutigen Ergebnisse brachte.
Die BNP(B-type natriuretic peptide)-Serumspiegel korrelieren mit der NYHA-Klasse und mit der Prognose von Patienten mit Aortenstenose. Die Bestimmung der natriuretischen Peptide kann für die Risikostratifizierung und für die Planung einer Intervention hilfreich sein – insbesondere bei asymptomatischen Patienten.
- Aortensklerose (kann in eine Aortenstenose übergehen)
- Andere Herzklappenerkrankungen wie chronische Mitralklappeninsuffizienz oder Pulmonalklappenstenose
- Ventrikelseptumdefekt
Keine medikamentöse Therapie der Aortenstenose kann im Vergleich zum natürlichen Verlauf die klinischen Ergebnisse bessern. Statine haben keinen Effekt auf die Progression der Aortenstenose.
Patienten mit Herzinsuffizienz-Symptomatik, die für eine Operation oder eine Transkatheter-Aortenklappenimplantation (TAVI) nicht infrage kommen oder die gerade auf eine Operation oder eine Katheterintervention warten, sollten entsprechend der aktuellen Herzinsuffizienz-Leitlinien medikamentös behandelt werden. Liegt als Begleiterkrankung eine Hypertonie vor, sollte diese entsprechend therapiert werden.
Asymptomatische Patienten sollten sorgfältig über das Krankheitsbild aufgeklärt werden und sich umgehend dem Arzt vorstellen, wenn Symptome auftreten. Mithilfe von Stresstests kann bestimmt werden, wie stark sich die Patienten körperlich belasten dürfen. Bei Kontrolluntersuchungen ist auf eine potenzielle hämodynamische Progression, die Funktion und Hypertrophie des linken Ventrikels sowie auf die Morphologie der Aorta ascendens zu achten.
- Patienten mit schwerer Aortenstenose sollten mindestens alle sechs Monate kontrolliert werden (Änderung von Belastungstoleranz oder echokardiographischen Parametern?).
- Bei leichter und mäßiger Aortenstenose mit signifikanter Verkalkung sollte der Patient einmal jährlich untersucht werden.
- Bei jüngeren Patienten mit leichter Aortenstenose ohne signifikante Verkalkung können die Untersuchungsintervalle auf zwei bis drei Jahre ausgedehnt werden.
Stärkste Indikation für eine Intervention bei Aortenstenose (chirurgischer Klappenersatz oder TAVI, s. unten) sind nach wie vor die spontan oder unter Belastung auftretenden Symptome des Patienten.
Wenn Prädiktoren für eine rasche Symptomentwicklung vorliegen, kann ein frühzeitiger chirurgischer Eingriff bei asymptomatischen Patienten gerechtfertigt sein, insbesondere, wenn das operative Risiko gering ist.
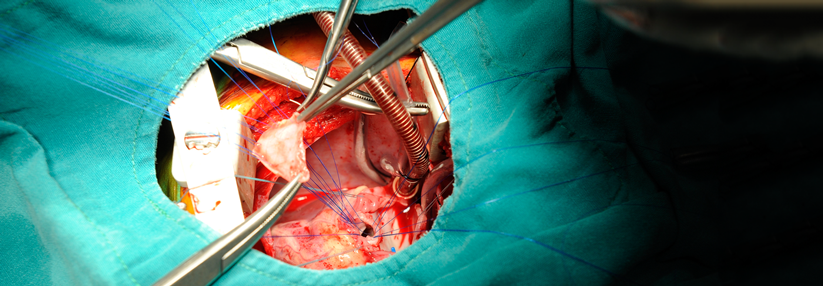
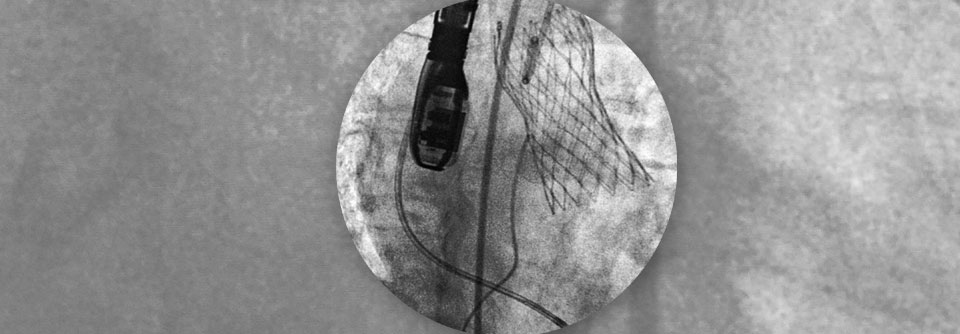
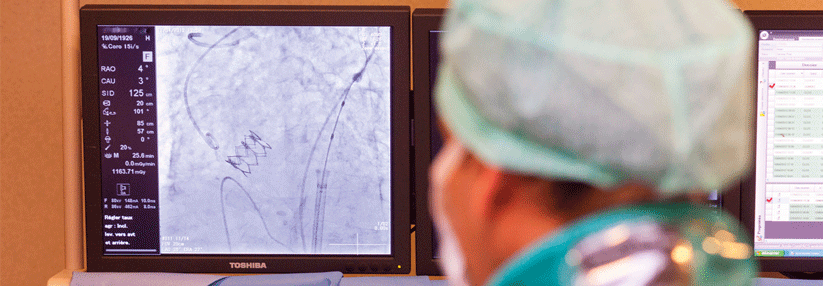
Ein chirurgischer Klappenersatz wird für Patienten mit geringem chirurgischem Risiko empfohlen (STS [Society of Thoracic Surgeons]- oder EuroSCORE II < 4% oder logistischer EuroSCORE I < 10% und Fehlen weiterer Risikofaktoren wie Gebrechlichkeit, Porzellanaorta oder Folgen einer Strahlentherapie im Thoraxbereich). Eine TAVI (Transkatheter-Aortenklappenimplantation) wird für Patienten empfohlen, die für einen chirurgischen Klappenersatz nicht geeignet sind.
Die Entscheidung für einen chirurgischen Klappenersatz oder eine TAVI sollte von einem Herzteam nach umfassender, sorgfältiger Untersuchung des Patienten und unter Berücksichtigung der individuellen Risiken und des zu erwartenden Nutzens getroffen werden
Sinnvoll ist es, kardiale Risikofaktoren zu reduzieren: Nikotinabstinenz einhalten, für ausreichend Bewegung und herzgesunde Ernährung sorgen. Erkrankungen wie Hypertonie und Diabetes sollten konsequent behandelt werden.
Zu den möglichen Komplikationen der Aortenstenose zählen Rhythmusstörungen (Vorhofflimmern, ventrikuläre Arrhythmien und postoperative bradykarde Rhythmusstörungen), die frühzeitig und konsequent behandelt werden müssen.
Beim Auftreten eines akuten Lungenödems kann zunächst ein konservativer Behandlungsversuch unternommen werden. Führt dieser nicht zum Erfolg, ist eine Ballonvalvuloplastie oder eine Akutoperation erforderlich.
- Herold G et al.: Innere Medizin 2018. Eigenverlag, Köln 2018
- Stierle U (Hrsg.): Klinikleitfaden Kardiologie. 6. Aufl., Elsevier, München 2017
- Baumgartner H et al.: 2017 ESC/EACTS Guidelines for the management of valvular heart disease. European Heart Journal 2017; 38: 2739-2786
Leitlinie "Subvalvuläre Aortenstenose bei Kindern und Adoleszenten" (gültig bis 31.08.2018)
Leitlinie "Supravalvuläre Aortenstenose im Kindes- und Jugendalter" (gültig bis 31.08.2018)
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
27.08.2025 | 13:00 - 13:45
|
Lunch Break CME 2025 Schizophrenie im Fokus: Behandlungsziele aus Patientensicht und klinische Umsetzung Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
|
29.08.2025 | 07:30 - 08:15
|
Frühstücks CME 2025 Rückenschmerz – das tägliche „Kreuz“ in der Hausarztpraxis Details Online-Teilnahme Programm |
Online |
CME-Punkte beantragt
kostenfrei
|
|
03.09.2025 | 16:00 - 18:30
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.