Intraossäre Punktion ist inzwischen fest in der Notfallmedizin verankert
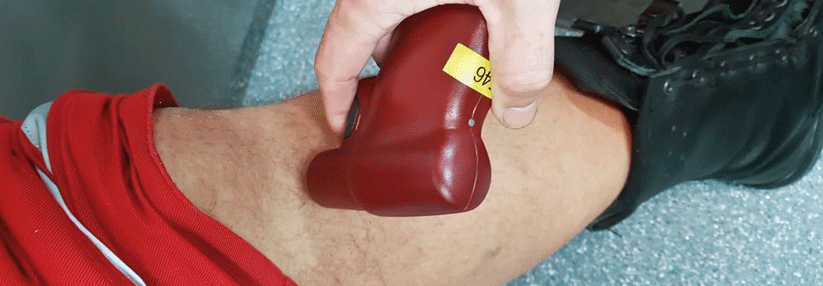 Zwei Rettungsdienstmitarbeiter demonstrieren mit einem halbautomatischen „Bohrer“ den Punktionsort der Wahl.
© ASB Mittelhessen
Zwei Rettungsdienstmitarbeiter demonstrieren mit einem halbautomatischen „Bohrer“ den Punktionsort der Wahl.
© ASB Mittelhessen
Für kritisch Kranke ist ein Gefäßzugang unverzichtbar. Bei Schock oder Hypovolämie können einen die kollabierten Gefäße aber an den Rand der Verzweiflung bringen – ganz zu schweigen von Kindern mit ihren kleinen Gefäßen und ihrer dicken Subkutis. Einen Ausweg bietet dann die intraossäre (i.o.) Punktion, heißt es in der ersten deutschen Leitlinie, die sich speziell dieser Technik widmet. Prinzipiell entspricht das Verfahren der Punktion einer „knöchernen“ Vene, die auch bei Kälte, Volumenmangel oder Vasokonstriktion nicht zusammenfällt. Die Kanüle kommt in der Markhöhle zum Liegen. Medikamente und Infusionen erreichen dann über Sinusoide, Zentralvenen und ableitende Gefäße schnell den systemischen Kreislauf.
Ob Katecholamine oder Blutprodukte − alles, was in der Notfallmedizin zum Einsatz kommt kann genauso gut i.o. wie i.v. und in gleicher Dosierung appliziert werden. Die Autoren mahnen lediglich bei hypertonen oder stark alkalischen Lösungen zur Vorsicht. Diese können möglicherweise lokale Infektionen, Osteomyelitiden und Weichteilnekrosen begünstigen.
Der mittlere Blutdruck in der Cavitas medullaris beträgt etwa 1/3 des normalen systolischen Mitteldrucks. Um eine ausreichend hohe Durchflussrate zu sichern, empfiehlt sich die Anlage eines Druckinfusionsbeutels, vor allem zur Volumensubstitution. Ausnahme: Patienten mit kardialem Rechts-Links-Shunt. Bei ihnen besteht die Gefahr einer zerebralen Embolie durch die geringe druckbedingte Fett- und Knochenmarkmobilisierung.
Bei Kindern nie am Sternum herumwerkeln
Für Neugeborene und Kinder nennt die Leitlinie die proximale mediale Tibia (1–2 cm distal der Tuberositas) als Punktionsort der ersten Wahl. Alternativ kann man auch an der distalen medialen Tibia ca. 1–2 cm oberhalb des Innenknöchels bohren. Ab dem 7. Lebensjahr ist die Kortikalis an der oberen Tibia so dick, dass man mit manuellen Systemen oft Schwierigkeiten hat und halbautomatische oder automatische nutzen sollte.
Auch für Erwachsene eignet sich das proximale Schienbein (auf Höhe der Tuberositas) am besten, weitere Eingangspforten gibt es bei ihnen am körpernahen Humerus (2 cm distal des Akromions) oder am Manubrium sterni, für dessen Punktion ein eigenes System existiert. Das Brustbein bei Kindern zu nutzen, verbietet sich allerdings.
Grundsätzlich lässt sich die Kanüle leicht einbringen. Das Durchbohren des Knochens selbst bereitet kaum Schmerzen, die Aspiration und Injektion dann aber schon. Deshalb raten die Autoren bei bewusstseinsklaren Patienten zur Lokalanästhesie bis aufs Periost. Unter und nach dem Durchstechen gibt es einige Zeichen, die auf eine korrekte Lage hinweisen:
- Widerstandsverlust beim Durchdringen der Kortikalis (bei halbautomatischen Systemen deutlich weniger und bei automatischen gar nicht spürbar)
- federnd-fester Sitz der Kanüle im Knochen
- Knochenmarkaspiration möglich (kein obligates Kriterium), Cave: Obstruktion der Kanüle
- Bolus von 10 ml Infusionslösung führt nicht zur Widerstandsänderung oder zum Paravasat
Um die Infektionsgefahr zu senken, sollte der Zugang im Knochen so kurz wie möglich liegen bleiben (maximal 24 Stunden) – im Idealfall können ihn die Kollegen in der Klinik binnen zwei Stunden durch einen venösen Katheter ersetzen. Die Experten plädieren dafür, vor der Entfernung einen Antibiotikaschutz in Erwägung zu ziehen, insbesondere, wenn die Anlage nicht völlig steril vonstatten ging.
| Harte Restriktionen für die intraossäre Punktion | ||
|---|---|---|
| typische Indikationen | Finger weg | relative Kontraindikationen in nicht vital bedrohlichen Situationen |
|
|
|
Komplikationen sind meist anwenderbedingt
Erfolgsraten bis zu 98 % und eine große Sicherheit kennzeichnen die Methode. Klinisch relevante Zwischenfälle gibt es sehr selten, in der Literatur finden sich Raten von 0,8 %. Zu den häufigsten und meist anwenderbedingten Komplikationen zählen Fehlpunktionen, Verbiegen oder Bruch der Kanülen, Schwellung und Extravasat. Letzteres führt bei den heute meist verwendeten halbautomatischen Systemen die Liste an und kann ins Kompartmentsyndrom münden. Daher muss man immer auf Zeichen ansteigenden Gewebedrucks kontrollieren. Knochenmark- und Fettembolien ereignen sich nach intraossärer Infusion öfter, sie beeinflussen aber weder Morbidität noch Mortalität. Osteomyelitiden treten dank der modernen Techniken, streng aseptischer Handhabung und kurzer Liegedauer heute nicht mehr auf.
Quelle: S1-Leitlinie Die intraossäre Infusion in der Notfallmedizin, AWMF-Register Nr. 001/042, www.awmf.org