Wann eine Pankreaszyste reseziert werden muss – und wann nicht
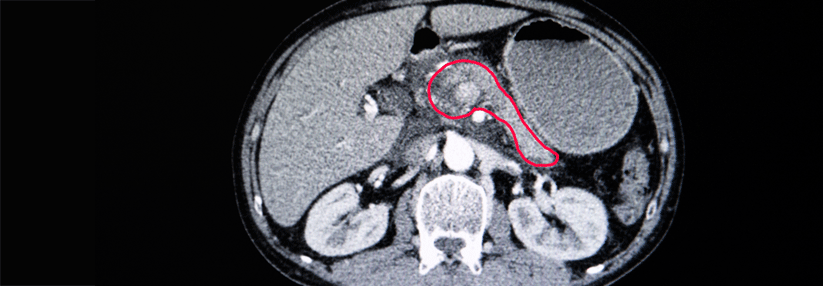
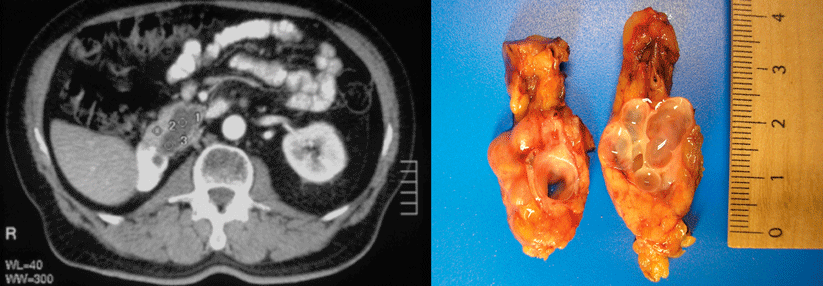 Da das Hauptgang-IPMN ein deutlich höheres Malignitätsrisiko als das Seitengang-IPMN aufweist, bleibt hier häufig nur die chirurgische Resektion.
© Prof. Dr. Siegbert Faiss, Sana Klinikum Lichtenberg; Dr. Bernd Feyerabend, MVZ Hanse Histologikum
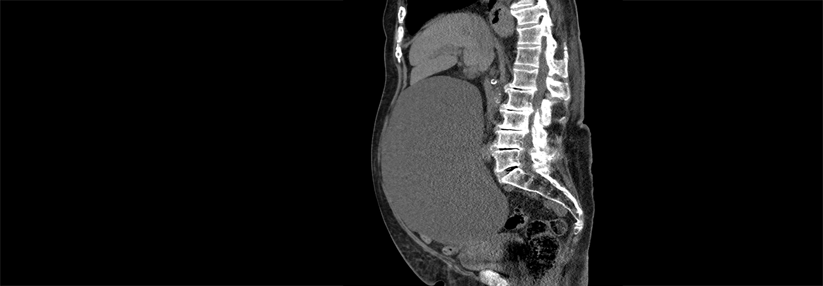
Da das Hauptgang-IPMN ein deutlich höheres Malignitätsrisiko als das Seitengang-IPMN aufweist, bleibt hier häufig nur die chirurgische Resektion.
© Prof. Dr. Siegbert Faiss, Sana Klinikum Lichtenberg; Dr. Bernd Feyerabend, MVZ Hanse Histologikum
Aufgrund des potenziellen Risikos einer malignen Transformation erfordern zystische Raumforderungen im Pankreas immer eine weiterführende Diagnostik. Zuallererst ist es wichtig zu bestimmen, welche Art von Tumor vorliegt. Handelt es sich um das nicht-maligne seröse mikrozystische Adenom, besteht meist keine direkte Indikation zur OP.
Allerdings tritt diese Form häufig in Assoziation mit anderen pankreatischen Tumoren oder kongenitalen Läsionen auf, warnte Professor Dr. Siegbert Faiss vom Schwerpunkt Gastroenterologie am Sana Klinikum Lichtenberg. Daher gilt in diesem Fall: „Augen offen halten und restliches Pankreas anschauen!“ Finden sich dort weitere Zysten, sieht die Lage schon ganz anders aus. Denn hierbei handelt es sich häufig um muzinöse Läsionen, deren malignes Potenzial weit höher liegt als das seröser Veränderungen.
Muzinöse zystische Neoplasien gehen auf eine embryonale Fehlanlage zurück und kommen fast ausschließlich bei Frauen zwischen 20 und 80 Jahren vor. Die Diagnose erfolgt im Median um das 48. Lebensjahr. Typisch sind multilokuläre, dickwandige Zysten (sog. „Cyst in Cyst“), muzinöses Epithel und ein ovarartiges Stroma. Eine Verbindung zum Gangsystem gibt es nicht. Da die muzinöse zystische Neoplasie als Präkanzerose gilt und ein Malignitätsrisiko von ca. 40–50 % aufweist, besteht laut Prof. Faiss eine klare Indikation zur Chirurgie.
Bei der Seitengang-IPMN ist die Lage nicht eindeutig
Ein echter Problemfall ist die intraduktale papilläre muzinöse Neoplasie (IPMN), die sich in den letzten Jahren zu einer regelrechten Modekrankheit der Gastroenterologie entwickelt hat, so Prof. Faiss. Betroffen sind Frauen und Männer, die IPMN tritt bei Letzteren aber etwas häufiger auf. Es finden sich zystisch dilatierte Gänge („Cyst by Cyst“).
Man unterscheidet zwischen Hauptgang- und Seitengang-IPMN. Während die (symptomatische) Hauptgang-IPMN aufgrund ihres hohen Malignitätsrisikos von 60 bis 92 % oft operiert werden muss (vor allem dann, wenn weitere Risikofaktoren vorliegen), ist die Situation bei der Seitengang-IPMN nicht ganz so eindeutig. Zwar wird die Größe der Zyste gerne für die Risikoeinschätzung herangezogen. Sie ist aber kein sehr gutes Selektionskriterium, da sie nur wenig mit der Malignität korreliert, erklärte Professor Dr. Jürgen Weitz von der Klinik und Poliklinik für Viszeral-, Thorax- und Gefäßchirurgie am Universitätsklinikum Carl Gustav Carus an der Technischen Universität Dresden. Auch die Punktion sei letztlich nur ein Teil des Puzzles. Sie gebe zwar gewisse Hinweise, reiche aber für eine sichere Einschätzung nicht aus.
Bei allen zystischen Raumforderungen des Pankreas gilt es, das Malignitäts- gegen das Morbiditätsrisiko eines Eingriffs abzuwägen. Hierbei helfen z.B. die 2017 revidierten Fukuoka Guidelines.* Darin werden die Veränderungen nach dem mit ihnen assoziierten Risiko in zwei Gruppen eingeteilt.
Je mehr Warnkriterien erfüllt sind, desto höher das Risiko
Faktoren, die für ein hohes Risiko sprechen und bei denen daher eine absolute OP-Indikation gilt, sind:
- zystische Läsion im Pankreaskopf mit Verschlussikterus
- kontrastmittelaufnehmende knotige Wandveränderung (nodule) ≥ 5 mm
- Hauptgang ≥ 10 mm
In Abgrenzung hierzu sind die folgenden Merkmale lediglich als Warnkriterien („worrisome features“) mit relativer OP-Indikation eingestuft:
- Pankreatitis
- Zyste ≥ 30 mm
- Verdickte/kontrastmittelaufnehmende Zystenwände
- kontrastmittelaufnehmende knotige Wandveränderung < 5 mm
- Hauptgang 5–9 mm
- abrupte Veränderung des Durchmessers des Pankreasgangs mit distaler Pankreasatrophie
- Lymphadenopathie
- erhöhte Serumkonzentration des Tumormarkers CA 19-9
- Zyste ist innerhalb von zwei Jahren um ≥ 5 mm gewachsen
Am geringsten ist das Malignitätsrisiko, wenn nur eines der Warnkriterien zutrifft. Je mehr Risikofaktoren in Kombination vorliegen, desto eher sollte eine Operation erwogen werden.
Allerdings dienen auch die Fukuoka-Kriterien letztlich nur der Orientierung und bieten keine hundertprozentige Sicherheit. So wiesen in einer Studie mit 324 Seitengang-IPMN-Patienten 24,6 % derer, die weder ein Hochrisikokriterium noch eines der Warnkriterien nach Fukuoka erfüllten, dennoch eine High-Grade-Dysplasie oder ein In-situ-Karzinom auf.
In manchen Fällen reicht eine Enukleation vorerst aus
Daher ist es wichtig, nicht nur die genannten Faktoren zu betrachten, sondern diese auch mit dem Zustand des Patienten (Alter, Komorbiditäten, Allgemeinzustand etc.) in Zusammenhang zu setzen, das Nutzen-Risiko-Verhältnis abzuwägen und über das weitere Vorgehen zusammen mit dem Patienten zu entscheiden, betonte Prof. Weitz.
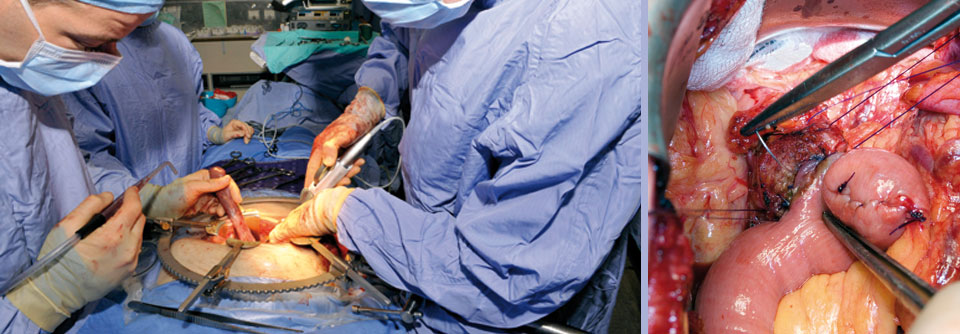
Nicht immer muss die gesamte Bauchspeicheldrüse entfernt werden. Je nach Ort und Ausdehnung des Tumors reicht gegebenenfalls ein parenchymschonendes Verfahren wie die Enukleation aus. Hierbei ist jedoch zu beachten, dass das verbleibende Parenchym ein gewisses Restmalignitätsrisiko in sich trägt, welches man im Auge behalten muss.
* Eine ähnliche Unterteilung findet sich auch in anderen Leitlinien, wie dem europäischen Konsensus (Gut 2018) oder den Guidelines der American Gastroenterological Association (Gastroenterology 2015).
Kongressbericht: Viszeralmedizin 2019