Akne
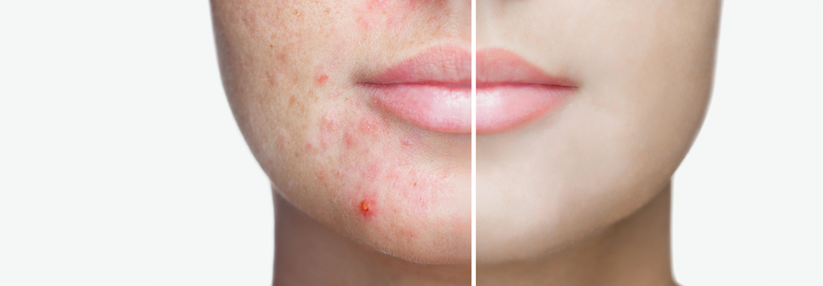
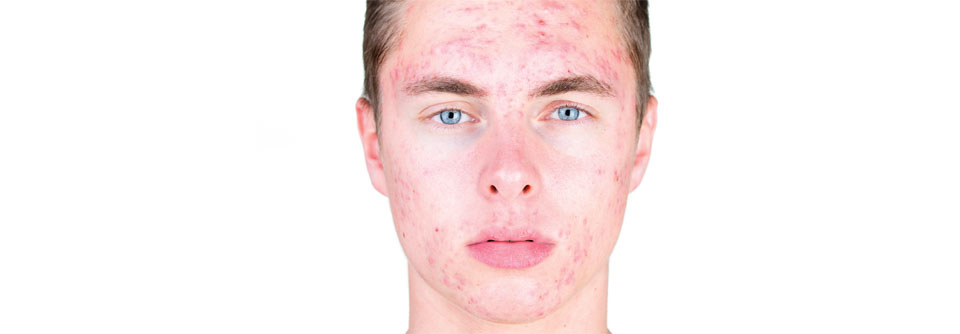
Die Acne vulgaris gehört zu den häufigsten Hauterkrankungen und betrifft in ihrer milden Verlaufsform (zumindest kurzzeitig) einen Großteil der Bevölkerung. So treten bei 70 bis 95 % aller Jugendlichen vorübergehend Akne-Läsionen (zumeist im Gesicht oder am Stamm) auf. Meist wird ein höherer Schweregrad bei männlichen Jugendlichen und Adoleszenten beschrieben, die auch etwas häufiger betroffen sind.
In der überwiegenden Anzahl der Fälle klingt die Akne in einigen Jahren ab. Die Akne kann aber auch über das 20. Lebensjahr hinaus persistieren – hiervon sind überwiegend Frauen betroffen. Es existieren verschiedene, in ihrer Aggressivität unterschiedliche Verlaufsformen, die vom typischen Befallsmuster – mit dem Gesicht als charakteristische Lokalisation – abweichen können.
Die genaue, wahrscheinlich multifaktorielle Pathogenese der Akne ist immer noch nicht vollständig geklärt. Folgende Faktoren können eine Rolle spielen:
- genetische Prädisposition
- hormonelle Faktoren
- Androgenanstieg (insbesondere in der Pubertät) mit vermehrter Seborrhoe
- bei Frauen auch Östrogenabfall in der Lutealphase des Menstruationszyklus
- follikuläre Hyperkeratose
- bakterielle Besiedelung mit Propionibakterien
Die entzündliche Aktivität der Erkrankung scheint durch Rauchen verstärkt zu werden. Bei eine schweren Akne kann die Lebensqualität stark eingeschränkt sein.
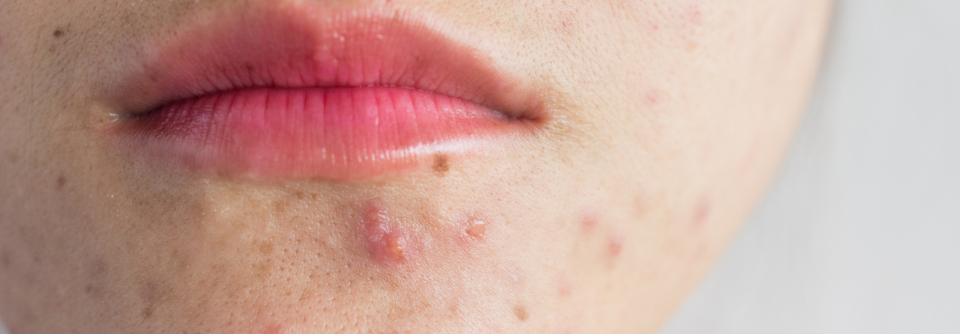
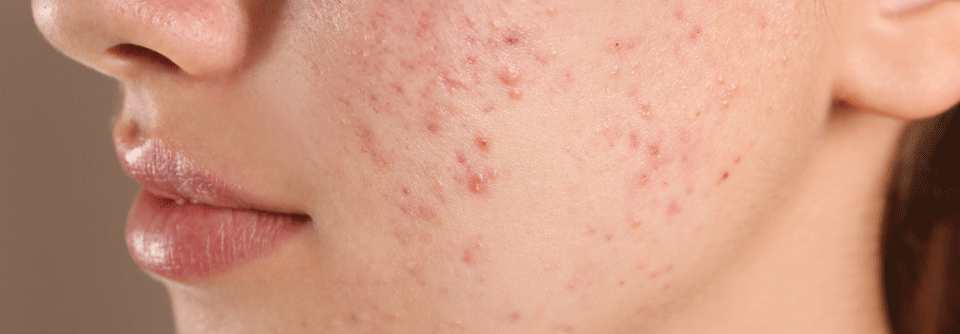
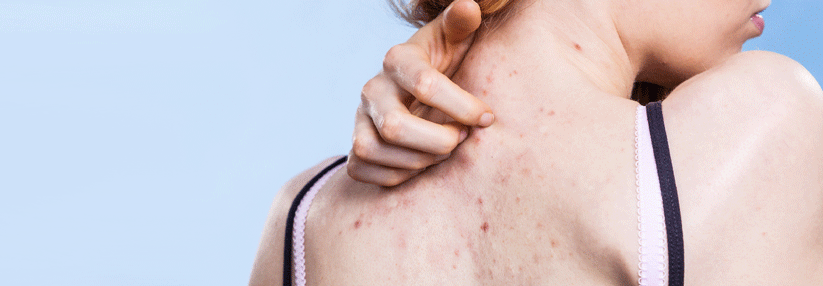
Die Akne ist durch nicht-entzündliche und entzündliche Effloreszenzen gekennzeichnet, die folgende Lokalisationen aufweisen können:
- Gesicht (insbesondere seborrhoische Zonen wie Stirn, Wangen, Kinn)
- Brust
- Rücken
- Nacken
- Axillen
- Inguinalregion
- Genitalregion
- Glutealregion
- Perianalregion
Primäre Effloreszenzen sind:
Nicht-inflammatorische Läsionen:
- geschlossene Komedonen („Mitesser“)
- offene Komedonen
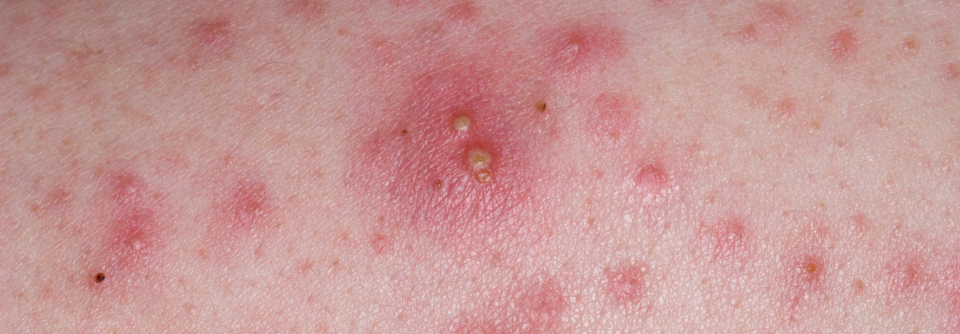
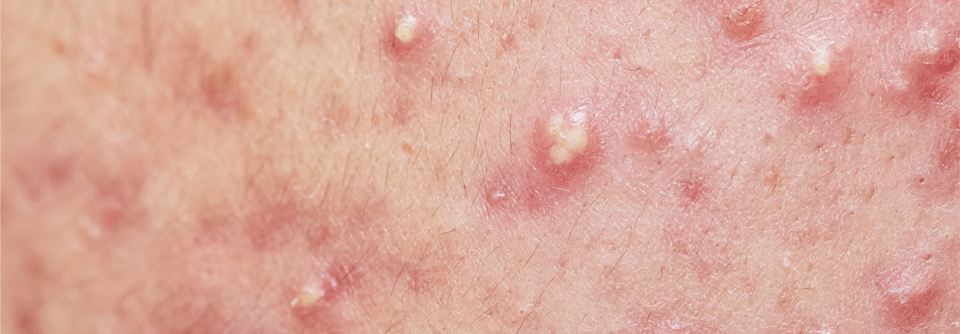
Inflammatorische Läsionen:
- Papeln (kleine, solide, erhaben)
- Pusteln (mit einem klar erkennbarem Eiteranteil)
- Knötchen (> 5 und <= 10 mm Durchmesser)
- Knoten (größer als > 10 mm Durchmesser)
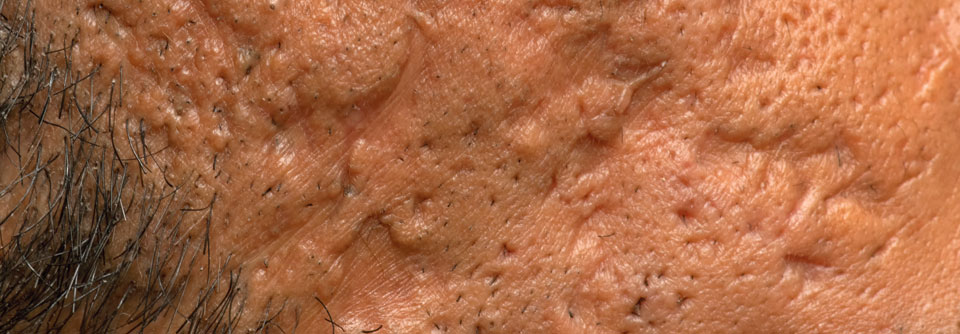
Als sekundäre Effloreszenzen können auftreten:
- Krusten
- Zysten
- Fistelkomedonen
- drainierender Sinus
- Narben
Es existieren verschiedene, in ihrer Aggressivität unterschiedliche Verlaufsformen, die vom typischen Befallsmuster – mit dem Gesicht als charakteristischer Lokalisation – abweichen können. Folgende Formen können unterschieden werden:
Acne comedonica
- offene und geschlossene Komedonen
- meistens auf das Gesicht beschränkt
- leichte bis schwere Verlaufsformen möglich
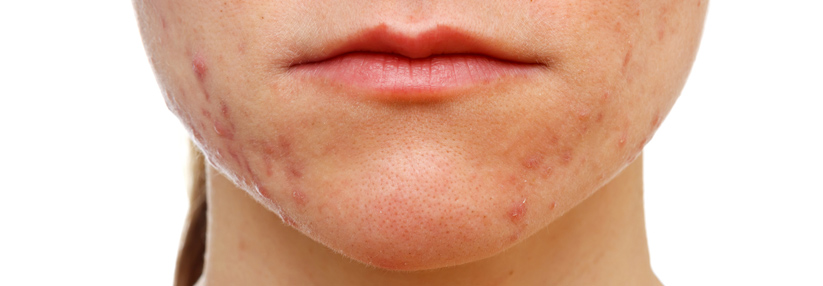
Acne papulopustulosa
- entzündliche, erythematöse Papeln und Pusteln
- Befall von Gesicht, Rücken und/oder Brust
- leichte bis schwere Verlaufsformen möglich
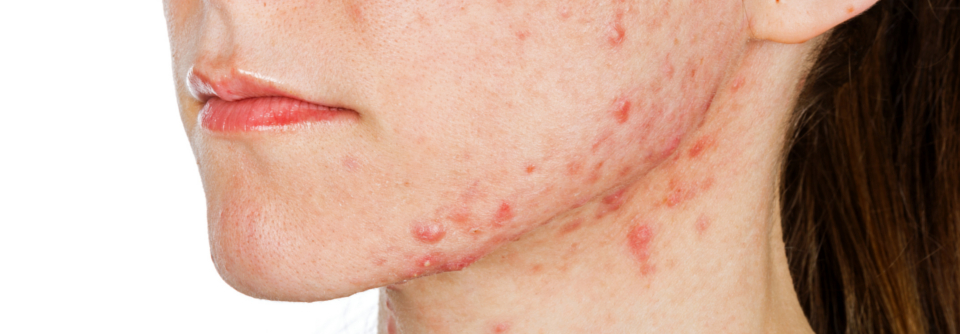
Acne conglobata
- starke Seborrhö
- entzündliche Knoten und Abszesse mit narbiger Abheilung
- häufig Befall von Gesicht, Rücken und Brust
Sonderformen:
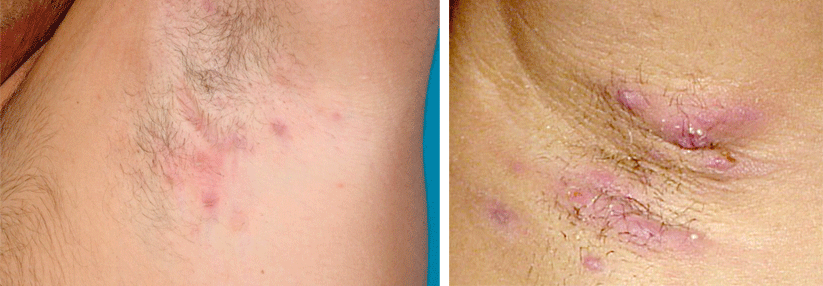
Acne inversa:
- entzündliche Knoten, Abszesse, Fistel- und Narbenbildung inguinal und axillär
- Risikofaktoren: Adipositas, Nikotinabusus, genetische Disposition
Acne neonatorum (Neugeborenenakne)
- viele kleine erythematöse Papeln und Pusteln (ggf. auch einzelne geschlossene Komedonen) an Kopf, Nacken und Gesicht in den ersten Lebenswochen
- in der Regel selbstlimitierender Verlauf
Acne fulminans:
- Auftreten fast nur bei Männern (ggf. assoziiert mit immunologischen Störungen)
- akutes Auftreten einer schweren Acne conglobata mit Fieber, Verschlechterung des Allgemeinzustandes und Hepatosplenomegalie
- im Einzelfall Knochennekrosen
Bei der Untersuchung des Hautbildes zeigen sich die Akne-Effloreszenzen in typischer Lokalisierung. Zumeist fällt auch eine verstärkte Seborrhoe auf.
Bei Frauen mit ausgeprägter Akne sollte auch auf Anzeichen einer Hyperandrogenämie wie Hirsutismus oder irregulärer Zyklus geachtet werden.
Die Diagnose wird in der Regel aufgrund des typischen Hautbefundes gestellt. Eine mikrobielle Diagnostik ist bei Akne in der Regel nicht notwendig und wird nur in Einzelfällen empfohlen (z.B. Abgrenzung gegenüber einer Follikulitis oder Verdacht auf Superinfektion).
Die Hormonspiegel sind bei Akne-Patienten in der Regel unauffällig (oder im oberen Normbereich), so dass keine generelle Hormondiagnostik empfohlen wird.
Ausnahmen sind:
- akutes Auftreten oder akute Verschlechterung der Akne bei weiblichen Patientinnen mit oder ohne Virilisierungsanzeichen
- Neugeborenenakne, die länger als 16–24 Wochen anhält oder Akne bei Kindern zwischen 3 und 7 Jahren
- Frauen mit spät auftretender Akne (Acne tarda)
- erwachsene Frauen mit therapieresistenter Akne
Die dann empfohlene Hormondiagnostik umfasst: DHEA-S, Gesamttestosteron, freies Testosteron, Sexualhormon-bindendes Globulin [SHBG], Prolaktin, LH / FSH und dient dem Ausschluss von late-onset kongenitaler adrenaler Hyperplasie, polyzystischem Ovarialsyndrom oder Ovarialtumor.
Bei erhöhtem DHEA-S sollte außerdem ein Dexamethasontest zum Ausschluss von adrenaler Hyperplasie oder adrenalen Tumoren durchgeführt werden.
Ausgeschlossen werden müssen vor allem andere Hauterkrankungen mit entzündlichen Papeln und Pusteln. Dazu gehören:
- Medikamenten-induzierte Akne (z.B. durch Glukokortikoide, androgene/anabole Steroide, Psychopharmaka, Neuroleptika, Halogene, Ecstasy, INH, D-Penicillamin, Thiouracil, Antibiotika, B-Vitamine, EGF-Rezeptoragonisten)
- Follikulitiden durch bakterielle Erreger (meist Grampositive wie Staph. Aureus, z.T. auch Gramnegative)
- Follikulitis durch den Pilz Pityrosporum ovale
- akneiforme Follikulitis bei HIV-Infizierten
- andere Hauterkrankungen wie periorale Dermatitis oder granulomatöse Rosazea
Etwa 15–30 % der Akne-Patienten benötigen aufgrund des Schweregrades oder der Dauer der Erkrankung eine medizinische Therapie.
Topische Basistherapie
Benzoylperoxid (BPO)
- bei leichter Acne papulopustulosa als Basistherapeutikum
- bei mittelschweren und schweren Akneformen in Kombinationen mit topischen Retinoiden, Antibiotika oder Azelainsäure und/oder mit systemischen Antibiotika (und/oder bei Frauen mit systemischen hormonellen Antiandrogenen)
- führt zur Verminderung von Propionibakterien, milder komedolytischer Effekt
- Anwendung je nach Konzentration und Grundlage über acht Wochen bei milden Formen, ansonsten auch als Erhaltungstherapie
Topische Retinoide (Adapalen, Isotretinoin, Tretinoin)
- bei Acne comedonica und leichter Acne papulopustulosa als Basistherapeutikum (Adapalen > Isotretinoin, Tretinoin)
- bei mittelschweren und schweren Akneformen in Kombination mit topischen BPO, Antibiotika, Azelainsäure und/oder systemischen Antibiotika (und/oder bei Frauen mit systemischen hormonellen Antiandrogenen)
- wirkt antikomodogen und antiinflammatorisch
- nicht in Schwangerschaft und Stillzeit (bei Frauen unter kontrazeptivem Schutz)
- Tretinoin und Isotretinoin nicht bei gleichzeitiger UV-Exposition
- Anwendung über 8–12 Wochen (Adapalen in Kombination mit BPO auch über 12 Monate)
Azelainsäure
- bei Acne comedonica und leichter Acne papulopustulosa (Therapie der 2. Wahl)
- bei mittelschweren und schweren Akneformen in Kombination mit topischen BPO, Retinoiden, Antibiotika, und/oder systemischen Antibiotika (und/oder bei Frauen mit systemischen hormonellen Antiandrogenen)
- wirkt komedolytisch und antikomedogen, antimikrobiell und anti-inflammatorisch
- Alternative in der Schwangerschaft und bei Sonnenexpostion
Topische Antibiotika
- nie als Monotherapie
- bei leichter bis mittelschwerer umschriebener Akne in Kombinationen mit topischen Retinoiden, BPO oder Azelainsäure (bzw. bei mittelschweren Formen bei Frauen zusätzlich in Kombination mit systemischen hormonellen Antiandrogenen)
- angewandt werden Erythromycin, Clindamycin, Nadifloxacin (nicht in Schwangerschaft und Stillzeit), Tetracyclin
- Therapiedauer zwischen zwei und sechs Wochen
- Gefahr der Resistenzbildung
Ausdrücklich nicht zur topischen Behandlung der Akne werden empfohlen: Phenol, Resorcin, Glukokortikoide (außer läsionale Unterspritzung bei Fistelgängen und Keloiden), Chlorhexidin, Povidon-Jod (PVP), Schwefel, Triclosan und Zinkacetat
Systemische Therapie
Antibiotika:
Eine systemische Therapie mit Antibiotika (Doxycyclin > Minocyclin, Tetracyclin) wird empfohlen:
- bei mittelschwerer bis schwerer entzündlicher Akne als Basistherapeutikum
- bei entzündlicher Akne, die nicht ausreichend auf eine topische Therapie anspricht
- bei entzündlicher Akne, die sich auf größere Flächen und/oder mehrere Areale (insbesondere Rücken) erstreckt
Systemische Antibiotika sollten nicht als Monotherapie eingesetzt werden, sondern in Kombinationen mit topischen Retinoiden, BPO, Azelainsäure und/oder bei Frauen mit oralen hormonellen Antiandrogenen. Es wird eine Therapiedauer zwischen einem und drei Monaten empfohlen – eine längere Behandlung hat keinen zusätzlichen Effekt.
Systemisches Isotretinoin
Isotretinoin wird als Basistherapeutikum empfohlen bei schwerer Akne (A. papulopustulosa nodosa oder conglobata), die nicht auf systemische Antibiotikatherapie und topische Therapie anspricht. In Einzelfällen und bei besonderen klinischen Verläufen kann auch eine primäre Therapie mit Isotretinoin erfolgen.
Die Therapie sollte mindestens über sechs Monate erfolgen. Bei Frauen muss während der Therapie eine sichere Kontrazeption gewährleistet sein.
Hormonelle Antiandrogene
Eine hormonelle antiandrogene Therapie (Ethinylestradiol in Kombination mit Cyproteronacetat, Chlormadinonacetat, Dienogest, Desogestrel oder Drospirenon) ist eine Therapieoption bei weiblichen Patienten mit mittelschwerer Acne papulopustulosa bis Acne conglobata – immer in Kombinationen mit BPO, topischen Antibiotika, Azelainsäure, topischen Retinoiden und/oder systemischen Antibiotika und/oder systemischen Retinoiden.
Besonders geeignet ist die Therapie für
- junge Frauen im reproduktiven Alter mit Zeichen eines peripheren Hyperandrogenismus mit/ohne Hyperandrogenämie
- Frauen mit Acne tarda als Zeichen eines peripheren Hyperandrogenismus
- erwachsene Frauen mit persistierender Akne trotz durchgeführter klassischer Therapie
- bei Durchführung einer systemischen Isotretinoin-Therapie bei Frauen (aufgrund der sicheren Kontrazeption)
- bei Patientinnen mit SAHA-Syndrom (Seborrhoe, Akne, Hirsutismus, androgenetische Alopezie)
Die Therapie sollte über mindestens zwölf Monate erfolgen.
Weitere Maßnahmen:
Blaulicht
- bei leichter bis mittelschwerer Akne papulopustulosa kann eine Therapie mit Blaulicht in Kombination mit topischen und systemischen Therapien erwogen werden
- Wellenlänge 420–480 nm
Peeling
- In Kombination mit topischen und systemischen Therapie kann ein oberflächliches chemisches Peeling erwogen werden.
Manuelle Aknetherapie
Als zusätzliche Therapie kann bei leichter bis mittelschwerer Akne (Acne comedonica und Acne papulopustulosa) eine manuelle Aknetherapie erfolgen. Die Therapie sollte vom Arzt verordnet und nur von einer gut geschulten Kosmetikerin und unter Verwendung steriler Spezialinstrumente durchgeführt werden.
Geeignete Hautpflege
- Hautreinigung mit seifenfreien Reinigungsmitteln mit physiologsichem pH-Wert
- Hautpflege mit hydrophilen, wasserhaltigen Systemen (Öl-in-Wasser-Emulsionen, Hydrogele)
- Verzicht auf komedogene Zubereitungen
- auf Akne abgestellte dekorative Kosmetik (medizinische Camouflage)
Zur Behandlung von Aknenarben können verschiedene operative Maßnahmen, Dermabrasion oder Laserbehandungen zum Einsatz kommen.
Eine Prävention der Akne ist nicht bekannt.
Leitlinie wird zur Zeit überarbeitet. Aktueller Stand 12/2010:
Deutsche Dermatologische Gesellschaft (DDG):
Behandlung der Akne
Deutsche Dermatologische Gesellschaft (DDG):
Acne inversa / Hidradenitis suppurativa
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
02.07.2025 | 16:00 - 17:50
|
Case Conference 2025 Neues Wissen von Fall zu Fall - Dermatologie Special Details Online-Teilnahme Programm |
Online |
CME-Punkte beantragt
kostenfrei
|
|
11.07.2025 | 07:30 - 08:15
|
Frühstücks CME 2025 Kreuzschmerz, Wadenkrampf & Co.: Praxis Update zur Diagnostik und Therapie von muskulär bedingten Schmerzen Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
13.09.2025 | 08:30 - 15:45
|
Fortbildung kompakt - Allgemeinmedizin / Innere Medizin 2025 SYMPOSIUM MEDIZIN + PHARMAZIE Details Präsenz-Teilnahme Programm |
Frankfurt |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.