Asymptomatische Carotisstenose verlangt mehr Zurückhaltung
 Ein Stent macht eher bei jüngeren Patienten Sinn.
© iStock/Mohammed Haneefa Nizamudeen
Ein Stent macht eher bei jüngeren Patienten Sinn.
© iStock/Mohammed Haneefa Nizamudeen
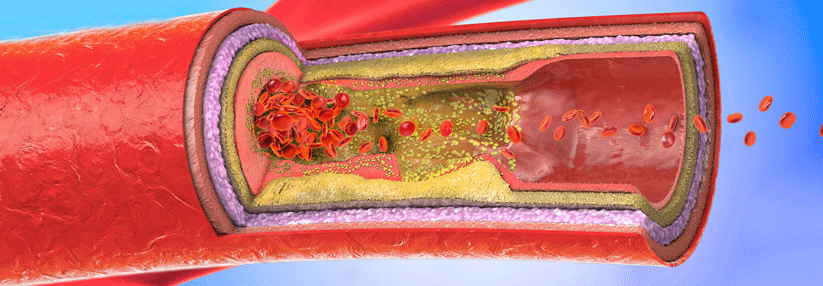
Etwa 1–3 % aller Erwachsenen haben extrakranielle Carotisstenosen mit einem Grad über 50 %, bei über 65-Jährigen steigt die Prävalenz auf 6–15 %. Und jeder fünfte Schlaganfall beruht auf einer Embolie aus solchen Herden. Je enger das Gefäß, desto größer das Risiko, so viel weiß man. Symptomlose Stenosen unter 50 % gehen mit einem Apoplexrisiko von bis zu 3,8 % einher. Im Bereich zwischen 50 und 80 % klettert die Gefahr jedes Jahr um 2–5 %/Jahr, bei Stenosen von 80–99 % jährlich um bis zu 18 %. Auf die Emboliegefahr nehmen außerdem Einfluss:
- Alter
- Geschlecht (Männer häufiger)
- Nikotinabusus
- Morphologie der Stenose (z.B. instabile Plaques)
- allgemeines atherosklerotisches Profil des Patienten
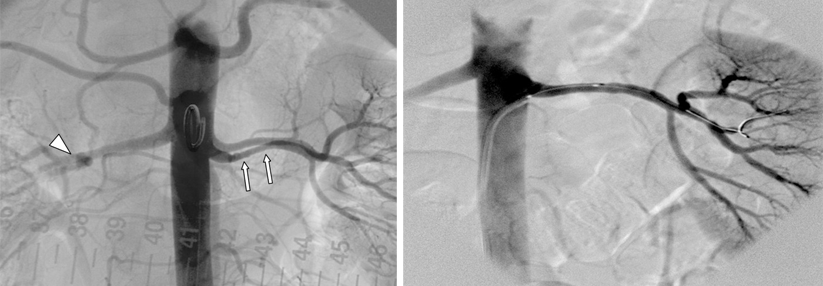
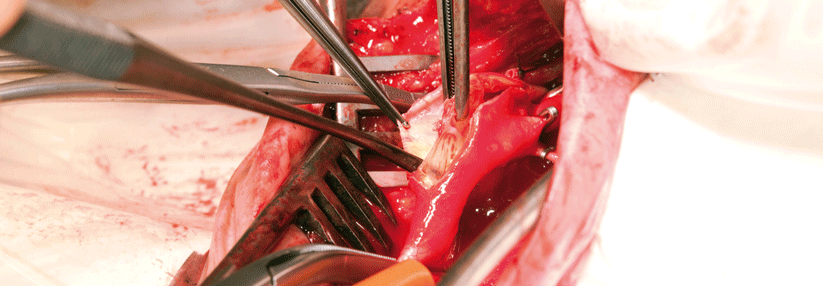
Während die asymptomatische Stenose < 70 % als Domäne der konservativen Therapie gilt, ist bei symptomatischen Engpässen > 70 % die Revaskularisierung das Mittel der Wahl. Sie sollte binnen zwei Wochen nach dem Indexereignis erfolgen, schreiben Dr. Christine Schmidt und Professor Dr. Norbert Weiss vom Universitäts GefäßCentrum am Universitätsklinikum Dresden.
In älteren Studien konnten auch bei asymptomatischen Stenosen > 70 % Vorteile für eine Revaskularisierung gezeigt werden, wenn das periprozedurale Schlaganfallrisiko unter 3 % lag, der Patient in gutem Allgemeinzustand war und noch eine Lebenserwartung von mindestens fünf Jahren hatte. Ob dann gestentet oder operiert wurde, machte kaum einen Unterschied. Die OP hatte sich lediglich bei höherem Alter, präokklusiven oder längeren (> 1,5 cm) Läsionen sowie solchen mit lipidreichem Kern als überlegen erwiesen.
Spezifisches Embolierisiko heutzutage unter 1 %
All diese Studien starteten aber in den 1990er-Jahren. Damals war man noch weit von den gewünschten Zielwerten für LDL, HbA1c etc. entfernt bzw. arbeitete nicht strikt darauf hin. So lief z.B. zwischen 1993 und 2008 eine Studie mit 3000 Patienten. Anfangs nahmen 7–11 % von ihnen ein Statin, am Ende 80–82 %. Unter den Fettsenkern ging die Schlaganfallrate um die Hälfte zurück.
Heute lässt sich sagen, dass unter einer bestmöglichen konservativen Therapie das Embolierisiko bei hochgradigen, aber asymptomatischen Befunden unter 1 % liegt, betonen die Autoren. Im Vergleich stellt damit die Intervention mit ihren geforderten < 3 % die größere Gefahr dar. Derzeit laufen zwei Untersuchungen, die Aufschluss darüber geben sollen, was denn nun in diesen Fällen den größeren Benefit verspricht.
Wo die Reise hingeht
Ältere profitieren eher von der OP, Jüngere vom Stent
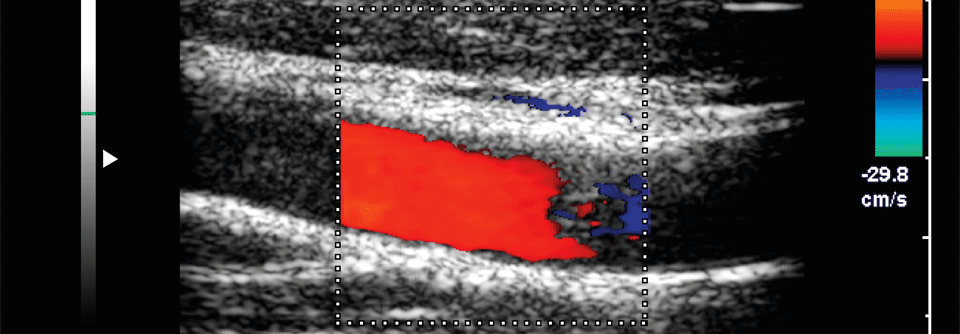
Was das Geschlecht angeht, haben Frauen oft eine höhere Plaquelast bei geringerem Stenosegrad, Männer dagegen signifikant häufiger Plaquehämorrhagien. Letztere gehen vermehrt mit Embolien einher, sodass Männer wohl eher ein Insult droht. Daten zu den Erfolgschancen einer OP zeigen für die Geschlechter vergleichbare Ergebnisse. Allerdings erleiden Frauen nach Stentung mehr Komplikationen als nach chirurgischer Intervention. Bezüglich des Alters gibt es Hinweise darauf, dass Ältere eher von der OP und Jüngere vom Stent profitieren. Zusammenfassend raten die Autoren zu folgendem Vorgehen:- Bei duplexsonograhisch ermittelter Stenose > 60 % führen alle zerebralen oder retinalen Ischämien in den vergangenen sechs Monaten zum Etikett „symptomatisch“. Damit besteht die Indikation zur zeitnahen Revaskularisierung.
- Asymptomatische Läsionen werden vorzugsweise konservativ behandelt. Primäres Ziel: die optimale Einstellung der Risikofaktoren. Ins Programm gehören daher Plättchenhemmer, LDL auf < 70 mg/dl reduzieren, Blutdruck auf 130–140 mmHg senken und das HbA1c altersabhängig zwischen 6,5 und 7 % einstellen. Selbstverständlich zählen Nikotinverzicht, gesunde Ernährung und viel Bewegung wie üblich zum Gesamtkonzept.
Quelle: Schmidt C, Weiss N. internistische praxis 2019; 61: 18-29