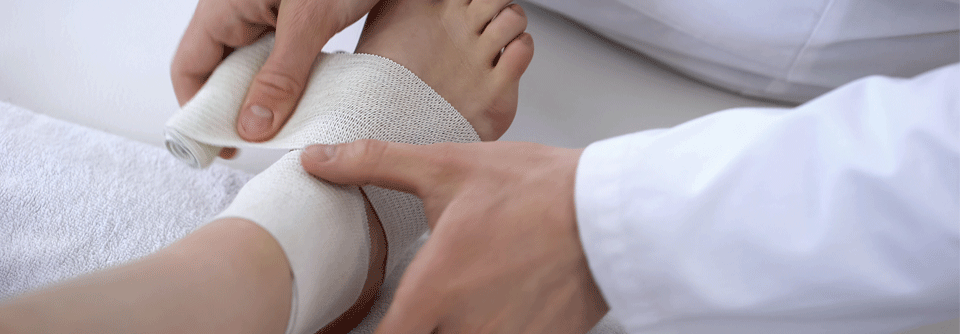
Nach Distorsionstrauma den Knöchel nicht ruhig stellen
 Statt Immobilisation im Gips braucht es eine funktionelle Behandlung mit Orthese.
© wikimedia/Boldie (Gemeinfrei)
Statt Immobilisation im Gips braucht es eine funktionelle Behandlung mit Orthese.
© wikimedia/Boldie (Gemeinfrei)
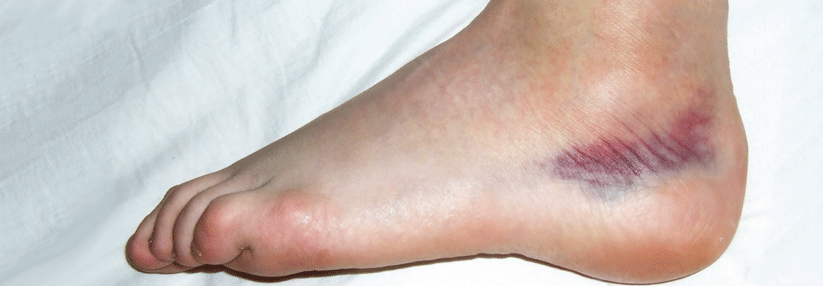
7–10 % aller Patienten in der Notaufnahme stellen sich mit einer Distorsion des oberen Sprunggelenkes (OSG) vor. Haben die Außenbänder dabei einen Schaden davongetragen, kommt es auf die sorgfältige Diagnose, richtige Erstbehandlung und Nachsorge an, damit keine chronische Instabilität bleibt.
Als Erstes gilt es aber, eine Fraktur auszuschließen. Um zu entscheiden, wer zum Röntgen muss, kann die einfache „Ottawa-Ankle Rule“ angewandt werden, erklärte Privatdozent Dr. Hans Polzer von der Sektion Fuß- und Sprunggelenkchirurgie am Klinikum der Universität München. Danach braucht man die Bildgebung nur in folgenden Fällen:
- Druckschmerz im Bereich der Malleolen, der Basis des Metacarpale V oder des Os naviculare
- der Patient ist nicht in der Lage, vier Schritte zu gehen.
Bei konsequenter Anwendung dieser einfachen Regel lassen sich 30 % aller Röntgenaufnahmen des Sprunggelenks einsparen, sagte Dr. Polzer.
Elastischer Verband + PECH für die ersten zehn Tage
Die Stabilität im Sprunggelenk wird klinisch anhand der „vorderen Schublade“ (Lig. talofibulare anterius) und der Aufklappbarkeit (zusätzlich Lig. calcaneofibulare) untersucht. Gelingen diese Tests wegen der Schmerzen initial nicht, kann man damit auch erstmal 3–5 Tage unter Verfolgung der PECH-Regel (Pause, Eis, Kompression, Hochlagern) abwarten.
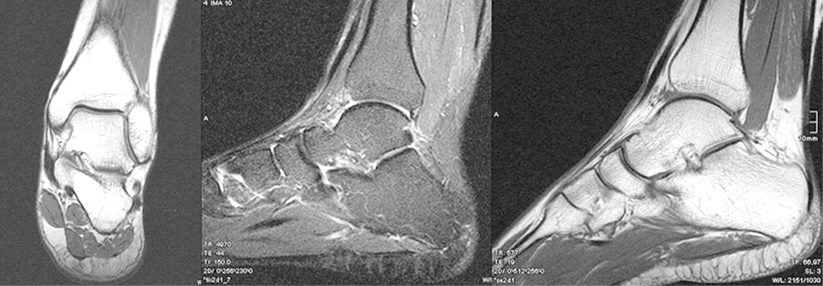
Keinesfalls sollte die Stabilitätsprüfung mit den „Stresstests“ bei jeder Wiedervorstellung wiederholt werden, betonte der Unfallchirurg. Hierdurch besteht die Gefahr, gerade geheilte Strukturen wieder zu zerstören. Ein MRT ist nur in Ausnahmefällen zum Ausschluss von Begleitverletzungen oder bei persistierenden Beschwerden erforderlich. Für stabile Verletzungen im Sinne von Zerrungen genügt die rein symptomatische Behandlung. Aber auch bei einer Instabilität mit Bandverletzung erfolgt in der Regel die Therapie konservativ, erklärte der Unfallchirurg.
Statt auf Immobilisation im Gipsverband setzt man dabei auf eine funktionelle Behandlung. In den ersten zehn Tagen (Entzündungsphase) geht es vor allem um Abschwellung und Schmerzreduktion. Dazu bekommt der Patient einen elastischen Verband und die Anweisung nach der PECH-Regel zu verfahren.
Balanceübungen helfen, Rezidive zu vermeiden
Danach folgt für vier bis acht Wochen die Proliferationsphase, in der sich im verletzten Bereich neue Strukturen formieren. In dieser Zeitspanne brauchen die Betroffenen eine funktionelle Therapie mit geeigneter Orthese und Physiotherapie. Dabei sollte die Orthese semirigide sein, vor Supination, Talusvorschub und Plantarflexion schützen und auch nachts getragen werden. Propriozeptive Übungen verursachen in dieser Zeit einen kontrollierten Stress, um die neugebildeten Strukturen in die richtige Richtung zu lenken.
Bis zu ein Jahr dauert die Remodelling-Phase. Regelmäßiges neuromuskuläres Training und Balanceübungen helfen in dieser Zeit, Rezidive zu vermeiden und wirken einer chronischen Instabilisierung entgegen. Experten raten währenddessen beim Sport zur Orthese.
Quelle: DKOU* 2019
* Deutscher Kongress für Orthopädie und Unfallchirurgie