Aktuelles zur Endoskopie von Ileum und Jejunum
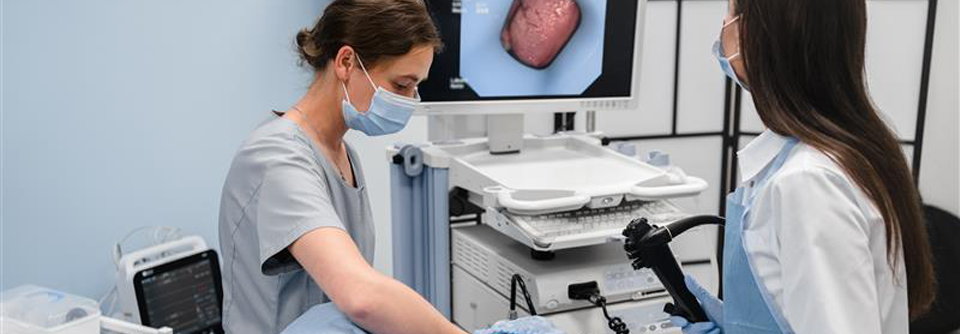
 Die Werkzeuge für die Endoskopie bieten vielfältige Möglichkeiten in Diagnostik und Behandlung.
© iStock/romaset
Die Werkzeuge für die Endoskopie bieten vielfältige Möglichkeiten in Diagnostik und Behandlung.
© iStock/romaset
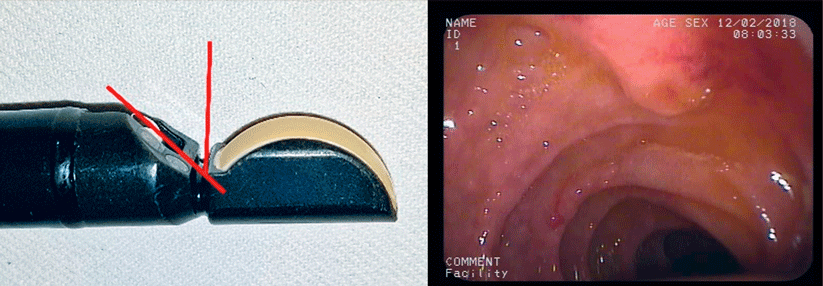
Etwa 1,5 m hinter dem Pylorus war lange Zeit Schluss. So weit kam man mit dem Anfang der 1990er-Jahre eingeführten Push-Enteroskop. Immerhin: „Das war schon eine Erlösung, erstmals im Dünndarm intervenieren zu können“, berichtete Dr. Claus Benz von der Gastroenterologie am Evangelischen Klinikum Köln Weyertal.
Diese Technik hat aber definitiv ihre besten Zeiten hinter sich, die Instrumente dafür werden nicht mehr hergestellt und für vorhandene existiert keine Wartung. Dr. Benz gibt das System dennoch noch nicht ganz verloren, gerade in Bezug auf Blutungen. So ergab eine Studie, dass sich etwa ein Drittel aller relevanten Befunde aboral des Treitz-Bands nur mit dem Push-Enteroskop entdecken – und behandeln – ließen. Damit kann die Methode eine aufwändigere und teurere Dünndarmdiagnostik im Einzelfall überflüssig machen.
Mini-Push-Enteroskopie mit dem Kinderkoloskop
Mangels verfügbarer Instrumente riet Dr. Benz zur Mini-Push-Enteroskopie mit einem Kinderkoloskop. Dazu gibt es zwar keine Daten, aber der Gastroenterologe vermutet, dass diese Methode ebenso gute Ergebnisse erzielen kann wie die klassische. Er würde dieses günstige, einfache, effektive und wenig belastende Verfahren anstelle einer Second-Look-Ösophagogastroduodenoskopie und vor Kapseln, Spiralen oder Ballons zur Entdeckung von „missed lesions“ einsetzen. „Die Push-Enteroskopie ist tot, es lebe die Mini-Push-Enteroskopie“, lautete daher sein Fazit.
Gestochen scharfe Bilder dank Kapselendoskopie
Wenn dann aber doch die Kapsel ins Spiel kommt, bedarf es der richtigen Vorbereitung. Die Darmreinigung befürworten die meisten Experten, die optimale Menge der dafür verwendeten Polyethylenglycol(PEG)-Lösung scheint einer Metaanalyse zufolge bei zwei Litern zu liegen. Die vermutlich besten Ergebnisse erzielt man durch die gesplittete Einnahme (1 l am Vorabend, 1 l nach Schlucken der Kapsel), erklärte Professor Dr. Martin Keuchel, Klinik für Innere Medizin am Bethesda Krankenhaus Bergedorf in Hamburg.
Zusammen mit der Kapsel sollten die Patienten Simethicon als Entschäumer erhalten, dadurch lässt sich die Mukosa besser beurteilen. Prokinetika werden im Vorfeld nicht generell empfohlen, ihre gezielte Gabe kann bei gesicherten Magenentleerungsstörungen sinnvoll sein. Die Kapsel mag zwar gestochen scharfe Bilder liefern. Allerdings eignet sie sich lediglich zur Diagnostik und kann nicht therapeutisch genutzt werden.
Sonderfall Adenom im Zwölffingerdarm
Spiralenteroskopie ist schnell, einfach und meist erfolgreich
Die ballonassistierten Verfahren bieten die am wenigsten invasive Option für eine postoperative ERCP und scheinen auch gleichwertig, wobei mehr Studien zur DBE existieren. Die Erfolgsraten liegen inzwischen bei 80–99 %. Heutzutage gilt die Spiralenteroskopie als schnellste, einfachste und am tiefsten reichende Methode der Device-assistierten Spiegelung. Laut Dr. Torsten Beyna vom Evangelischen Krankenhaus in Düsseldorf bringt sie die gleichen Ergebnisse wie die ballonassistierten Systeme bei ähnlicher Komplikationsrate, geht aber erheblich schneller. Evaluationen fehlen noch für die ERCP und für Patienten post OP oder solche mit veränderter Anatomie.Kongressbericht: Viszeralmedizin 2019