Ansatzferne Tendinopathie: Behandlung für die Achillessehne
 Wenn man regelmäßig übt, entspannt sich die Sehne.
© fotolia/Andrey Popov
Wenn man regelmäßig übt, entspannt sich die Sehne.
© fotolia/Andrey Popov
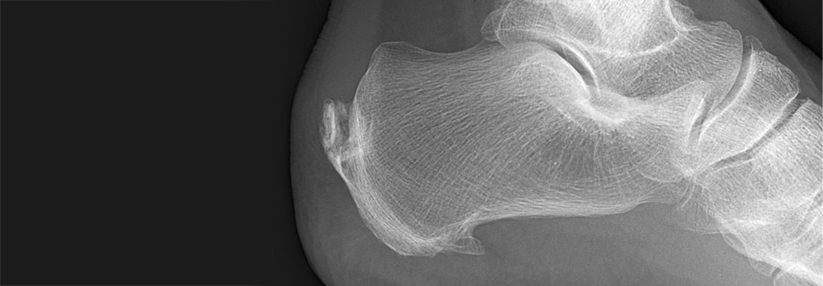
Zwei bis sieben Zentimeter proximal des Achillessehnenansatzes findet sich die Pathologie. Eine Schwellung in diesem Bereich spricht zusammen mit belastungsabhängigen lokalen Schmerzen und der damit einhergehenden eingeschränkten Belastbarkeit stark für eine ansatzferne Tendinopathie. Dr. Myrielle Hitz von der Praxis für Fußchirurgie in Bern und ihre Kollegen bezeichnen Klinik und Anamnese (s. Kasten) als pathognomonisch.
Mögliche Auslöser
Die genaue Ursache der ansatzfernen Tendinopathie der Achillessehne kennt man nicht. Diskutiert werden u.a. Adipositas, zunehmendes Alter mit anhaltender sportlicher Aktivität, Achsfehlstellungen und Instabilitäten. Die Autoren beobachten häufig folgende Auslöser:
- vorangegangene Verletzung an derselben Extremität
- ungeeignetes Schuhwerk
- Gehen und Trainieren auf hartem Boden
- Veränderung des Belastungs- und Trainingsmusters
Weichen die Befunde von der klassischen Trias ab, kommen verschiedene Differenzialdiagnosen infrage, z.B. ein akuter Muskelriss, peritendinöse Entzündungen oder eine Bursitis. In den ersten ein bis sechs Wochen der schmerzhaften Tendinopathie lohnt lokales Kühlen und der kurzfristige, punktuelle Einsatz nicht-steroidaler Antiphlogistika. Die Medikamente sollten allerdings diesem Akutstadium vorbehalten bleiben – NSAR-„Kuren“ sind obsolet. Eine Entzündungshemmung geht in dieser Phase dem Training vor.
Erste Linderung nach sechs Wochen zu erwarten
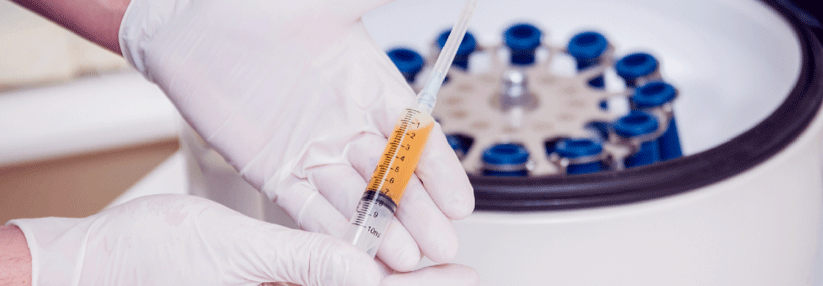
Des Weiteren beeinflussen begleitende Faktoren den Verlauf. Raucht der Patient? Oder liegt ein Diabetes vor? Sowohl Nikotin als auch anhaltend hohe Glukosekonzentrationen verzögern die Heilung der Sehne. Hier gilt es, entsprechend gegenzusteuern. Ebenso spielen „iatrogene“ Faktoren eine Rolle. Statine und Chinolone können Tendinopathien einerseits hervorrufen und andererseits ihre Heilung stören. Goldstandard der Behandlung bleibt das Training der Achillessehne. Ohne zusätzliche Übungen bringen alle weiteren Maßnahmen (Schienen etc.) wenig, schreiben die Autoren. Dabei sei auch die Eigeninitiative des Betroffenen gefragt. Schließlich zieht sich die Therapie über 3–12 Monate. Eine erste Linderung spüren die meisten bereits nach sechs Wochen. Neben dem Dehnen steht die klassische exzentrische „Heel Drop“-Übung an erster Stelle (s. Abb. rechts). Allerdings findet es so mancher monoton, dreimal täglich 30 Mal die gleiche Übung zu absolvieren. Immerhin verspricht eine individuell tragbare Zahl ebenfalls Besserung und ein zusätzliches Krafttraining sorgt für Abwechslung. Wenig aktive Patienten profitieren darüber hinaus von Herz-Kreislauf-Sport und sollten insgesamt zu mehr Training motiviert werden (3 x pro Woche 45 Minuten). Sportliche Personen dagegen sollten ihr Programm an die Beschwerden anpassen – allerdings ohne vollständig aufs Üben zu verzichten. Auch die Sport- oder Trainingsart zu wechseln kommt infrage. So sollten Läufer in der Akutphase der Tendinopathie pausieren. Ihr Wiedereinstieg erfolgt allmählich anhand der Schmerzskala. Berichtet der Patient über starke Schmerzen beim Training, hilft die Einschätzung per visueller Analogskala, die Intensität festzulegen. Beschwerden der Stärke 1 oder 2 sind unbedenklich, 3–5 Punkte können vorerst toleriert, sollten aber im Verlauf beobachtet werden. Bei stärkeren Schmerzen heißt es dagegen Abbruch! Orthopädische Hilfsmittel wie Bandagen, Orthesen oder Einlagen empfinden Betroffene als therapeutisch wirksam. Je nach klinischem Befund bzw. Symptomen machen derartige Stützen durchaus Sinn. Für Verfahren wie die extrakorporale Stoßwellentherapie gibt es erste positive Berichte. Ebenso wurden Erfolge nach Injektion hoher Volumina von Kochsalzlösung (20–50 ml) und nach Gabe von plättchenreichem Plasma beschrieben. Hingegen ist die lokale Injektion von Kortikosteroiden in keinem Fall indiziert, betonen die Autoren. Operative Maßnahmen kommen bei gesicherter Erkrankung frühestens nach 6 Monaten konsequenter Trainingstherapie zum Einsatz. Die Schweizer Kollegen bevorzugen ein minimalinvasives Vorgehen, z.B. das Lösen der Verklebung zwischen Achillessehne und Peritendineum. Derartige Eingriffe gelingen ambulant in Lokalanästhesie. Die Erfolgsrate minimalinvasiver Techniken entspricht der der klassischen offenen OP, Komplikationen treten aber nur halb so oft auf (5 % vs. 11 %).Quelle: Hitz M et al. Swiss Medical Forum 2018; 18: 654–660
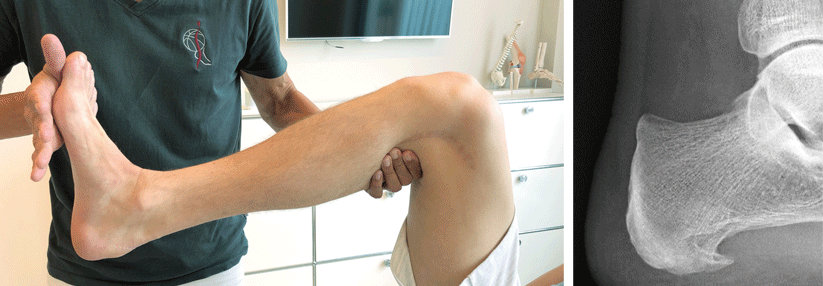
 Der Patient steht mit dem Vorfuß auf einer Stufe, sodass die Ferse über die Kante ragt. Dann senkt er die Ferse langsam unter das Stufenniveau und verharrt einen Moment in dieser Position. Auf das Absenken folgt der maximale Zehenspitzenstand, der ebenfalls kurz beibehalten wird. Optimalerweise erfolgen 30 Wiederholungen, das Ganze dreimal am Tag. Je nach Schmerz und Sicherheit kann die Übung ein- oder beidbeinig durchgeführt werden.
© MT-Archiv
Der Patient steht mit dem Vorfuß auf einer Stufe, sodass die Ferse über die Kante ragt. Dann senkt er die Ferse langsam unter das Stufenniveau und verharrt einen Moment in dieser Position. Auf das Absenken folgt der maximale Zehenspitzenstand, der ebenfalls kurz beibehalten wird. Optimalerweise erfolgen 30 Wiederholungen, das Ganze dreimal am Tag. Je nach Schmerz und Sicherheit kann die Übung ein- oder beidbeinig durchgeführt werden.
© MT-Archiv