Röntgen und CT zur Abklärung bei Pneumonie-Verdacht!
 Aufs Röntgen ist auch bei sichtbarerm Infiltrat nicht immer Verlass.
© fotolia/saksit
Aufs Röntgen ist auch bei sichtbarerm Infiltrat nicht immer Verlass.
© fotolia/saksit
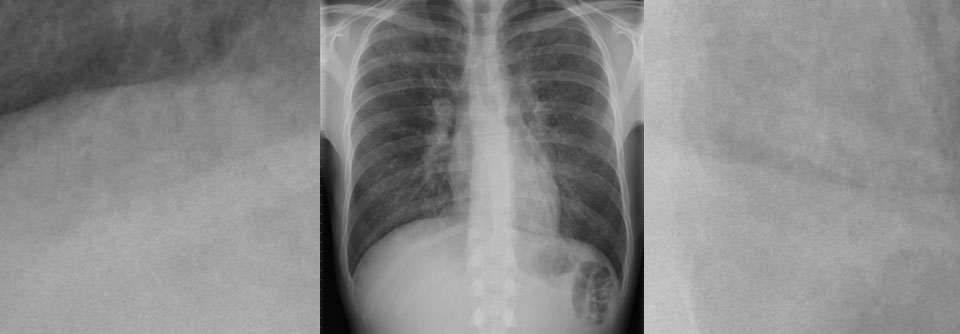
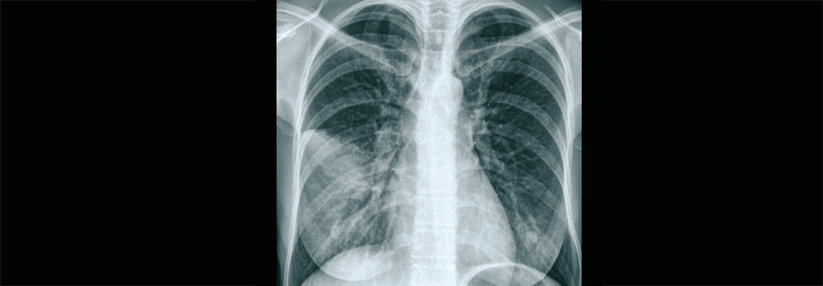
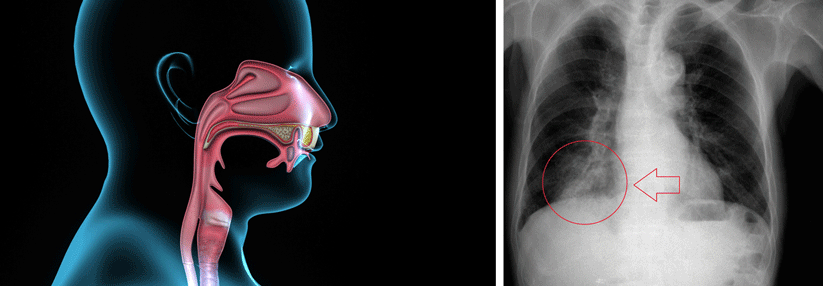
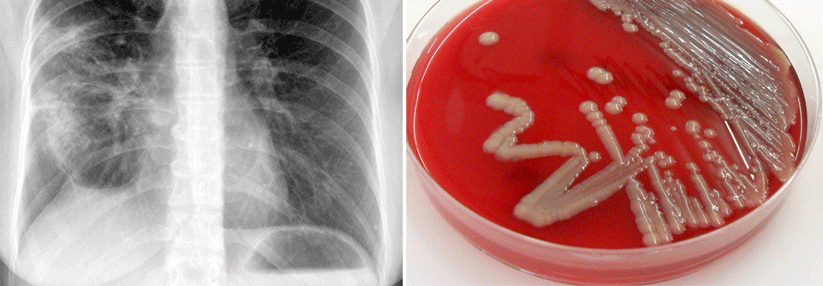
Leitlinien schreiben bei der ambulant erworbenen Pneumonie (CAP) das Röntgenbild als diagnostische Maßnahme Nr. 1 nach der klinischen Untersuchung fest. Die Bilder korrekt zu interpretieren, erweist sich jedoch oft als schwierig, erklärte Professor Dr. Yann-Erick Claessens vom Centre Hospitalier Princesse Grace in Monaco. Die Variabilität der erkannten Befunde ist enorm hoch, selbst unter Spezialisten, wie eine Studie zeigt: Zwei Radiologen, aufgefordert die Bilder von knapp 300 Patienten zu beurteilen, stimmten vor allem bei den Fragen nach ein- oder beidseitigem Befall, Ergussbildung und Bronchogramm nur selten überein.
Ohne korrekte Diagnose droht Antibiotika-Übergebrauch
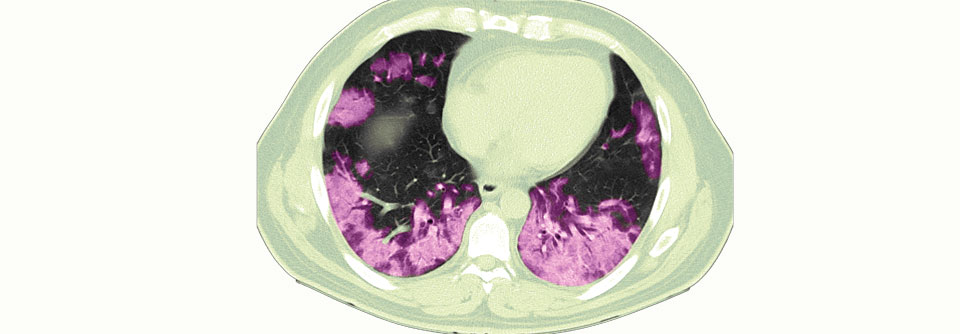
Oft wird aber noch nicht mal ein Röntgenbild angefertigt, kritisierte Prof. Claessens. Viele Kollegen begnügen sich fälschlicherweise damit, die Pneumonie-Diagnose klinisch zu stellen. Husten, Fieber, typischer Auskultationsbefund – fertig. Eine aktuelle europäische Untersuchung mit rund 5000 Hausärzten und fast 30 000 CAP-Verdachtsfällen ergab, dass nur 720 Patienten in der ersten Erkrankungswoche geröntgt wurden. Das sind gerade mal 3 %. 600 von ihnen hatten definitiv keine Pneumonie. „Wird die Diagnose nicht korrekt gesichert, führt das zu einem Übergebrauch an Antibiotika“, betonte der Kollege. Das Thorax-CT kann aus seiner Sicht helfen, diagnostische Unsicherheiten zu verringern, vor allem wenn das Röntgenbild nicht eindeutig zu beurteilen ist.
Er hat selbst in einer prospektiven Studie mit 319 CAP-Verdächtigen untersucht, wie oft sich die Befundeinschätzung ändert, wenn zusätzlich zum Röntgen ein CT erfolgt: in knapp 60 % der Fälle! 56 von 188 Kranken mit gemäß Röntgenbefund parenchymalen Infiltraten hatten dann doch keine Pneumonie. Umgekehrt entdeckte man mittels CT bei 33 % derjenigen ohne Infiltrate im Röntgen doch noch den pneumonietypischen Befund.
„Das CT kann die medizinische Strategie tatsächlich verbessern“, konstatierte der Kollege. „Es ist umso nützlicher, je größer die diagnostische Unsicherheit ist.“ Das gilt nicht nur bei der CAP, sondern auch bei anderen pulmonalen Notfällen. Natürlich sollte nicht jeder Patient in die Röhre. Der ESCAPED-Score (s. Kasten), von französischen Kollegen entwickelt, kann bei der Entscheidung helfen. Wer kein CT zur Verfügung hat, kann zum Schallkopf greifen. Die Sonographie liefert mindestens so zuverlässige Informationen wie das Röntgenbild, vor allem bei positivem Befund, sagte Prof. Claessens. Er sieht die Zukunft aber in „lernenden Maschinen“, Computern, die bei der Befundung von Röntgen-, CT- oder Ultraschallbildern eingesetzt werden.
Mit dem Score zur CT
- Husten: 1 Punkt
- Brustschmerz: 1 Punkt
- Fieber über 38 °C: 1 Punkt
- positive PCR (außer bei Rhinovirusnachweis): 1 Punkt
- CRP ≥ 0,5 mg/l: 2 Punkte
- Parenchyminfiltrate: 2 Punkte
Unkomplizierte Entzündung ruhig mit Penicillin behandeln
Liegt eine unkomplizierte, ambulant erworbene Pneumonie vor, spricht übrigens nichts gegen eine Monotherapie mit Penicillin. Die Ergebnisse sind mindestens so gut wie die von Breitspektrumantibiotika, erklärte Prof. Rohde. Systemisches Kortison verkürzt bei stationären Patienten die klinische Instabilität und die Verweildauer, erhöht aber auch deutlich das Risiko einer Hyperglykämie. Es sollte laut Prof. Rohde deshalb schweren Fällen vorbehalten bleiben. Unklar ist derzeit der Stellenwert von Acetylsalicylsäure, Statinen und Makroliden.Quelle: Kongressbericht, ERS* International Congress 2018
* European Respiratory Society