Was die erweiterte Sensorenliste im Hilfsmittelverzeichnis für die Praxis bedeutet
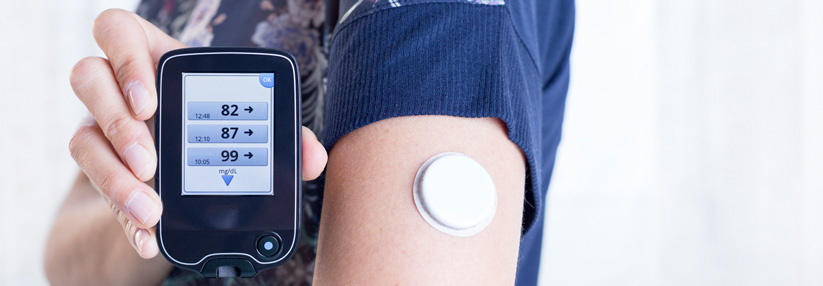
 Egal ob iscCGM- oder rtCGM-System: Der Nutzer muss den Alarm wahrnehmen und darauf reagieren.
© anatolir – stock.adobe.com
Egal ob iscCGM- oder rtCGM-System: Der Nutzer muss den Alarm wahrnehmen und darauf reagieren.
© anatolir – stock.adobe.com
Die Einordnung von FSL2 der Firma Abbott in die Gruppe der Real-Time-Messgeräte (rtCGM) durch den GKV-Spitzenverband ist zunächst nachvollziehbar. Denn anders als der nicht darin verzeichnete Vorgänger FreeStyle Libre, weist das FSL2 eine Alarmfunktion auf.
Beschluss des G-BA: Nur mit Alarmfunktion
Gilt nun in jedem Fall, dass iscCGM = rtCGM ist?
Aufgrund der Eingruppierung im Hilfsmittelverzeichnis könnte das so abgeleitet werden. Aus messtechnischer Sicht ist sicher Gleichheit gegeben, da alle Systeme kontinuierlich Glukosewerte mit einer enzymatischen Methode in der interstitiellen Flüssigkeit im subkutanen Gewebe messen. Auch beim Aufwand für die Datenbearbeitung durch die betreuenden Diabetesteams besteht Vergleichbarkeit. Jedoch gibt es Unterschiede zwischen dem FSL2 und den etablierten rtCGM-Systemen in der täglichen Nutzung durch die Anwender mit Diabetes. Bei den bisher eingesetzten rtCGM-Systemen werden die aktuellen Glukosedaten ständig dargestellt, der Nutzer muss nicht mehr tun, als auf das Display des Handgeräts oder seines Smartphones zu schauen. Bei den iscCGM-Systemen bedarf es einer zusätzlichen Handlung nach einem Alarm, nämlich eines Scans, um den aktuellen Glukosewert und die vergangenen gespeicherten Glukosewerte auszulesen (= intermittent scanning, iscCGM). Das FSL2 verfügt nun auch über die wichtige Funktion von zuschaltbaren und einstellbaren Alarmen, die bei Erreichen der eingestellten Schwellenwerte für zu tiefe und zu hohe Werte automatisch einen unterschiedlichen Alarm auslösen (die aktuellen Werte werden minütlich transferiert). Der aktuelle Glukosewert wird jedoch nicht zeitgleich gezeigt, er kann erst nach dem Scan abgelesen werden. Das Handbuch zum FSL2 empfiehlt diesen Scan (oder eine konventionelle Blutzuckermessung) explizit. Der Scan ist rasch durchzuführen, er erfordert aber eine gezielte Aktion des Patienten: Handy oder Handgerät anschalten, App aufrufen und dann reagieren. Die Alarme beim FSL2 ersetzen damit nicht vollständig die Darstellung der Informationen auf dem Display bei rtCGM-Systemen. Alarmfunktionen bieten nachweislich eine verbesserte Sicherheit vor allem bei Hypoglykämien. Sowohl bei iscCGM- wie bei rtCGM-Systemen ist jedoch zu beachten, dass der Nutzer den Alarm auch wahrnehmen und darauf reagieren muss. Tiefer Schlaf oder laute Umgebungsgeräusche können dabei durchaus limitierend wirken. Im Zusammenhang mit Hypoglykämien zeigte sich, dass vor allem in der Nacht nicht immer adäquat auf Hypoglykämiealarme reagiert wird (nach Buckingham et.al.³ in 71 % der Fälle). Die unmittelbare Anzeige der Glukosewerte bei rtCGM-Systemen schützt deren Nutzer jedoch nicht hinreichend vor Hypoglykämien. Sie sind darauf angewiesen, dass ihre Glukosedaten an Insulinpumpen weitergeleitet werden und dort automatisch zu einer Unterbrechung der Insulinzufuhr führen. Diese Sicherheitsoption ist bei iscCGM-Systemen nicht gegeben.
Entfällt künftig die Kategorie iscCGM?
Das iscCGM-System ist in der alltäglichen Anwendung durch die Nutzer nicht mit der von rtCGM-Systemen gleichzusetzen. Es ordnet sich ein zwischen der punktuellen Blutglukosemessung und der von rtCGM-Systemen. Entsprechend sollte der Hilfsmittelkatalog des GKV-SV differenziert werden – in zwei Kategorien: rtCGM und iscCGM. Dieser Einschätzung schließt sich die Kassenärztliche Bundesvereinigung an, indem sie trotz der Vergabe einer Hilfsmittelnummer den FreeStyle Libre 2 nicht mit den rtCGM-Systemen gleichstellt.Welche Folgen kann die Einordnung von iscCGM in die Kategorie rtCGM für die Kostenübernahme und damit die Verfügbarkeit aller Systeme für die Nutzer haben?
Das FSL2 wird für Diabetespatienten besser verfügbar sein – dies ist eine ausgesprochen positive Entwicklung. Dem G-BA-Beschluss von 2016 entsprechend kann ein Facharzt mit der Zusatzbezeichnung Diabetologe bzw. Diabetologie für das FSL2 ein kassenärztliches Rezept (Muster 16) ausstellen. Die Krankenkasse entscheidet dann, ob sie das CGM-System direkt genehmigt oder ob sie den MDK zur Prüfung einschaltet.Welche Folgen könnten sich für die Kostenübernahme der bisherigen rtCGM-Systeme ergeben?
Kann die Einordnung des FSL2 in die Kategorie rtCGM aufgrund des Wirtschaftlichkeitsgebots dazu führen, dass die Krankenversicherungen nur noch die Kosten für das günstigere iscCGM erstatten oder versuchen, Nutzer von rtCGM-Systemen auf das iscCGM-System umzustellen? Dies erscheint vor dem Hintergrund der individuellen, ärztlich begründeten Indikation (Hypoglykämiewahrnehmungsstörungen, kognitive Überforderung oder andere) für ein spezifisches System kritisch. Wenn der Diabetespatient in einem solchen Fall das iscCGM mit dem Hinweis bekommt, dass es ja „praktisch“ ein rtCGM-System sei, dann wird die Therapiesicherheit beeinträchtigt und die Verordnungshoheit des Arztes infrage gestellt. Beeinträchtigungen der Therapiemotivation, Auseinandersetzungen und Sozialgerichtsprozesse könnten die Folge sein.Fazit
Mitglieder des Vorstands und Beirats der AGDT:
Prof. Dr. Lutz Heinemann, Düsseldorf
Sandra Schlüter, Northeim
Dr. Guido Freckmann, Ulm
Prof. Dr. Karin Lange, Hannover
Dr. Dorothee Deiss, Berlin
Dr. Ralph Ziegler, Münster
Vorstand von diabetesDE:
Dr. Jens Kröger, Hamburg
Vorstand des BVND:
Dr. Nikolaus Scheper, Marl
Referenzen:
¹ Hilfsmittelverzeichnis des GKV-Spitzenverbandes, Produktgruppe 21: Messgeräte für Körperzustände/-funktionen, Produktnummer: 21.43.01.1005.
² Pressemitteilung des Gemeinsamen Bundesausschusses, Nr. 21/2016 vom 16.06.2016
³ Buckingham B, Block J, Burdick J et.al. Response to Nocturnal Alarms Using a Real-Time Glucose Sensor. Diabetes Technol Ther. 2005; 7(3): 440–447; DOI: 10.1089/dia.2005.7.440