Asymptomatische Myokarditis: Sportlerherz nach COVID-19 gründlich untersuchen!
 Anhaltende Herzentzündungen können auch nach mild verlaufender SARS-CoV-2-Infektion auftreten.
© Science Photo Library/Abelanet, Pr. R./CNRI
Anhaltende Herzentzündungen können auch nach mild verlaufender SARS-CoV-2-Infektion auftreten.
© Science Photo Library/Abelanet, Pr. R./CNRI
Eine nicht auskurierte Myokarditis kann schlimmstenfalls zum plötzlichen Herztod führen. Leistungssportler, die rasch wieder zum Training zurückkehren wollen, sind in dieser Hinsicht besonders gefährdet. Die nun von Dr. Curt Daniels von der Ohio State University und Kollegen publizierten Daten des Big Ten COVID-19 Cardiac Registry erweitern die Evidenzlage zu dem Thema.
2 von 100 Infizierten mit Herzmuskelentzündung
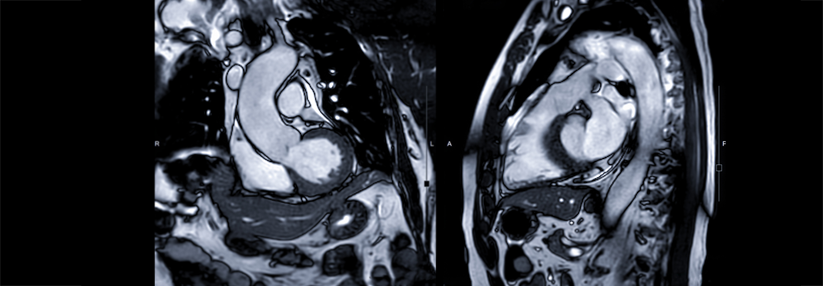
Nachdem 2020 wiederholt COVID-assoziierte kardiale Komplikationen bei Leistungssportlern aufgetreten waren, haben führende Universitäten im Nordosten der USA veranlasst, alle mit SARS-CoV-2 infizierten Athleten auf eine kardiale Beteiligung hin zu überprüfen. Die Reihenuntersuchung umfasste Troponin-Test, EKG, Echokardiographie sowie Kardio-MRT, mit dem sich entzündliche Veränderungen am Herzmuskel besonders gut darstellen lassen.
Die Daten von 1597 positiv auf das Virus getesteten Wettkämpfern – davon 964 Männer – gingen in die Analyse ein. Dabei bestätigte sich die konkurrenzlose Aussagefähigkeit des Kardio-MRT: Während die allein symptomgestützte Diagnose einen Myokarditis-Verdacht in nur 0,31 % der Fälle ergab, lag die per MRT gesicherte Inzidenz bei 2,3 % und damit um den Faktor 7,4 höher.
Bei insgesamt 37 Sportlern wurde eine COVID-19-Myokarditis diagnostiziert. Allerdings traten nur in neun Fällen Beschwerden auf: Über Brustschmerzen berichteten acht, drei über Luftnot, ebenfalls drei hatten Palpitationen bemerkt. Bei acht der 28 asymptomatischen Athleten waren EKG bzw. Echokardiogramm typisch verändert und/oder es fanden sich entsprechende Hinweise im Troponin-Test. Bei 20 asymptomatischen Patienten dagegen war die Myokarditis nur im Kardio-MRT zu erkennen.
Kontroll-MRT-Untersuchungen, die ohne festen Zeitplan nach einigen Wochen durchgeführt wurden, zeigten bei elf Patienten eine vollständige Ausheilung der Herzmuskelentzündung. Bei 16 der 27 Patienten wurden anhaltende Vernarbungen des Myokards gefunden.
Ein Myokarditis-Screening allein auf der Basis kardialer Symptome ist nicht sensitiv genug, schreiben Kardiologen vom Tufts Medical Center in Boston in einem Editorial zur Studie. Ein Algorithmus aus EKG, Echokardiogramm und Troponin-Test verbessert die Sensitivität, schreiben sie. Trotzdem bleiben etwa ein bis zwei Myokarditisfälle auf 100 gescreente Personen unentdeckt.
Inwieweit im MRT nachweisbare, aber asymptomatische entzündliche Veränderungen eine klinische Relevanz besitzen und das Risiko eines plötzlichen Herztods erhöhen, ist nicht geklärt.
Triple-Check aus EKG, Echo und Troponin-Test empfohlen
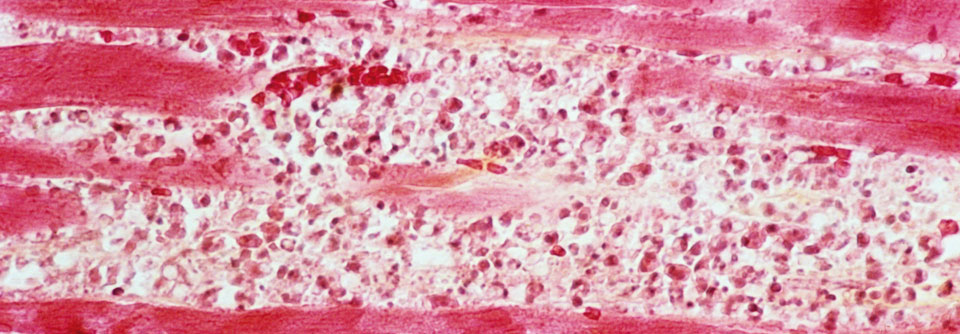
Das Ergebnis einer Autopsieserie an betroffenen Sportlern spricht allerdings dafür, dass man auch asymptomatische Myokarditiden sehr ernst nehmen sollte: Mehr als 50 % der post mortem nachgewiesenen Entzündungen am Herzmuskel waren unbemerkt verlaufen.
Vor diesem Hintergrund sind es vor allem Kapazitäts- und Kostengründe, die gegen einen routinemäßigen Einsatz des Kardio-MRT bei Sportlern nach SARS-CoV-2-Infektion sprechen. Auch fehlende Standards bei der MRT-Interpretation sind ein Argument. Die Autoren des Editorials befürworten den Triple-Check aus EKG, Echo und Troponin-Test als Standardstrategie. Wichtig sei es, Sportler, Trainer und alle weiteren Beteiligten über die begrenzte Trefferquote des Algorithmus zu informieren. Ob zusätzlich ein Kardio-MRT durchgeführt werden sollte, müsse dann im Einzelfall entschieden werden.
Quellen:
1. Daniels CJ et al. JAMA Cardiol 2021; DOI: 10.1001/jamacardio.2021.2065
2. Udelson JE et al. A.a.O.; DOI: 10.1001/jamacardio.2021.2079