Bakteriämie: Pneumokokken im Blut bedrohen Klappen und Gefäße
 Mindestens jeder vierte Patient mit einer Pneumonie durch Pneumokokken entwickelt eine Bakteriämie.
© Science Photo Library/Gschmeissner, Steve
Mindestens jeder vierte Patient mit einer Pneumonie durch Pneumokokken entwickelt eine Bakteriämie.
© Science Photo Library/Gschmeissner, Steve
Trotz aller medizinischen Fortschritte entwickeln etwa 25–30 % der Patienten mit Pneumokokken-Pneumonie eine Blutstrominfektion, warnen Michelle de Leau und Dr. Remko Kuipers vom Heart Center am Onze Lieve Vrouwe Gasthuis in Amsterdam. Die Bakteriämie kann multiple Organinfektionen auslösen (s. Kasten). Dabei treffen oft mehrere Komplikationen zusammen: So haben 18 % derjenigen mit vertebraler Osteomyelitis auch eine Meningitis und 14 % eine Endokarditis. Rechtzeitig Verdacht schöpfen hilft, die Morbidität und Mortalität von Patienten mit invasiver Infektion deutlich senken.
Brisante Folgen
Die pneumokokkenbedingte Entzündung kann sich an vielen Stellen manifestieren. Möglich sind: Pneumonie, Meningitis, Endokarditis, Peritonitis, Arthritis, Augen-, Nieren-, Harnwegs- und Genitalinfektionen, Osteomyelitis, Zellulitis, Hirnabszesse, Aortitis
Funktionelle Hypo- bzw. Asplenie durch Alkoholismus
Der wichtigste Risikofaktor für eine Pneumokokken-Bakteriämie ist der Alkoholismus. Das lässt sich unter anderem damit erklären, dass die Suchterkrankung zu einer funktionellen Hypo- bzw. Asplenie führt. Außerdem ist die inflammatorische Reaktion reduziert. Schließlich fördert das flüssige Gift Aspirationen, die die Entwicklung einer Pneumonie begünstigen. Neben dem Alkohol gibt es eine Reihe weiterer Risikofaktoren (s. Kasten unten).Risikofaktoren für Bakteriämie
- Alkoholabhängigkeit
- Rauchen
- Höheres Alter
- Männliches Geschlecht
- Komorbiditäten: Leber- und Lungenerkrankungen, Diabetes mellitus, Niereninsuffizienz, Malignome, Influenza, HIV-Infektion
- Immunsuppressive Therapie (systemische Steroide etc.)
- Schwangerschaft
Wie sich das Leben eines Patienten trotz massiven Organbefalls retten lässt, demonstrieren die Autoren am Beispiel einer 58-jährigen, rauchenden Diabetikerin. Sie wurde zunächst wegen ihrer chronischen Pankreatitis stationär behandelt, hatte das Krankenhaus aber drei Tage zuvor gegen ärztlichen Rat verlassen. Der positive Blutkulturbefund für Pneumokokken traf erst später ein. Mangels Infektionszeichen verzichteten die Ärzte zunächst auf ein Antibiotikum, vereinbarten aber mit dem Hausarzt, dieses bei Fieber anzusetzen.
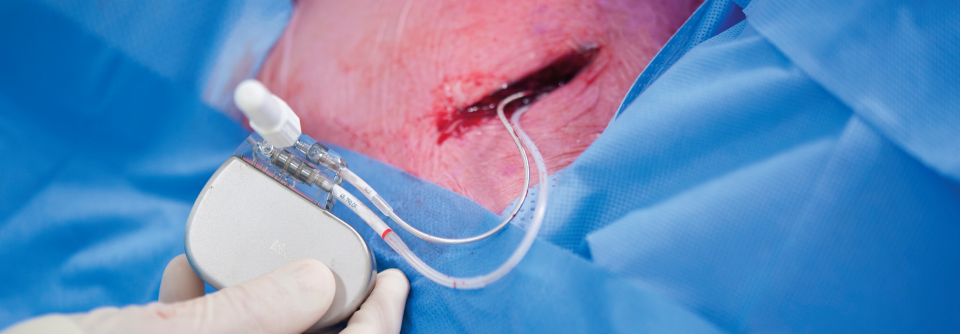
Nun kam die Frau in bewusstseinsgetrübtem Zustand in die Notaufnahme, nachdem sie auf dem Fußboden liegend aufgefunden wurde. Bei der Untersuchung fielen Nackensteifigkeit, Herzgeräusch und pulmonales Rasseln auf. Die Ärzte diagnostizierten eine Pneumonie und Meningitis sowie eine Endokarditis mit Mitralinsuffizienz und massiven valvulären Vegetationen. Der Klappenersatz konnte wegen der hämodynamischen und respiratorischen Instabilität erst zwei Wochen später erfolgen und die Antibiotikatherapie musste über insgesamt sechs Wochen fortgesetzt werden. Inzwischen ist die Patientin sieben Jahre rezidivfrei – mit gut funktionierender valvulärer Prothese.
Die Pneumokokken-Endokarditis nimmt oft einen fulminanten Verlauf mit ausgedehnten intrakardialen Thromben und rascher valvulärer Destruktion, warnen die Autoren. Am häufigsten betrifft sie die Aortenklappe, seltener das rechte Herz mit der Trikuspidalklappe. Die kardiale Entzündung wird aber vielfach erst erkannt, wenn der Klappenschaden bereits vorliegt, weil spezifische Zeichen fehlen oder erst verspätet auftreten. Rund die Hälfte der Betroffenen benötigt eine chirurgische Therapie. Die Krankenhaus-Mortalität beziffert man trotz Antibiotika weiterhin mit 20–50 %, verursacht vor allem durch Meningitiden und periphere oder zerebrale Embolien.
Mit einer besonders hohen Sterblichkeit geht die pneumokokkenbedingte Aortitis einher, die sich mit einem Anteil von 54 % überwiegend abdominal manifestiert. Auch hier vereiteln unklare Krankheitszeichen oft den rechtzeitigen Nachweis.
Drei Infektionswege werden unterschieden
Als verdächtig gelten Fieber und Schmerzen in der befallenen Region, seltener lässt sich eine pulsierende Raumforderung tasten. Eine vorbestehende Arteriosklerose erleichtert die bakterielle Invasion. Unterschieden werden drei Infektionswege:- Hämatogene Streuung von Pneumokokken oder septischen Emboli in ein vorbestehendes Aneurysma,
- Verbreitung aus einer infizierten Nachbarregion (Endokarditis, Osteomyelitis) und
- direkte Inokulation, z.B. bei einer Aortenintervention.
Quelle: de Leau MM, Kuipers RS. BMJ Case Rep 2021; 14: e240341; DOI: 10.1136/bcr-2020-240341