Echte und vermeintliche Indikationen für Herzschrittmacher und Defibrillatoren
 Für wen kommt ein Herzschrittmacher infrage?
© iStock.com/Jan-Otto
Für wen kommt ein Herzschrittmacher infrage?
© iStock.com/Jan-Otto
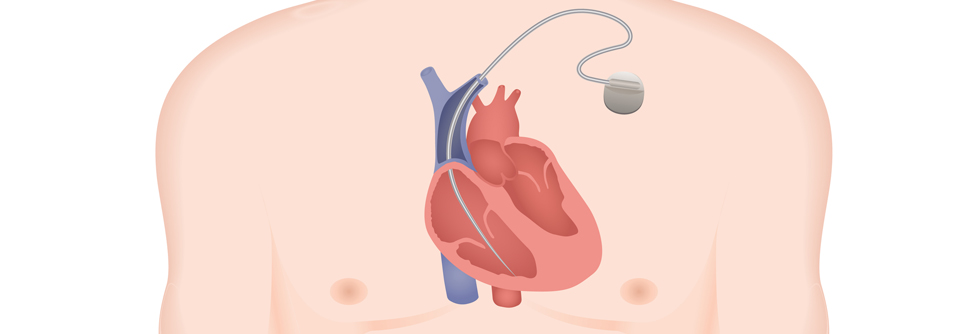
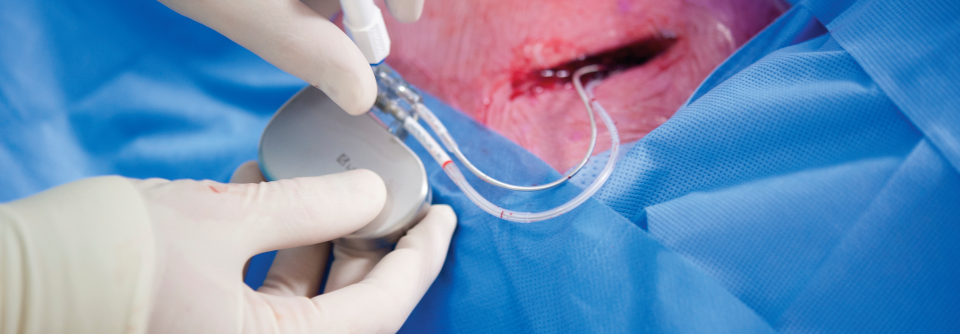
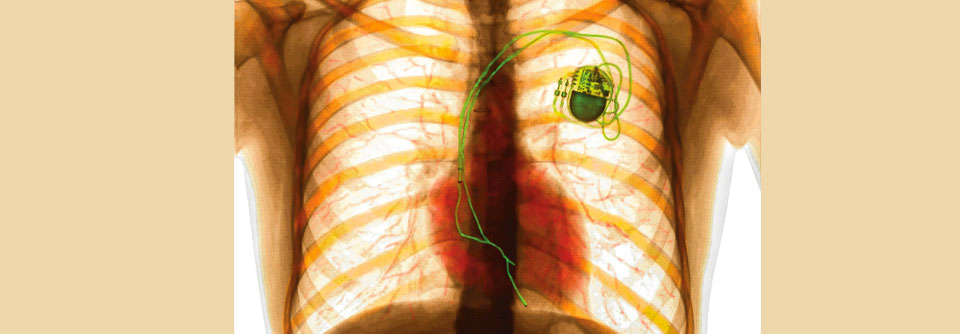
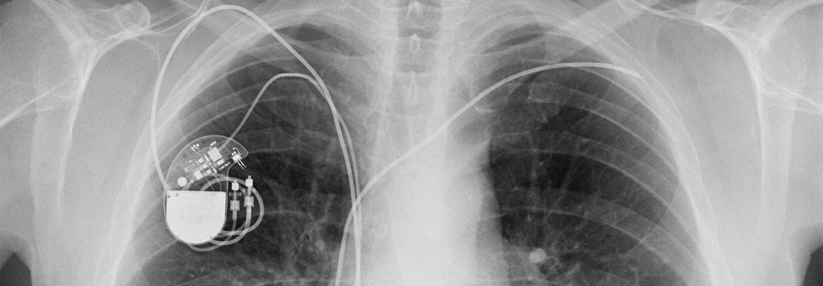
Herzschrittmacher
Für wen ein Herzschrittmacher infrage kommt, entscheidet vor allem die Korrelation zwischen Symptomatik und Bradykardie. Die Indikationsstellung soll sich eher am Schweregrad der Beschwerden orientieren als an der zugrundeliegenden Rhythmusstörung. Außerdem müssen reversible Ursachen (z.B. Medikamente) ausgeschlossen sein.
Das Ziel kann manchmal nur eine Symptomlinderung sein
Die Bedeutung der Rhythmus-Symptom-Korrelation hebt die europäische Gesellschaft für Kardiologie in ihrer Einteilung der bradykarden Rhythmusstörungen hervor, schreiben Dr. Andrea Schlichting und Dr. Nils Gosau vom Universitären Herzzentrum Hamburg. Die Fachgesellschaft unterscheidet zwischen permanenter, intermittierender (mit EKG-Dokumentation) sowie vermuteter intermittierender (ohne EKG-Nachweis) Bradykardie.
Für die persistierenden Sinusbradykardien gibt es bisher keine Evidenz, dass ein Schrittmacher die Überlebenszeit verlängert. Das Ziel kann deshalb nur eine Linderung der Beschwerden sein. Es muss also eine eindeutige Rhythmus-Symptom-Korrelation vorliegen. Eine untere Herzfrequenzgrenze oder standardisierte Regeln für eine chronotrope Inkompetenz bei Belastung fehlen.
Beschwerdefreie Patienten mit Sick-Sinus-Syndrom profitieren nicht von einem Schrittmacher, betonen die Autoren. Im Gegensatz dazu sehen sie beim asymptomatischen AV-Block III° und II° Typ II (Mobitz) eine prognostisch bedeutsame Schrittmacher-Indikation. Der persistierende AV-Block kann eine Low-output-Herzinsuffizienz auslösen. Und als Folge einer Asystolie- oder Bradykardie-getriggerten ventrikulären Tachykardie auch einen plötzlichen Herztod bedingen. Beim Wenckebachblock hängt die Schrittmacher-Entscheidung von der Symptomatik und dem Progressionsrisiko zum kompletten AV-Block ab. Beim erworbenen, reversiblen AV-Block besteht keine Indikation.
Bradykardie gibt sich langsam zu erkennen
- unklaren Synkopen, Präsynkopen
- Schwindel
- Palpitationen
- Leistungsminderung und (Belastungs-)Dyspnoe
- Konzentrationsstörungen, Müdigkeit
Implantierbarer Defi (ICD)
Neben der Behandlung der kardialen Grunderkrankung bietet der implantierbare Defibrillator (ICD) eine weitere wichtige Möglichkeit zur Prävention des plötzlichen Herztods. Voraussetzung für die Applikation sind eine optimale medikamentöse Therapie und eine Überlebensprognose von mehr als einem Jahr bei ausreichender Lebensqualität. Die Primärprävention mit ICD schließt gefährdete Patienten ein, die bisher weder einen Herzstillstand noch eine lebensbedrohliche Arrhythmie erlebt haben. Kandidaten sind z.B. symptomatische Herzinsuffiziente mit NYHA II–III und einer LV-Funktion < 35 %. Einen Überlebensvorteil scheinen vor allem jüngere Patienten (< 68 Jahre) zu haben. Nicht empfohlen wird die Implantation bei terminaler Herzinsuffizienz im Stadium NYHA IV. In der Sekundärprophylaxe soll der ICD das Risiko für einen plötzlichen Herztod bei Patienten verringern, die bereits einen Herzstillstand oder kritische Arrhythmien überlebt haben. In Studien konnte gezeigt werden, dass sich so das arrhythmiebedingte Mortalitätsrisiko um 50 % und die Gesamtmortalität um 28 % senken lassen.Resynchronisationstherapie
Auch eine kardiale Resynchronisationstherapie kann zur Senkung von Morbidität und Mortalität bei Herzinsuffizienz beitragen. Vor allem Patienten mit Sinusrhythmus und Linksschenkelblock (QRS > 150 ms) scheinen von der biventrikulären Stimulation zu profitieren. Bei Patienten, deren Herzerkrankung trotz optimaler Medikation und rechtsventrikulärer Stimulation fortschreitet, sollte eine Aufrüstung auf die biventrikuläre Stimulation erwogen werden.Quelle: Schlichting A, Gosau N. Dtsch Med Wochenschr 2018; 143: 1599-1607