ICD: Weniger Defi-Implantationen durch bessere Patientenselektion?
 Auch das Patientenalter spielt eine erhebliche Rolle, wenn es um den Erfolg implantierter Defibrillatoren geht.
© iStock.com/Jan-Otto
Auch das Patientenalter spielt eine erhebliche Rolle, wenn es um den Erfolg implantierter Defibrillatoren geht.
© iStock.com/Jan-Otto
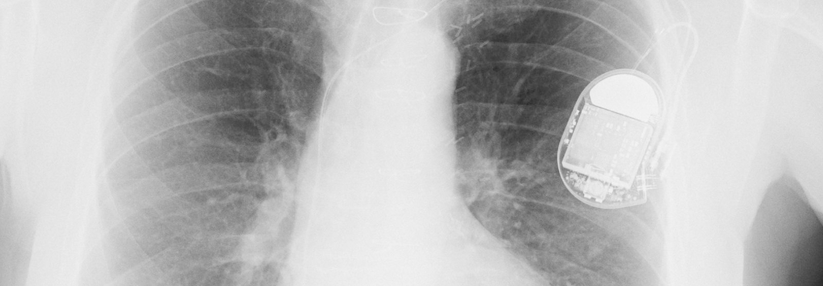
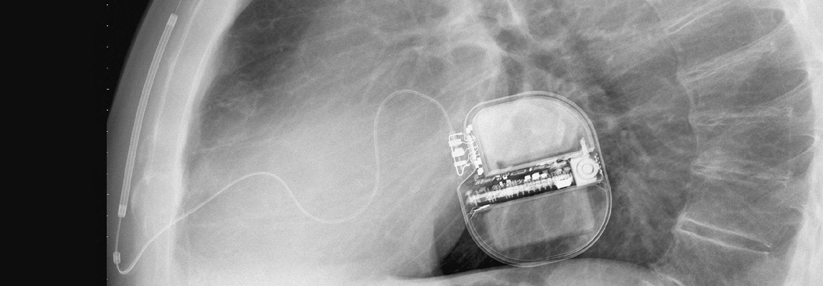
Jüngsten Erhebungen zufolge erhalten hierzulande pro 1 Million Einwohner 365 einen implantierbaren Kardioverter-Defibrillator (ICD). Dahinter folgt Dänemark mit ungefähr halb so vielen Eingriffen und vorrangig sekundärpräventiver Versorgung. Die meisten Geräte in Deutschland sollen als primärpräventive Maßnahme einen plötzlichen Herztod verhindern. „Gerade das wird natürlich häufig diskutiert“, sagte Professor Dr. Lars Eckardt, Klinik für Kardiologie II, Universitätsklinikum Münster.
Die entsprechende Leitlinie der European Society of Cardiology gibt klare Empfehlungen zur Indikation. Demnach eignen sich herzinsuffiziente Patienten mit einer Pumpfunktion ≤ 35 % für einen ICD, wenn trotz optimaler Pharmakotherapie weiterhin Symptome bestehen. Dabei unterscheiden die Experten zwischen ischämischer Ätiologie (Klasse IA-Empfehlung) und nicht-ischämischer Genese (Klasse IB-Empfehlung). Die US-Leitlinien hingegen kennen eine derartige Differenzierung nicht.
Weniger an kardialen Ursachen gestorben, dafür an anderen
Gerade bei den ischämiebedingten Kardiomyopathien macht eine ICD-Therapie Sinn, so Prof. Eckardt. In diesem Kollektiv herrscht eine hohe Ereignisrate und die „number needed to treat“ ist niedrig. Um ein Leben zu retten, müssen sechs Patienten über einen Zeitraum von acht Jahren den Defi tragen. Im nicht-ischämischen Bereich sieht die Lage anders aus, erst recht seit der DANISH-Studie.
Risikostratifizierung per MRT
Vorteil für Patienten über 70 Jahre fraglich
Auf der Suche nach Kollektiven, die am ehesten von einem implantierbaren Defibrillator profitieren, stolpert man immer wieder über das Patientenalter. So zeigte eine Subgruppenanalyse der DANISH-Studie, dass eine ICD-bedingte Risikoreduktion der Gesamtmortalität bei über 70-Jährigen ausbleibt. Für Prof. Eckardt ein Argument, Ältere mit dieser Krankheitskonstellation eventuell nicht mit einem solchen Device zu versorgen. Die Realität zeigt ein anderes Bild: 12 % aller, die in Deutschland einen ICD erhalten, sind 80 Jahre und älter. In Dänemark, Schweden und der Schweiz beläuft sich dieser Anteil auf unter 5 %. „Das kann man sicherlich kritisch zur Kenntnis nehmen“, urteilte der Kollege. Grundlegend ändern werden sich die Leitlinienempfehlungen zur Primärprävention des plötzlichen Herztodes aber wohl nicht. Zwei Metaanalysen, in die die DANISH-Daten einflossen, bestätigen den Nutzen des ICD auch bei nicht-ischämischer Kardiomyopathie. Den Studien zufolge sinkt die Mortalität durch die Implantation um 21 % bzw. 24 %. Interessant fand Prof. Eckardt, dass die Betroffenen in gleichem Ausmaß profitierten wie diejenigen mit ischämischer Herzkrankheit. Bei Letzteren reduzierte das Device die Gesamtsterblichkeit ebenfalls um 24 %.Quelle: 14. DGK-Kardiologie-Update-Seminar