Riesenzellarteriitis: Ohne Diagnose innerhalb von 24 Stunden droht beidseitige Erblindung
 Verdacht wecken u.a. neu aufgetretene, persistierende Kopfschmerzen. (Agenturfoto)
© Photographee.eu – stock.adobe.com
Verdacht wecken u.a. neu aufgetretene, persistierende Kopfschmerzen. (Agenturfoto)
© Photographee.eu – stock.adobe.com
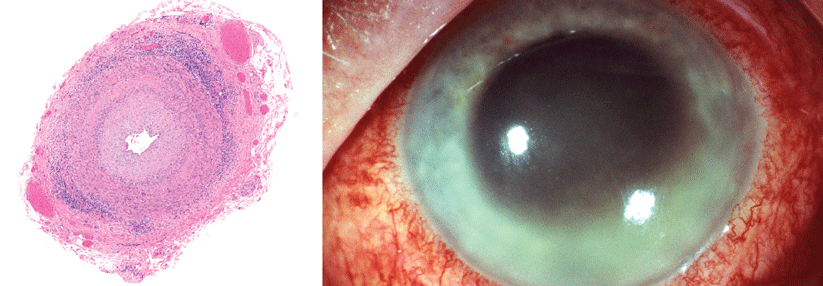
Rund 30 % der Patienten mit Riesenzellarteriitis haben eine Augenbeteiligung, bis zu 20 % entwickeln einen permanenten, partiellen oder kompletten Visusverlust, berichtete Professor Dr. Nils Venhoff vom Vaskulitis-Zentrum am Universitätsklinikum Freiburg. Die häufigste Ursache dieser Sehschädigung ist eine anteriore ischämische Optikus-Neuropathie, wesentlich verschließen sich die Zentralarterien. Als Prädiktoren gelten Amaurosis fugax und Flimmerskotome. Nach dem Sehverlust auf einem Auge besteht ein hohes Risiko, dass innerhalb von ein bis zwei Wochen zusätzlich das andere erblindet.
Verdacht wecken neu aufgetretene, persistierende Kopfschmerzen (temporal oder okzipital) sowie eine Kiefer- bzw. Zungenclaudicatio. Während der körperlichen Untersuchung fällt typischerweise eine druckdolente, verhärtete Schläfenarterie mit vermindertem oder fehlendem Puls auf, evtl. außerdem eine druckempfindliche Kopfhaut.
Laborwerte können normal sein
Eine spezifische Labordiagnostik fehlt bisher. Sehr häufig besteht eine beschleunigte BSG (bis zur Sturzsenkung) und/oder erhöhtes CRP. Jedoch weisen etwa 4 % mit unbehandelter, aber bioptisch gesicherter Erkrankung normale Werte auf. Bei typischer Klinik schließt ein unauffälliges Labor also eine Riesenzellarteriitis nicht aus.
Um eine rechtzeitige Diagnose zu ermöglichen, sollte man Betroffene im Verdachtsfall umgehend an ein spezialisiertes Team überweisen, betonte Prof. Venhoff. Die European League Against Rheumatism, kurz EULAR, empfiehlt, eine vermutete Diagnose mittels Bildgebung (z.B. farbkodierter Doppler-Sonographie) oder Temporalarterien-Biopsie zu sichern. Der diagnostizierende Arzt muss dabei eine hohe Expertise in dem gewählten Verfahren haben und dieses muss rasch verfügbar sein. Denn die optische Diagnostik darf auf keinen Fall die Einleitung der Therapie verzögern. Cave: Die Sensitivität der bildgebenden Verfahren sinkt nach dem Beginn der Glukokortikoid-Behandlung rasch ab.
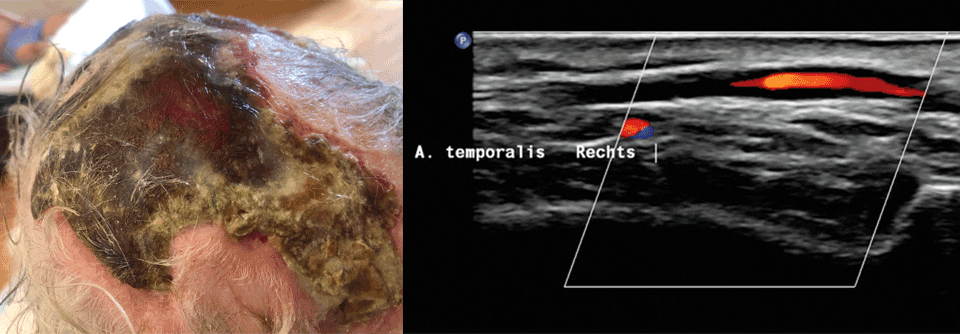
Beim Verdacht auf eine Riesenzellarteriitis mit überwiegend kranialer Symptomatik ist die farbkodierte Doppler-Sonographie der Temporal- und Axillaarterien das bevorzugte Verfahren. Dabei findet sich typischerweise eine hypoechogene Wandverdickung (Halo) und zwar sowohl zirkulär als auch im Längsschnitt. Ein weiteres wichtiges Kriterium ist, dass sich diese Gefäßwandverdickung durch Kompression nicht eindrücken lässt.
Punkt für Punkt zur Diagnose
- Erstmanifestationsalter > 50 Jahre
- neu aufgetretene Kopfschmerzen
- pathologischer Befund der Temporalarterien
- stark erhöhte BSG (> 50 mm nach Westergren)
- Arterienbiopsie mit typischer Pathologie
Erkrankung verursacht mitunter Gelenkbeschwerden
In der Praxis kann ein Fast-Track-Algorithmus vor Erblindung schützen: Betroffene müssen innerhalb von maximal 24 Stunden examiniert werden (Anamnese, körperliche Untersuchung, Labor). Eine Sonographie der Aa. temporales, axillares und carotideae ergänzt die Untersuchung. Im Falle einer ausgeprägten Klinik und auffälligem Ultraschall gilt die Erkrankung als gesichert und die Therapie wird begonnen. Bei mittlerer Klinik (+/++) und unauffälligem Schall erscheint sie zwar wahrscheinlich (Therapiestart), sollte aber durch weitere Diagnostik, z.B. mit Temporalarterien-Biopsie, gesichert werden. Bei geringer Klinik (-/+) und normalem Ultraschall besteht keine Riesenzellarteriitis, aber Bedarf nach Differenzialdiagnostik. Die Riesenzellarteriitis ist keine reine Kopfsache, viele Patienten haben auch eine Polymyalgia rheumatica mit entsprechenden Symptomen wie Schmerzen in Schulter- und Beckengürtel bzw. Morgensteifigkeit. Schlüsselsymptome einer extrakraniellen Manifestation umfassen u.a. Gewichtsverlust, Fieber und Müdigkeit, aber auch eine Extremitätenclaudicatio. In der körperlichen Untersuchung fahndet man nach Strömungsgeräuschen (A. axillaris etc.), reduzierten bzw. seitendifferenten Pulsen, RR-Seitendifferenz sowie zyanotischen bzw. kalten Extremitäten.Es drohen Aneurysmen, Stenosen und Dissektionen
30 % der Patienten weisen bereits initial eine Arteriitis der proximalen oberen Extremität auf. Die MRT-Angiographie detektiert Stenosen, Aneurysmata, Wandverdickungen und vaskuläre Entzündungszeichen; Angio-CT und FDG**-PET-CT Veränderungen der Aorta. Als Frühkomplikationen drohen im ersten Jahr insbesondere Dissektionen der thorakalen Aorta und Stenosen der Aa. subclaviae, axillares und brachiales. Später (> 5 Jahre) kommt es zu Aortenaneurysmen und Zervikalstenosen mit erhöhter Mortalität.Quelle: 47. Kongress der DGRh*
* Deutsche Gesellschaft für Rheumatologie
** 2-Fluor-2-Desoxy-D-Glukose