So lassen sich Amputationen bei Diabetikern vermeiden
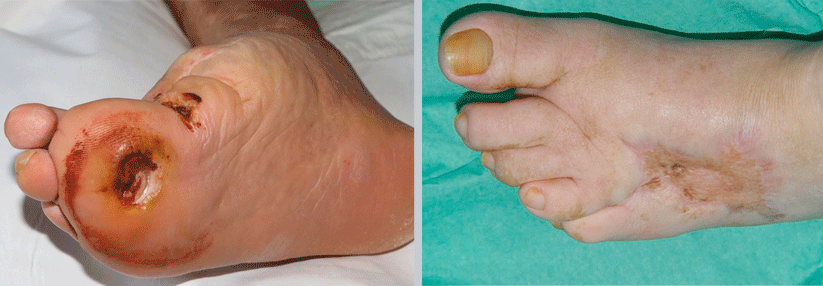 Das höchste Ziel ist es, eine Amputation zu vermeiden.
© Dr. Axel Mechlin, Hautklinik am Klinikum Nürnberg Nord
Das höchste Ziel ist es, eine Amputation zu vermeiden.
© Dr. Axel Mechlin, Hautklinik am Klinikum Nürnberg Nord
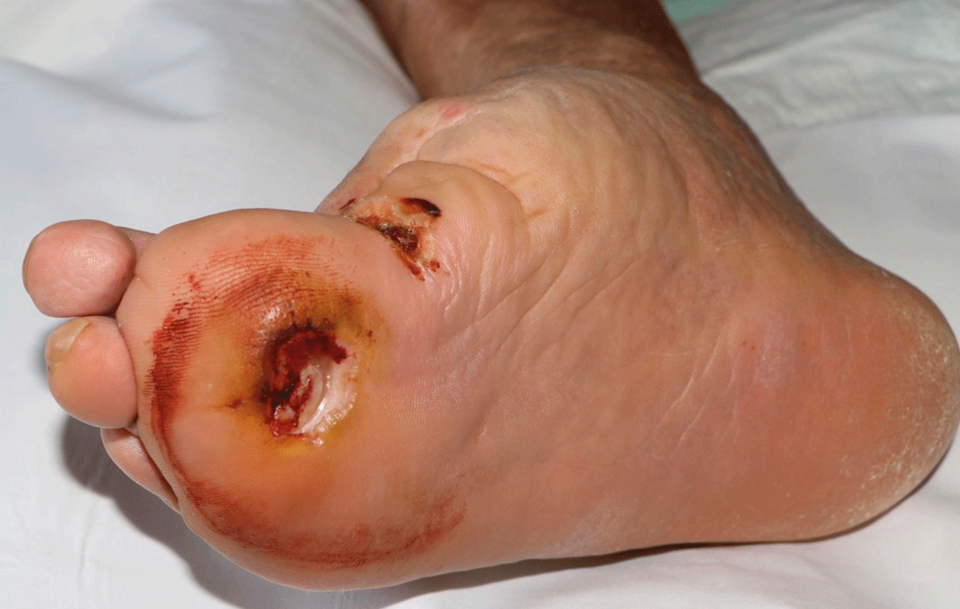
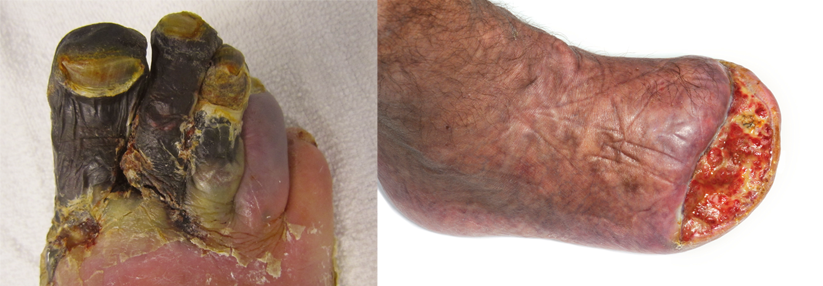
Mit subkutaner Atrophie und Haarverlust am Fußrücken kann es beginnen, dann bilden sich Muskeln zurück, die Nägel werden dicker, das Gefühl nimmt ab: Das sind die ersten Zeichen für ein diabetisches Fußsyndrom, berichtete Dr. Axel Mechlin von der Hautklinik am Klinikum Nürnberg Nord. Die Wahrscheinlichkeit für diese Komplikation beträgt bei Zuckerkranken über die Lebenszeit 19–34 %, pro Jahr gibt es rund 250 000 neue Fälle. Zu den Risikofaktoren zählen:
- ungeeignetes Schuhwerk
- Neuropathie
- PAVK
- eingeschränkte Mobilität der Gelenke
- Fußdeformitäten
- Clavusbildung
- Fuß-/Nagelpilz
- psychosoziale Faktoren (Depression, Vernachlässigung, fehlende soziale Unterstützung)
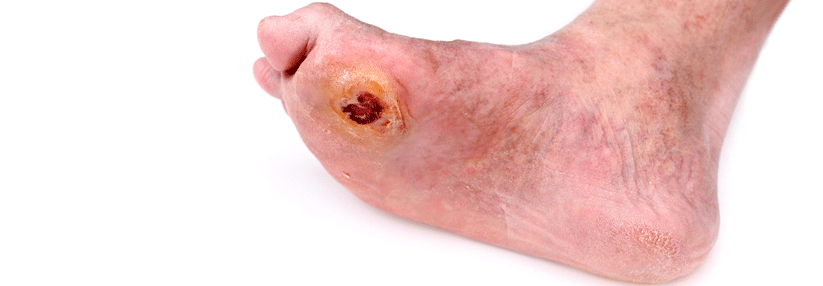
Klinisch zeigt sich ein buntes Bild, man beobachtet z.B. ein Malum perforans, erosive/ulzerierende Infektionen, Verbrühungen, Phlegmonen, Gangräne oder das Vollbild eines Charcot-Fußes. Die Basisdiagnostik umfasst Stimmgabeltest, arteriellen Doppler, Abstrich mit Kulturen auf Bakterien und Pilze sowie das Labor mit HbA1c und CRP. Ergänzt wird das Ganze durch ein Röntgenbild des Fußes, Duplexsonographie und ggf. eine digitale Subtraktionsangiographie oder eine MRT-Angio.
Therapiestart mit Breitbandantibiotikum
Steht die Diagnose fest, heißt es zusammenarbeiten. Diabetologe, Neurologe, Dermatologe und Gefäßchirurg sind gefragt: Die Infektion kontrollieren, den Stoffwechsel optimal einstellen, Wunden lokal behandeln und Gefäßveränderungen therapieren, nannte Dr. Mechlin unter anderem als Akutmaßnahmen. Anschließend oder je nach dem schon parallel kommen Patientenschulungen, fußchirurgische Korrekturen und die Behandlung diabetischer Folgeerkrankungen hinzu. Was Infektionen anbelangt, finden sich meist Staphylococcus aureus oder Enterobacter, in jüngster Zeit auch vermehrt Pseudomonas-Spezies und MRSA. Es gibt also kaum Unterschiede zu anderen Infektionen am Fuß, betonte Dr. Mechlin. Er empfiehlt, mit einem Breitbandantibiotikum zu beginnen und dann nach Antibiogramm fortzufahren.
Rezidive trotz optimaler Versorgung wahrscheinlich
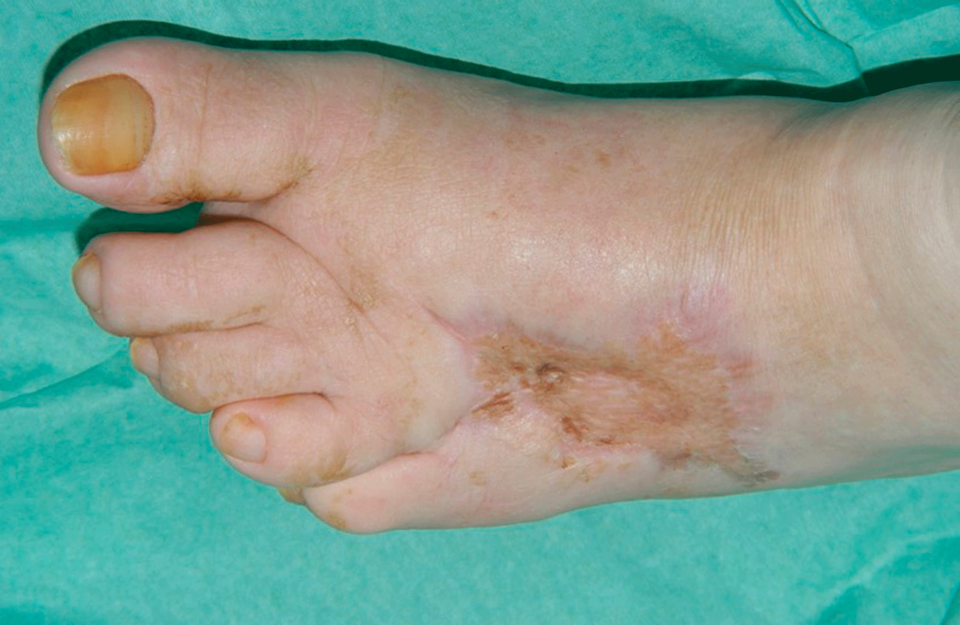
Das oberste Therapieziel lautet: Amputation vermeiden. Und es sollten möglichst die plantaren Belastungsflächen sowie die Zehen geschont werden. Doch auch bei optimaler Versorgung muss man mit Rezidiven rechnen, 28 % entwickeln innerhalb von einem Jahr eine neue Läsion, 70 % binnen fünf Jahren. Infektionen und Ischämien steigern die Gefahr noch weiter. Daher haben präventive Maßnahmen dauerhaft einen Stellenwert, zum Beispiel geeignetes Schuhwerk tragen, die Durchblutung fördern (Übergewicht abbauen, Bewegung) und den Diabetes optimal einstellen.
Quelle: 2. Nürnberger Wundkongress