„Sportlerleiste“ ist keine Hernie, sondern eine eigene Entität
 Ist die Hinterwand des Leistenkanals
geschwächt, drückt die Transversalisfaszie unter Belastung, wie beispielsweise beim Fußball, auf den R. genitalis.
© iStock/Image Source
Ist die Hinterwand des Leistenkanals
geschwächt, drückt die Transversalisfaszie unter Belastung, wie beispielsweise beim Fußball, auf den R. genitalis.
© iStock/Image Source
Nicht jeder Sportler, der Schmerzen in der Leistenregion angibt, leidet unter einer „Sportlerleiste“ im eigentlichen Sinn. Das terminologische Wirrwarr in diesem Bereich ist erheblich, betonen die Chirurgen Dr. Ulrike Muschaweck von UM International Offices in München und Dr. Andreas Koch von der Praxis für Viszeral- und Hernienchirurgie in Cottbus. So sind z.B. Begriffe wie Sportlerhernie, Pubalgie und „Pubic Inguinal Syndrome“ üblich – und diese Aufzählung ist bei Weitem nicht vollständig.
Schmerz strahlt in den inneren Oberschenkel oder ins Genital
Bei dem Beschwerdebild besteht nach Definition der Autoren keine echte Hernie, sondern eine Schwäche im medialen Anteil der Leistenkanalhinterwand. Unter Belastung wölbt sich die Transversalisfaszie dann nach ventral in den Leistenkanal hinein.
Zur Erinnerung: Die Grenzen des Kanals umfassen:
- kaudal das Leistenband,
- ventral die Aponeurose des M. obliquus externus,
- kranial den M. transversus und den M. obliquus internus und
- den mechanisch am wenigsten belastbaren Anteil: die Faszie des M. transversus, die die Hinterwand bildet.
Im Inneren befinden sich der Samenstrang bzw. das Lig. teres uteri, der N. ilioinguinalis und der R. genitalis des N. genitofemoralis.
Wenn sich der Sportler schnell und abrupt bewegt und dabei möglicherweise auch im Lauf die Bewegungsrichtung ändert – typisch etwa bei Fußballern –, komprimiert die Faszie den R. genitalis: Schmerzen sind die Folge. Außerdem kann sich aufgrund der Wandschwäche der laterale Anteil des M. rectus abdominis, der am Schambein ansetzt, retrahieren, und der Betroffene lokalisiert die Schmerzen dann im Bereich des Os pubis. Typischerweise gibt der Patient ziehende, teils stechende Schmerzen an, die fast immer in die Innenseite des Oberschenkels zum Ansatz der Adduktoren oder in die Labien bzw. das Skrotum ausstrahlen. Als brennend oder „elektrisierend“ bezeichnete Beschwerden sind ein Hinweis auf eine Nervenirritation.
Beginnende Hüftarthrose ausschließen
Differenzialdiagnostisch kommen Erkrankungen aus anderen Fachbereichen infrage. Vor allem präarthrotische Veränderungen an der Hüfte sollten Sie durch ein Konsil mit dem orthopädischen Fachkollegen ausschließen, raten die Experten. Ein femoroazetabuläres Impingement etwa kann, wenn übersehen, zur Hüftarthrose führen – für Leistungssportler ein verheerender Befund.
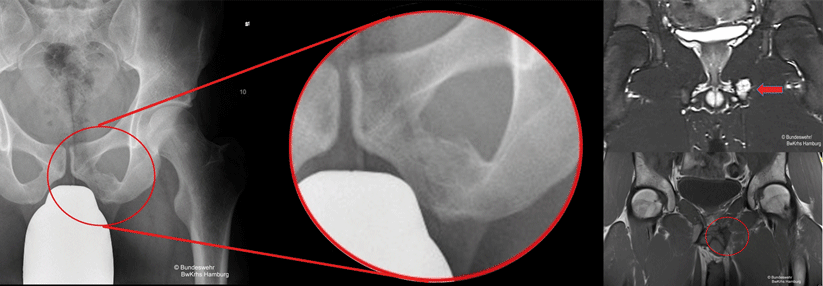
An erster Stelle der apparativen Untersuchungen steht die Sonographie, die die Protrusion an der Leistenkanalhinterwand nachweisen kann. Aber Vorsicht: Nicht jeder positive Befund rechtfertigt gleich die Diagnose Sportlerleiste. Auch die typischen Beschwerden müssen vorhanden sein. Röntgenaufnahmen des Beckens wiederum sichern knöcherne und Gelenkpathologien oder schließen sie aus.
Im Zweifel kann ergänzend eine MRT erfolgen – es existiert allerdings keine MRT-Veränderung, die die Sportlerleiste beweist. Zwar beschreibt der Radiologe häufig ein Knochenmarködem des Schambeins, aber der Befund hängt nur schwach mit den klinischen Beschwerden zusammen. Besteht differenzialdiagnostische Unsicherheit, empfiehlt sich die bildgestützte Infiltration eines Lokalanästhetikums.
Internationale Expertengremien streiten sich über die Therapie der Sportlerleiste. Beim konservativen Ansatz gilt zunächst Sportverbot, danach folgen umfangreiche Rehamaßnahmen. Wie lange Trainingsunterbrechung und Reha dauern sollen, ist ebenfalls umstritten.
Konservativ oder operativ? Dafür gibt es eine Faustregel
Außerdem darf man nicht vergessen, welchen Druck gerade bei Mannschaftsportarten die anderen Teammitglieder machen können, die auf ihren Kollegen nur begrenzte Zeit verzichten möchten. Bei einer Operation (laparoskopisch oder offen) verstärkt der Chirurg unabhängig vom Einzelverfahren (wie Neurolyse, partielle Tenotomie des M. rectus, Durchtrennung des Leistenbands) in den meisten Fällen die Leistenkanalhinterwand. Nach der OP kann man den Patienten auf eine Rekonvaleszenzdauer von mindestens zwei bis sechs Wochen vorbereiten. In dieser Zeit unterzieht er sich einer intensiven Physiotherapie – maximale Schonung ist eher out. Der Patient soll sich so weit belasten, wie es schmerzfrei möglich ist.
Für die Wahl der Therapiestrategie empfehlen die Autoren die Faustregel: Je weiter die Beschwerden in Richtung Symphyse bzw. Adduktorenmuskulatur ausstrahlen, desto eher sollte man (zunächst) einen konservativen Ansatz verfolgen – je weiter inguinal sie liegen, desto eher ist ein Eingriff angebracht.
Quelle: Muschaweck U, Koch A. Radiologe 2019; 59: 224-233