Alzheimer im Liquor: Wem nutzt die Lumbalpunktion?
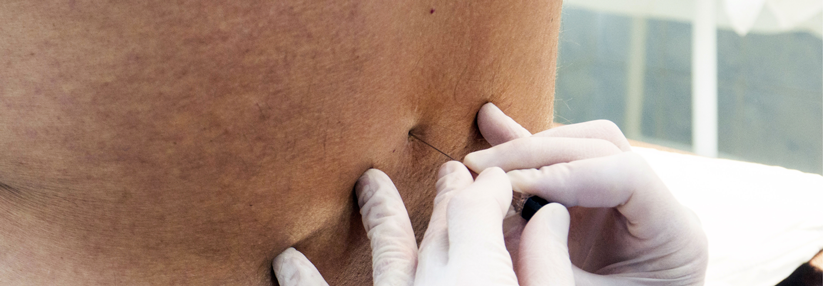
Durch den Nachweis von Amyloid ß42 und den TAU-Proteinen t-tau sowie p-tau181 im Liquor cerebrospinalis lassen sich bereits in der Prodromalphase der Alzheimerdemenz (AD) Anzeichen für hirnorganische Abbauprozesse erkennen. Das erlaubt zum einen eine frühe Diagnose, zum anderen ermöglicht es in Kombination mit anderen Verfahren die Krankheit gegen Differenzialdiagnosen abzusichern.
Frühzeitig über den sich entwickelnden Alzheimer Bescheid zu wissen, macht es den Patienten und ihren Angehörigen möglich, sich darauf vorzubereiten, sei es in beruflicher oder finanzieller Hinsicht oder im Hinblick auf die künftige Versorgung. Auch die Teilnahme an Therapiestudien zum Aufhalten der Krankheitsprogression ist in Kenntnis der Liquorbefunde möglich.
Trotz der genannten Vorteile sollte man die Tests auf Biomarker nicht unbedacht anordnen, schreiben Professor Dr. Leslie M. Shaw, Perelman School of Medicine der University of Pennsylvania, und Kollegen. Der Nutzen müsse gegen Kosten und Aufwand der Untersuchungen sowie Risiken für den Patienten abgewogen werden. Um Ärzten die Entscheidung zu erleichtern, hat eine Arbeitsgruppe der US-amerikanischen Alzheimer’s Association Kriterien für und gegen die Liquoruntersuchung zusammengestellt.
In folgenden Situationen halten die Autoren die Liquoruntersuchung für angemessen:
- Der Patient, dessen Angehörige oder ein Arzt nehmen einen Rückgang der kognitiven Fähigkeiten wahr, der Betroffene zeigt aber in objektiven Gedächtnistests keine signifikanten Einbußen und weitere Indikatoren sprechen für ein erhöhtes Alzheimerrisiko (z.B. Sympotmbeginn > 60 Jahre, ApoE4-Genotyp).
- Es liegen leichte kognitive Einschränkungen vor, die anhalten, fortschreiten und nicht anders zu erklären sind.
- Der Patient weist Symptome auf, die zu Alzheimer passen, aber auch Anzeichen z.B. einer Lewy-Körper-Demenz sein können.
- Leichte kognitive Einschränkungen oder Demenz treten vor dem 65. Lebensjahr auf.
- Die klinischen Kernkriterien der Alzheimerdemenz sind erfüllt und der Betroffene befindet sich zu Symptombeginn im typischen Alter (≥ 65).
- Unerklärte Verhaltensänderungen wie Wahnvorstellungen, Depression, Delir dominieren als Symptome und eine Alzheimerdiagnose ist anzunehmen.
In folgenden Situationen wird vom Biomarkernachweis abgeraten:
- Der Patient hat weder subjektive Gedächtniseinbußen noch ein erhöhtes Alzheimerrisiko. In objektiven Tests schneidet er altersgemäß ab.
- Nur die Familienanamnese ist positiv, objektivierbare Gedächtniseinbußen liegen nicht vor.
- Es gibt zwar subjektive Gedächtniseinbußen, doch der Arzt findet keine Indikatoren für eine erhöhte Erkrankungswahrscheinlichkeit.
- Der Patient leidet unter einer REM-Schlaf-Verhaltensstörung. Diese gilt „nur“ als starker Prädiktor des Parkinsonsyndroms, einer Levy-Körper-Demenz und einer Multisystematrophie.
- Es wurde bereits ein Alzheimer diagnostiziert und durch die Untersuchung soll lediglich das Krankheitsstadium bzw. dessen Schwere festgestellt werden.
- Der Patient ist Carrier von ApoE4, hat aber keine kognitiven Einschränkungen.
- Die Familienanamnese ist für die ApoE4-Mutation positiv mit oder ohne zusätzliche Alzheimersymptome.
- Eine autosomal dominante Alzheimerdemenz wird vermutet.
Die Liquoruntersuchung soll als Ersatz für die genetische Typisierung herhalten, obwohl der Mutationsnachweis der sicherere Indikator einer frühen Alzheimerdemenz ist. Nur ausgewiesene Demenzexperten sollten die Tests vornehmen, fordern die Experten. Zudem raten sie, vor der Untersuchung Betroffene und Angehörige umfassend über deren Nutzen und Risiken aufzuklären.
Quelle: Shaw LM et al. Alzheimer & Dementia 2018; 14: 1505-1521