Die Gefahr einer Dyspnoe abseits der Praxis richtig einschätzen
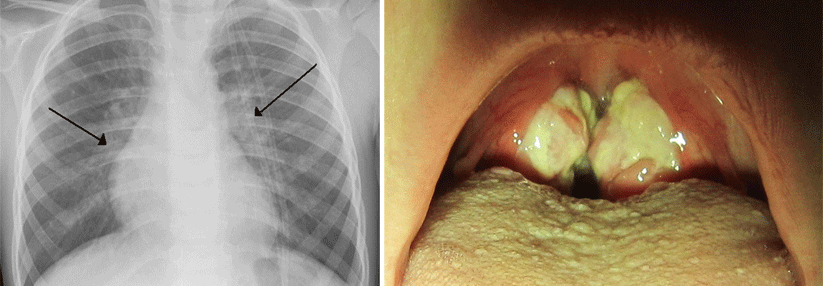
 Verschließt ein Fremdkörper die oberen Atemwege, hört man schon von Weitem einen Stridor.
© mauritius images/Alamy
Verschließt ein Fremdkörper die oberen Atemwege, hört man schon von Weitem einen Stridor.
© mauritius images/Alamy
Szenario 1: Im Zug hören Sie die Durchsage: „Wir brauchen dringend einen Arzt, in Wagen 8 droht jemand zu ersticken.“ Keine Hilfe möglich? Nein, Ihre Möglichkeiten sind zwar stark eingeschränkt. Aber Sie können z.B. mitentscheiden, ob der Zug notfallmäßig halten muss, und mit Ihrer Differenzialdiagnose unterstützen Sie den Rettungsdienst. In Notfall kommt es vor allem darauf an, das Gefahrenpotenzial richtig einzuschätzen, betont Dr. Magnus Stalder, Innere Medizin, Universitätsspital Basel.
Kribbelnde Hände deuten auf psychogene Hyperventilation
Noch vor der Anamnese helfen Alter, Konstitution, Erscheinungsbild und Atemmuster des Patienten, die Differenzialdiagnose einzugrenzen. Im Alter über 65 Jahre dominieren Lungenödem, Pneumonie und Exazerbation einer pulmonalen Vorerkrankung, gefolgt von einer Lungenembolie.
Wenn Sie den Stridor bereits beim Betreten des Wagens hören, hat der Patient wahrscheinlich eine akute Obstruktion der oberen Atemwege (z.B. aspirierter Fremdkörper, allergische Schleimhautschwellung, Tumor). Eine erhöhte Atemfrequenz ist das früheste Alarmzeichen bei Dyspnoe. Der Einsatz der Atemhilfsmuskulatur deutet auf eine schwere Störung hin.
Obstruktive Ventilationsstörungen lassen sich oft auch ohne Stethoskop erkennen, so spricht ein verlängertes Exspirium für Asthma und eine Exazerbation für eine COPD. Bei schweren Fällen können die Atemexkursionen fast fehlen (silent chest). Die Zyanose ist ein spätes Hypoxiezeichen und bei Anämie schlechter erkennbar.
Eine CO2-Retention führt zu Tachykardie und Kaltschweißigkeit, später auch zu Somnolenz. Hat der Patient bereits eine Sprechdyspnoe, helfen Fremdanamnese und Ja/Nein-Fragen. Arrhythmien (z.B. Vorhofflimmern) lassen sich anhand der Pulspalpation erkennen. Gestaute Halsvenen und Ödeme weisen auf eine kardiale Genese hin (Alarmzeichen s. Kasten).
Alarmzeichen bei Luftnot
- Stridor
- Zyanose
- Vigilanzminderung
- Thoraxschmerzen
- Kaltschweißigkeit
- Kreislaufinstabilität
- ruhig zu atmen,
- sich wenig anzustrengen,
- Panik zu vermeiden,
- sich gar nicht oder nur langsam zu bewegen.
Hypoxie tötet schneller als Hyperkapnie
Therapeutisch können Sie versuchen, die Atmung durch Oberkörperhochlagerung zu verbessern. Bei stark eingeschränkter Vigilanz lässt sich ein Atemwegskollaps z.B. mit dem Esmarch-Handgriff oder einem Güdeltubus verhindern. Die Zurückhaltung bezüglich der O2-Gabe bei akuter Atemnot ist nur teilweise begründet: COPD-Patienten können durch eine O2-Gabe in eine CO2-Narkose geraten. Aber ein tachypnoischer Patient mit einer Sättigung unter 85 % sollte trotzdem mindestens zu Beginn der Therapie großzügig Sauerstoff erhalten, fordert Dr. Stalder. „Denn eine Hypoxie tötet schneller als eine Hyperkapnie.“Unruhige Patienten nicht beatmen
Für COPD-Kranke sind Nasenbrillen oder offene Systeme vorteilhaft, weil sie keinen Totraum enthalten, in dem sich CO2 akkumulieren könnte. Bei Reservoirmasken verhindert potenziell ein O2-Fluss von mindestens 8 l/min die CO2-Akkumulation. Der Rettungsdienst hat die Möglichkeit einer nicht-invasiven Beatmung. Sie ist jedoch bei unruhigen Patienten formal kontraindiziert, so Dr. Stalder, und eine Sedierung muss sorgfältig überlegt werden, damit sich die Situation nicht noch verschlimmert.Quelle: Stalder M. Schweiz Med Forum 2018, 18: 418-424