Kurzsichtigkeit: Starke Myopie bringt das Augenlicht ernsthaft in Gefahr
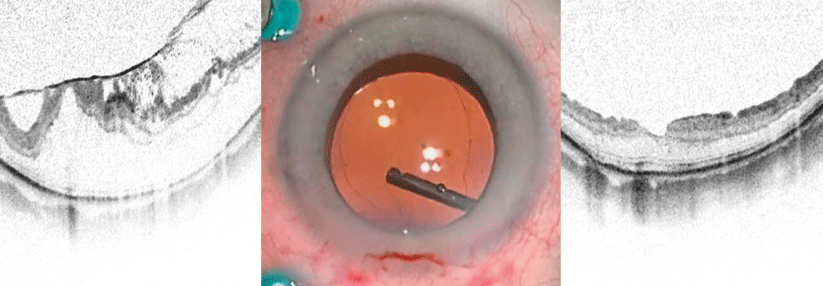 Myope makuläre Retinoschisis in der optischen Kohärenztomographie – vor (links) und nach (rechts) der OP, bei der der Glaskörper abgesaugt wird (Mitte).
© J. Wachtlin, St. Gertrauden Krankenhaus, Berlin
Myope makuläre Retinoschisis in der optischen Kohärenztomographie – vor (links) und nach (rechts) der OP, bei der der Glaskörper abgesaugt wird (Mitte).
© J. Wachtlin, St. Gertrauden Krankenhaus, Berlin
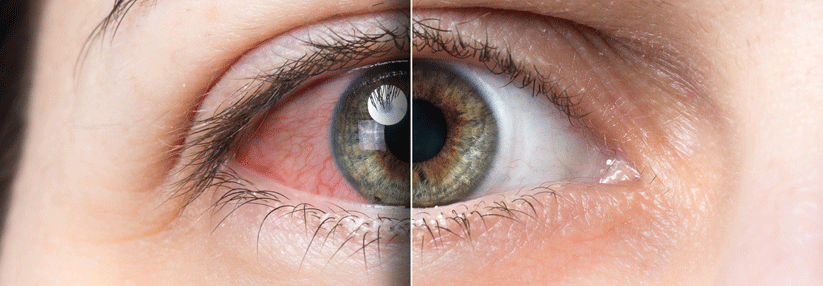
Die Myopie nimmt in Deutschland deutlich zu. Während unter den 75-Jährigen nur 15 % kurzsichtig sind, betrifft die Myopie bei den 25-Jährigen mit 46 % schon fast die Hälfte. Der Grund ist noch nicht genau geklärt: Möglicherweise regt häufige Naharbeit (Lesen, Mobiltelefon etc.) den Augapfel zum Längenwachstum an. Ein Aufenthalt im Freien bei Tageslicht scheint dagegen protektiv zu wirken, so Privatdozent Dr. Joachim Wachtlin von der Augenheilkunde am Sankt Gertrauden Krankenhaus in Berlin.
Von einer pathologischen Myopie spricht man ab einem Korrekturbedarf von -6 Dioptrien. Mit der generellen Zunahme der Kurzsichtigkeit wird auch diese brisante Form, die das Sehvermögen ernsthaft bedroht, häufiger. Je stärker das Längenwachstum des Augapfels, umso „dünnwandiger“ wird das Sehorgan und umso anfälliger für Schäden wie Netzhautablösungen oder Gefäßneubildungen im Bereich der Makula.
Blitze, Rußregen und Schatten
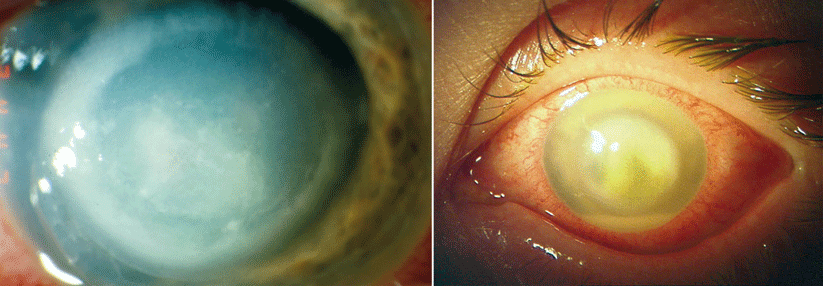
An Glaukom und Katarakt erkranken Patienten mit hoher Myopie ebenfalls vermehrt. Um Folgeerkrankungen früh zu erkennen, sollten Kurzsichtige regelmäßig zum Augenarzt gehen, fordert Dr. Wachtlin. Besonders wichtig ist dies bei Patienten mit pathologischer Myopie.
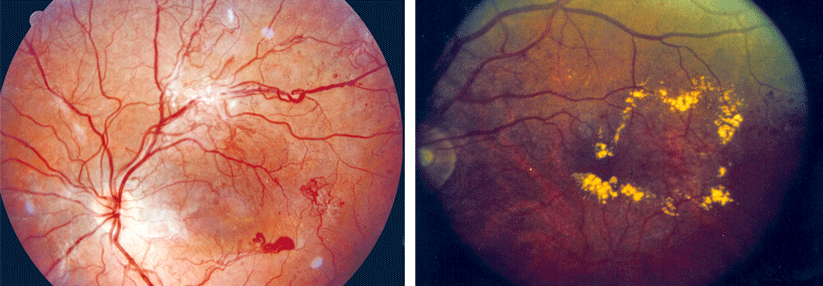
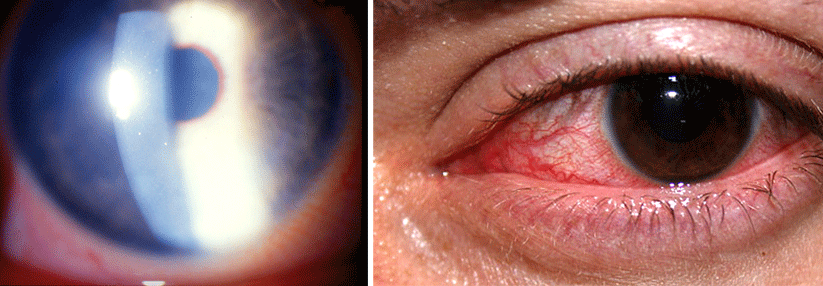
Bei stark kurzsichtigen Augen kommt es vermehrt zu einer Degeneration am Rand der Retina. Damit steigt auch die Gefahr einer Netzhautablösung. Vorher entsteht häufig ein Loch, weil sich der Glaskörper von der Retina ablöst und dabei ein Stück der Netzhaut einreißt. Typische Symptome dafür: Blitze, Schatten und Rußregen. Auch hier zahlt sich Früherkennung aus, denn ein solcher Defekt ohne Ablation lässt sich noch mit Laser oder Kältestift behandeln, die Ablation erfordert eine Operation (Abb. 1).
Schon Patienten mit einer Kurzsichtigkeit zwischen -1 und -3 Dioptrien haben ein viermal höheres Risiko für eine Netzhautablösung als Normalsichtige. Im Bereich zwischen -3 und -6 Dioptrien liegt die Gefahr sogar zehnmal so hoch. Eine operative Myopiekorrektur durch Austausch der Linse steigert das Risiko weiter und selbst Jahre nach dem Eingriff droht noch diese Komplikation. Kurzsichtige sollten deshalb die typischen Ablationssymptome (Lichtblitze, Rußregen, bleibende Schatten) kennen und ggf. rasch einen Augenarzt aufsuchen.
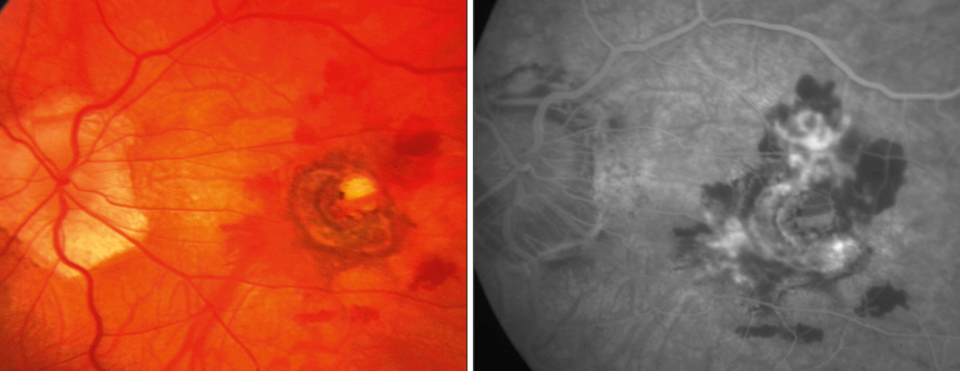
Bei etwa 5–10 % der hochmyopen Patienten bilden sich im Bereich der Makula choroidale Neovaskularisationen (CNV, Abb. 2). Sie können durch intravitreale Injektionen mit Medikamenten behandelt werden, die VEGF (vascular endothelial growth factor) hemmen. Mit dieser Therapie, die ggf. mehrfach wiederholt werden muss, gelingt es oft, das Sehvermögen zu erhalten, teilweise sogar dauerhaft zu verbessern.
Glaskörper verflüssigt sich und hebt ab – schon bei Jüngeren
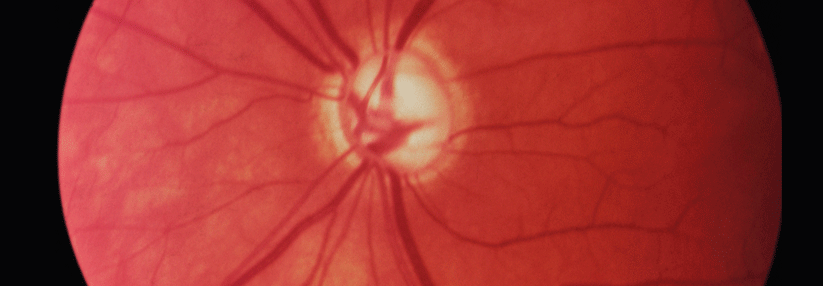
In manchen Fällen rettet eine Vitrektomie das bedrohte Sehvermögen. So kommt es bei Kurzsichtigen nicht selten bereits in jüngeren Jahren zu einer Verflüssigung und Abhebung des Glaskörpers. Bei der Ablösung von der Retina kann dann auch ein Loch in der Netzhaut entstehen (Makulaforamen) oder es bilden sich Narben im Bereich des schärfsten Sehens. Die Veränderungen führen typischerweise zu Verzerrungen in der Mitte des Gesichtsfeldes.
Die myope makuläre Retinoschisis wird ebenfalls üblicherweise mit einer Vitrektomie behandelt. Diese Aufspaltung der Netzhaut entsteht durch ein Zusammenwirken von verstärktem Längenwachstum des Augapfels mit Aussackungen der Augenhülle (Staphylom) und dem Zug des Glaskörpers an der Retina.
Quelle: Pressemitteilung der AAD (Augenärztliche Akademie Deutschland)