So ist bei der Diagnostik des benignen Prostatasyndroms vorzugehen
 Beim einfachen Tasten können Unregelmäßigkeiten der Prostata nicht immer entdeckt werden. Daher müssen auch andere Mittel für die Diagnostik herangezogen werden.
© Alexandr Mitiuc – stock.adobe.com
Beim einfachen Tasten können Unregelmäßigkeiten der Prostata nicht immer entdeckt werden. Daher müssen auch andere Mittel für die Diagnostik herangezogen werden.
© Alexandr Mitiuc – stock.adobe.com
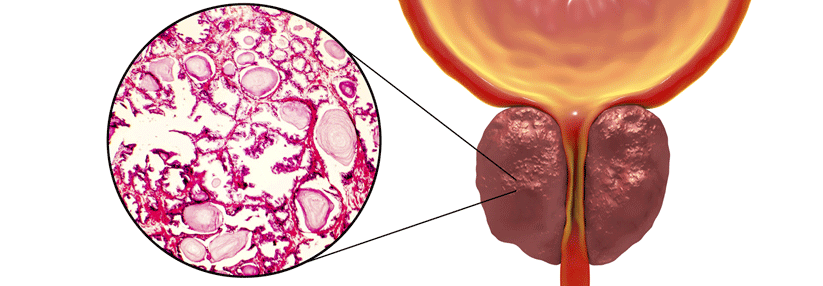
Rund 30 % der über 50-jährigen Männer in Deutschland leiden unter Miktionsbeschwerden, deren Inzidenz mit zunehmendem Alter steigt. Oft handelt es sich dabei um ein benignes Prostatasyndrom (BPS), der häufigsten Erkrankung des unteren Harntrakts bei Männern. BPS bedeutet, dass eine benigne vergrößerte Prostata Beschwerden verursacht und diese behandlungsbedürftig sind. Dabei vereint der Terminus den Gesamtkomplex von benigner Prostatahyperplasie, Blasenauslassobstruktion sowie Symptome im unteren Harntrakt (lower urinary tract symptoms, LUTS).
Zur Basisdiagnostik den gesamten Harntrakt schallen
Um die bestmögliche Therapie zu gewährleisten, sollten Sie folgende Punkte diagnostisch abklären:
- Lassen sich die Beschwerden des Patienten einem BPS zuordnen?
- Wie stark sind die Beschwerden, besteht Behandlungsbedarf?
- Sind Komplikationen am unteren oder oberen Harntrakt bekannt?
- Mit welcher Therapie lässt sich den Betroffenen am besten helfen?
Meist gibt eine ausführliche Anamnese bereits Aufschluss darüber, ob der Patient an Blasenspeicher-, Blasenentleerungssymptomen und/oder einer postmiktionellen Symptomatik leidet, schreiben Professor Dr. Thomas Bschleipfer von der Klinik für Urologie, Andrologie und Kinderurologie des Klinikums Weiden und Kollegen. Validierte Fragebögen wie der IPSS (Internationaler Prostatasymptomenscore) können helfen, die Schwere der Symptome sowie deren Einfluss auf die Lebensqualität zu beurteilen.
Wichtige anamnestische Aspekte
- bestehende Nykturie (≥ 2-mal/Nacht)
- rezidivierende Harnwegsinfekte und/oder Hämaturie
- Grund- oder Vorerkrankungen, z.B. neurologische Erkrankungen, Stoffwechselerkrankungen mit der dazugehörigen Begleitmedikation
- Voroperationen im Becken/Harntrakt
- Beeinträchtigung der Sexualfunktion
- Stuhlunregelmäßigkeiten wie Inkontinenz oder Obstipation
Bei Unklarheiten gibt es diverse weitere Optionen
Falls die Basisdiagnostik nicht zu einem eindeutigen Ergebnis führt, gibt es eine Reihe von fakultativen Untersuchungen zur weiteren Abklärung:- Miktionsprotokoll/Blasentagebuch über 48 h/72 h
- urodynamische Untersuchungen (Zytomanometrie, Druck-Fluss-Messung)
- Endoskopie
- retrograde Urethrographie
- Ausscheidungsurographie
- Zystographie/Miktionszystourethrogramm
- sonographische Detrusordickenmessung
Quelle: Bschleipfer T et al. Der Urologe 2019; 58: 238-247