Speiseröhrenkrebs vorbeugen – aber wie?
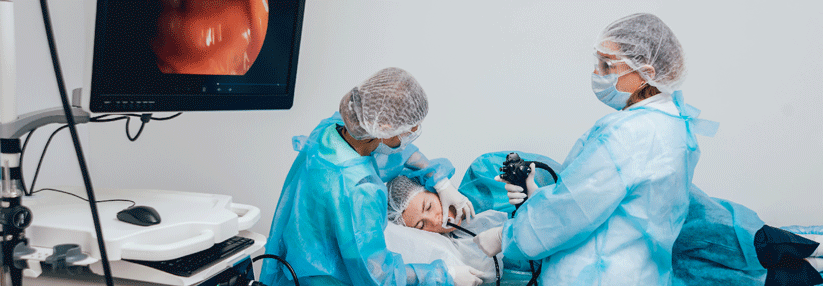 Zurzeit werden Personen mit Reflux, die nicht auf Protonenpumpeninhibitoren (PPI) ansprechen, endoskopiert. (Agenturfoto)
© romaset – stock.adobe.com
Zurzeit werden Personen mit Reflux, die nicht auf Protonenpumpeninhibitoren (PPI) ansprechen, endoskopiert. (Agenturfoto)
© romaset – stock.adobe.com
Die gängigen Überwachungs- bzw. Screeningstrategien identifizieren nur die wenigsten Patienten mit Adenokarzinomen des ösophagogastrealen Übergangs (AEG). Für eine gute Prävention müsse man zum einen die Pathogenese der Erkrankung verstehen und die Risikopopulation definieren, konstatierte Privatdozent Dr. Michael Quante, Klinik und Poliklinik für Innere Medizin II, Klinikum rechts der Isar, München. Zum anderen gelte es, geeignete Überwachungsstrategien zu etablieren und Präventionsmaßnahmen zur Verfügung zu stellen.
Risikofaktoren für die Entwicklung eines AEG sind u.a. Alter, Übergewicht, Rauchen und ein Barrett-Ösophagus (BE), der wiederum aus einer Refluxkrankheit entstehen kann. Ein BE sei aber keine obligate Präkanzerose des AEG, so Dr. Quante. Zurzeit werden Personen mit Reflux, die nicht auf Protonenpumpeninhibitoren (PPI) ansprechen, endoskopiert.
Es sei jedoch sinnvoller, eine Risikostratifizierung vorzunehmen, als nur den gastroösophagealen Reflux zur Grundlage zu nehmen. Weiterhin gebe es Ansätze, die neben den epidemiologischen auch genetische Faktoren betrachten, um die Prädiktion zu verbessern. Der Experte plädierte dafür, Patienten mit Hauptrisikofaktoren und zusätzlichem Reflux zu endoskopieren.
Erste Empfehlungen existieren
Algorithmen verfeinern Suche nach Neoplasien
Generell könne die Künstliche Intelligenz (KI) bei der Detektion von Neoplasien unterstützen und diese präziser machen. Das bestätigen aktuelle Studiendaten: Das computergestützte System klassifizierte Neoplasien oder nicht-dysplastische BE zu 89 % akkurat.1 Die Sensitivität lag bei 90 % und die Spezifität bei 88 %. Die KI erreichte eine höhere Trefferquote als verschiedene Experten, die mehr oder weniger endoskopieerfahren waren. Letztendlich müsse man, nach der Etablierung einer erfolgreichen Präventionsstrategie, den Patienten Maßnahmen an die Hand geben. Ein Ansatz sei es, Entzündungen zu verringern, denn dadurch lasse sich die Karzinogenese verhindern, erläuterte der Referent.Antiinflammatorische Therapie bei Dysplasien denkbar
Darauf deuten auch die Ergebnisse der AspECT-Studie, in der rund 2500 Patienten mit Barrett-Metaplasien 1:1:1:1 zu einem niedrig oder hoch dosierten PPI ohne bzw. mit Aspirin randomisiert wurden. Das Ergebnis: Hoch dosierte PPI waren der niedrigeren Dosierung überlegen. Den größten Effekt hatte die Kombination hoch dosierter PPI plus Aspirin, wenn diese mit niedrig dosierten PPI ohne Aspirin verglichen wurde. Die Daten waren jedoch nicht signifikant in Bezug auf die Entwicklung eines AEG. „Es scheint aber doch in irgendeiner Form protektiv zu sein“, so der Experte. Man müsse darüber nachdenken, ob man Patienten mit Dysplasie eine antiinflammatorische Therapie geben könne. Das sei noch nicht spruchreif, betonte Dr. Quante, aber man sollte sich zumindest überlegen, ob es Sinn hat.Quellen:
1. De Groof AJ et al. Gastroenterology 2019; DOI: 10.1053/j.gastro.2019.11.030
Deutscher Krebskongress 2020