Spondylarthritis, axiale
Spondyloarthritiden (SpA) sind entzündliche rheumatische Erkrankungen, die durch Entzündungen im Bereich der Wirbelsäule gekennzeichnet sind.
Es werden 5 Gruppen unterschieden:
1. Ankylosierende Spondylitis (AS oder M. Bechterew)
- Prävalenz etwa 0,5 %, Männer zu Frauen 2:1
- genetische Disposition (90 % der Patienten HLA-B27-positiv)
- Manifestationsalter meist zwischen 20 und 40. Lebensjahr
- 30-40% Augenbeteiligung, etwa 10 % zusätzlich chronisch entzündliche Darmerkrankungen (CED), bis zu 20 % zusätzlich Psoriasis vulgaris
- selten Beteiligung innerer Organe (Kardiopathie, Aortitis, IgA-Nephritis)
2. Reaktive Arthritis (postinfektiöse Arthritis, früher auch Reiter-Syndrom)
- Zweiterkrankung 2–6 Wochen nach meist gastrointestinalen oder urogenitalen bakteriellen Infektionen
- m : w = 1 : 1
- Prävalenz 40/100.000 bei hoher Dunkelziffer
- genetische Prädisposition (60-80 % HLA-B27-positiv)
- etwa 20 % chronischer Verlauf
- etwa 1/3 der Patienten Vollbild des „Reiter-Syndroms“ mit zusätzlich Urethritis, Konjunktivitis/Iritis, Dermatose
3. Psoriasis-Arthritis (siehe dort)
4. Enteropathische Arthritiden mit Sakroiliitis bei chronisch entzündlichen Darmerkrankungen
- Sakroiliitis bei etwa 15 % der CED-Patienten und bei 40 % der Patienten mit M. Whipple
5. Undifferenzierte Spondyloarthritis
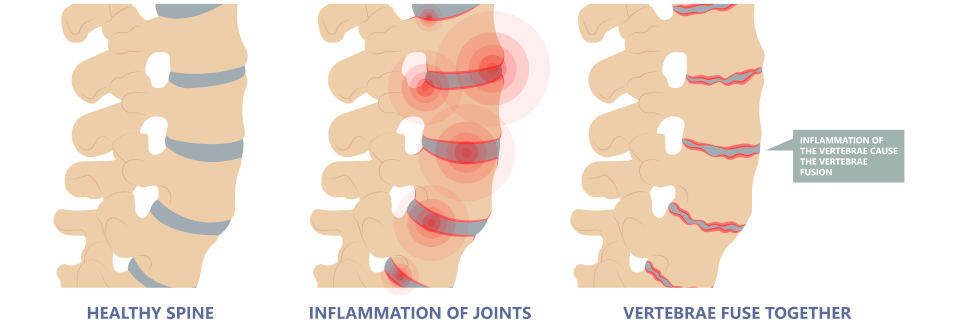
Alle Formen können überlappen oder ineinander übergehen. Allen gemeinsam ist der entzündliche Rückenschmerz. Der Verlauf ist sehr variabel. Bei den meisten Patienten überwiegt eine prädominant axiale Manifestation, d.h. Schmerzen und Bewegungseinschränkung des Achsenskelettes stehen im Vordergrund. Es gibt aber auch Patienten ohne ausgeprägte axiale Symptomatik, die unter einer prädominant peripheren Manifestation wie einer Arthritis, Enthesitis und/oder Daktylitis leiden. SpA können mit Psoriasis, chronisch entzündlichen Darmerkrankungen oder anteriorer Uveitis (Iritis oder Iridozyklitis) assoziiert sein. Die zwei wichtigsten Komorbiditäten sind kardiovaskulären Erkrankungen und eine Verminderung der Knochendichte (Osteoporose und Osteopenie).
Leitsymptom aller Formen ist der chronisch entzündliche Rückenschmerz.
Typisch sind:
- länger als 12 Wochen bestehende Rückenschmerzen
- Krankheitsbeginn ≤ 45 Jahren
- schleichender Beginn
- nächtliche Schmerzen mit Erwachen in der 2. Nachthälfte
- Besserung bei Bewegung und im Laufe des Tages, keine Besserung in Ruhe
- Morgensteife > 30 min
- z.T. ausstrahlender Schmerz (vor allem dorsaler Oberschenkel bis zum Knie)
- nach NSAR-Gabe deutliche Besserung innerhalb von 48 h (vor allem bei maximaler Dosis, Verschlechterung nach Absetzen der NSAR)
Weitere Symptome:
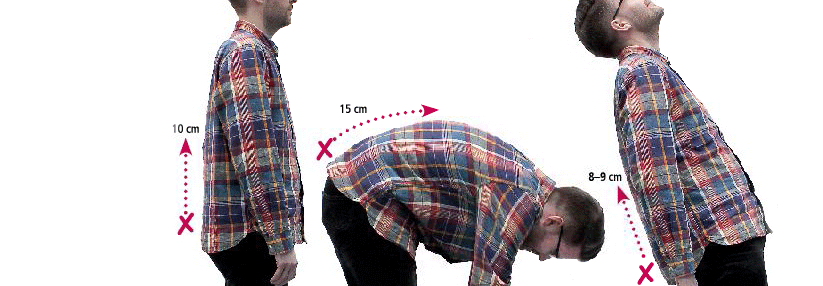
Zunehmende Steifheit der Wirbelsäule durch strukturelle Schädigung oder entzündliche Aktivität → dadurch veränderte Körperhaltung und Statik (Vertikalstellung des Beckens, Ausgleich der Lendenlordose, Lateraldrehen der Schulterblätter, Überdehnung der Bauchmuskulatur mit dominierender Bauchatmung, Atrophie und Überdehnung der Lumbalmuskulatur, Hypotonie der Gesäß- und Nackenmuskulatur und Mangel an Mitbewegungen der Wirbelsäule beim Gehen)
Beteiligung peripherer Gelenke
- ca. 30 % der Patienten mit axialer SPA leiden zusätzlich an Arthritis oder Daktylitis
- meist asymmetrische Oligoarthritis (bevorzugt untere Extremität)
- weniger häufig destruierender Verlauf als bei rheumatoider Arthritis
- Befall der Hüftgelenke prognostisch ungünstig
Enthesitis (Entzündung der Sehnenansätze)
- meist untere Extremität
- Druckschmerzhaftigkeit
- vor allem bei hoher Krankheitsaktivität
Verminderung der Knochendichte
- → erhöhtes Frakturrisiko
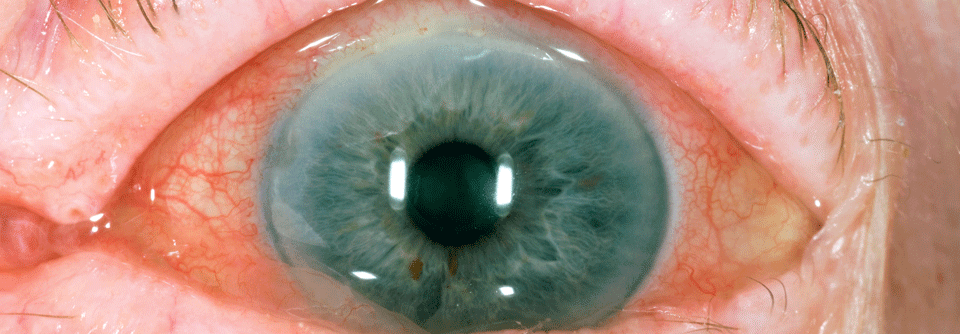
Uveitis anterior
- Iritis, Iridozyklitis
- Symptome: schmerzhaftes rotes Auge, Photophobie, verschwommenes Sehen, überschießende Tränenproduktion
Verstärkte Müdigkeit (Fatigue)
- vor allem bei AS
Überprüfung der Wirbelsäulenbeweglichkeit
- Anteversion und Lateralflexion der Lendenwirbelsäule (modifizierte Untersuchung nach Schober)
- zervikale Rotation
- Kyphosierung
- Thoraxexkursion
Periphere Manifestationen
- Anzahl der geschwollen und druckschmerzhaften Gelenke
- Erfassen des Bewegungsausmaßes (Neutral-Null-Methode)
- Palpation der Sehnenansätze
- augenärztlicher Befund
- evtl. Psoriasis-ähnliche Hautläsionen
Speziell für Patienten mit AS wurden verschiedene kombinierte Scores zur Erfassung der Krankheitsaktivität (Bath ankylosing spondylitis disease activity index - BASDAI) und der Funktionseinschränkung (Bath Ankylosing Spondylitis Functioning Index - BASFI) entwickelt.
Labordiagnostik
- Entzündungsparameter BSG und CRP ↑ (je nach Krankheitsaktivität, nromale Werte schließen aktive Erkrankung nicht aus)
- HLA-B27 (positiv bei 90% der AS-Patienten)
- Urinstatus und –sediment (bei AS Ausschluss IgA-Nephritis)
Bildgebung
MRT
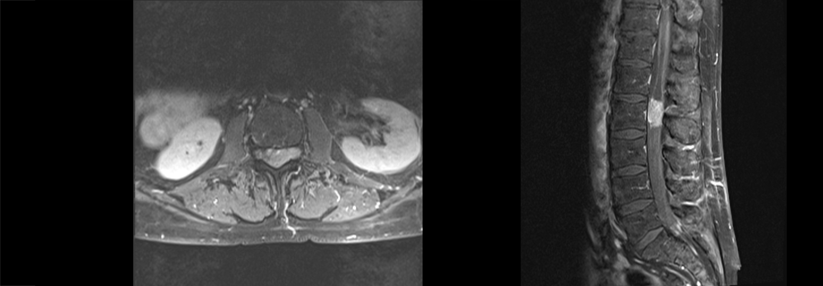
- Goldstandard zum frühen Nachweis entzündlicher Veränderungen (fettunterdrückte T2-Wichtung)
- Sakroiliakalgelenke und Wirbelsäule
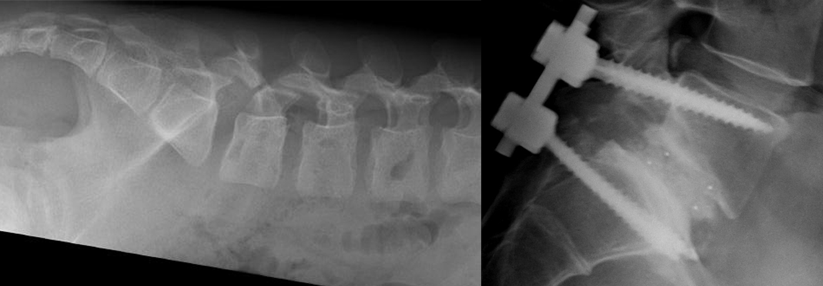
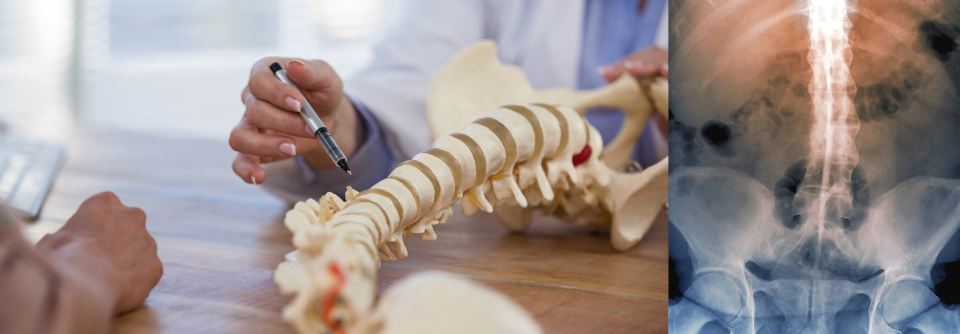
Röntgenuntersuchung
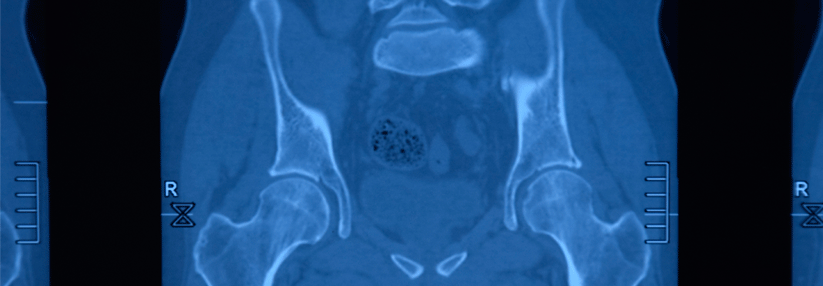
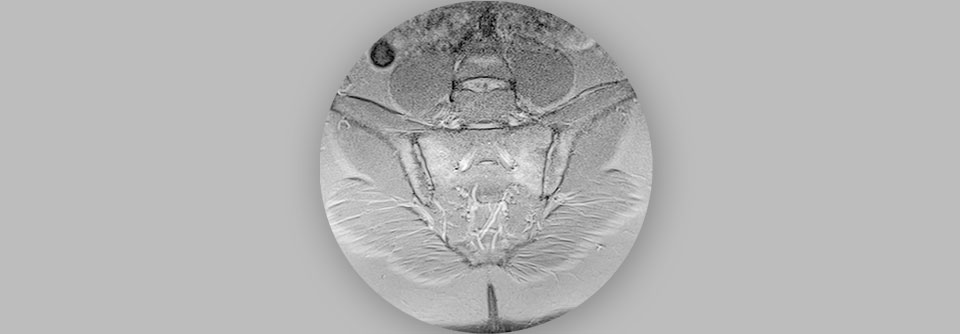
- Sakroiliakalgelenke (Nachweis der Sakroiliitis und knöcherner Veränderungen)
- Wirbelsäule (LWS, BWS, HWS) → Nachweis struktureller Veränderungen (z.B. Erosionen, subchondrale Sklerosierung
- Nachweis von Knochenneubildungen (Syndesmophyten)
- knöcherne Ankylosierung der Intervertebralgelenke
- Verkalkungen des Wirbelkörperbandapparates (im Endstadium der AS Bambusrohrform)
- Enthesiopathien mit ossifizierender Periostitis (z.B. Fersensporn)
Sonographie
- Nachweis periphere Arthritis und Enthesitis
Wichtige Differenzialdiagnosen sind:
- Osteoporose
- Diskusprolaps,
- Tuberkulose und bakterielle Spondylitis und Spondylodiscitis
- Tumorös bedingte Wirbelsäulenbeschwerden
- Morbus Whipple
- andere Erkrankungen des rheumatoiden Formenkreises
Bei Sakroiliitis:
- septische Sakroiliitis
- (Insuffizienz)-Frakturen
- Knochentumoren
- degenerative Veränderungen
- benigne Osteosklerose
Es sollte immer ein multimodales Behandlungskonzept mit pharmakologischen und nicht-pharmakologischen Maßnahmen umgesetzt werden.
Ziele der Therapie sind:
- Schmerzreduktion
- Erhalt der körperlichen Funktionsfähigkeit
- Reduktion der Steifigkeit
- Verhinderung struktureller Läsionen
- Erhalt der Arbeits- und Erwerbsfähigkeit
Grundlage der Therapie ist eine konsequente Physiotherapie mit Anleitung zu selbstständigen Übungen sowie eine Patientenschulung.
Medikamentöse Therapie
NSAR (einschließlich Coxibe):
- Mittel der Wahl bei symptomatischer axialer SpA
- bei Bedarf oder kontinuierlich
- als Dauertherapie möglicherweise krankheitsmodifizierender Effekt
- Kontrolle des Therapieerfolges nach 2–4 Wochen in maximaler Dosierung
TNF-Blocker
- indiziert, wenn unter NSAR keine ausreichende Unterdrückung der entzündlichen Aktivität der SpA erfolgt ist (Therapieversuch über 4 Wochen mit mindestens 2 NSAR)
- bei Patienten mit überwiegend axialer Manifestation muss vorher kein Therapieversuch mit Basistherapeutika erfolgt sein
- Patienten mit peripherer Arthritis sollten vorher mindestens einen Behandlungsversuch mit lokalen Steroidinjektionen und einen Versuch mit Basistherapeutika (i.d.R. Sulfasalazin) durchlaufen haben.
- bei Patienten mit symptomatischer Enthesitis, die nicht auf eine angemessene Lokaltherapie angesprochen haben
- nach 12 Wochen Therapieüberprüfung, Fortführung bei mindestens 50%iger Verbesserung des BASDAI
Andere Biologika
- Secukinumab als mögliche Alternative zu TNF-Blockern
Basistherapeutika
- Bei Patienten mit axialer SpA und peripherer Arthritis sollte eine Basistherapie mit Sulfasalazin (alternativ Methotrexat) durchgeführt werden.
- Andere DMARDs sind bei AS nicht indiziert.
Glukokortikoide
- Eine systemische Langzeitgabe von Glukokortikoiden wird bei Patienten mit Achsenbeteiligung nicht empfohlen.
- Bei therapierefraktären Sakroiliitisschmerzen, peripherer Arthritis oder Enthesitis evtl. lokale Steroidinjektionen
Nicht-medikamentöse Therapiemaßnahmen:
Physiotherapie
- Bewegungstherapie im Trockenen und im Wasser
- Manuelle Therapie zur Verbesserung der Wirbelsäulenbeweglichkeit und der Körperhaltung
- evtl. milde Hyperthermie
Ergotherapie
- zur Funktionsverbesserung und Anleitung zum gelenkschonendem Verhalten
Rehabilitative Therapie
Bei AS-Patienten sollte alle 2 Jahre geprüft werden, ob ein Bedarf an Rehabilitationsmaßnahme besteht. Bei funktionellen Einschränkungen sollten Rehabilitationsmaßnahmen beantragt werden, die sich positiv auf Schmerzen, Beweglichkeit und Funktionalität auswirken.
Operative Therapie
Patienten mit AS und klinisch symptomatischer Destruktion der Hüftgelenke sollte – unabhängig vom Alter – eine Totalendoprothese des Hüftgelenks angeboten werden.
Bei Patienten mit ausgeprägter Wirbelsäulenkyphose und Verlust der horizontalen Sicht kann eine Wirbelsäulen-Aufrichtungsoperation angezeigt sein.
Eine wirksame Prävention ist ncht bekannt.
1. Herold - Innere Medizin 2017
S3-Leitlinie
„Axiale Spondyloarthritis inklusive Morbus Bechterew und Frühformen“
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
08.11.2025 | 10:00 - 17:00
|
4. Fachsymposium: Cannabinoide in der Medizin Details Präsenz-Teilnahme Online-Teilnahme |
Düsseldorf |
CME Punkte werden beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.