Closed-Loop-System für Typ-1-Diabetiker könnte gefürchtete Langzeitkomplikationen verhindern
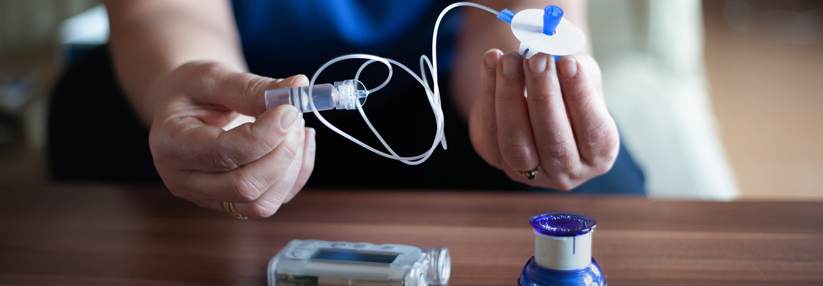
 Beim Closed-Loop-System wird die von der Pumpe abgegebene Insulindosis automatisch angepasst.
© iStock/Click_and_Photo
Beim Closed-Loop-System wird die von der Pumpe abgegebene Insulindosis automatisch angepasst.
© iStock/Click_and_Photo
Dr. Sue A. Brown vom Center for Diabetes Technology der University of Virginia in Charlottesville und ihre Kollegen haben insgesamt 168 Typ-1-Diabetiker ab dem 14. Lebensjahr in eine randomisierte Studie aufgenommen. Die Forscher wiesen die Teilnehmer nach dem Zufallsprinzip (im Verhältnis 2:1) einer von zwei Gruppen zu:
- In Gruppe 1 (n = 112) erhielten die Patienten Insulin über ein sogenanntes Closed-Loop-Pumpensystem. Dabei steuert ein Algorithmus die Insulindosis, die die Pumpe abgibt, anhand der jeweils aktuellen Blutzuckerkonzentration, gemessen über einen subkutan implantierten Sensor. Neben der kontinuierlichen Infusion sind auch Insulinboli möglich, etwa in Zusammenhang mit den Mahlzeiten. Außerdem ist die nächtliche Hormonabgabe intensiviert, um morgendliche Blutglukosespitzen zu vermeiden. Und schließlich enthält das System ein automatisiertes Sicherheitsmodul, das Hypoglykämien verhindern soll.
- In Gruppe 2 (n = 56) bekamen die Kranken Insulin über eine herkömmliche Pumpe mit kontinuierlicher Blutglukosemessung, die allerdings nicht die Infusionsrate beeinflusste; zusätzliche Insulingaben mussten bei erhöhtem Bedarf manuell erfolgen.
„Ergebnisse sind nicht nur Laborkosmetik“
Die Analyse nach sechs Monaten ergab, dass die Blutglukosewerte bei den Teilnehmern der Gruppe 1 wesentlich länger im Zielbereich gelegen hatten, in diesem Fall 70–180 mg/dl: Bei ihnen waren es 71 % der Zeit (Ausgangswert 61 %), in Gruppe 2 blieb dieser Anteil unverändert (59 % zu Studienbeginn und Studienende). Umgerechnet lagen die Werte mehr als zweieinhalb Stunden länger im grünen Bereich. Der größte Unterschied fand sich am frühen Morgen.
Auch andere Messwerte, wie der Zeitraum mit Hyper- bzw. Hypoglykämien oder die HbA1c-Konzentration, fielen zugunsten des geschlossenen Systems aus. Und dieser Vorteil war unabhängig vom Alter, Geschlecht, BMI, früherer Diabetestherapie und früherer Stoffwechseleinstellung. Schwere Hypoglykämien traten nicht auf, Hyperglykämien/Ketonkörpernachweis (ohne diabetische Ketoazidosen) waren numerisch häufiger in Gruppe 1 (12 vs. 2 Patienten).
Und diese Ergebnisse sind nicht nur Laborkosmetik, meint Dr. Daniela Bruttomesso, Internistin an der Universität Padua: Sie bieten die Chance, gefürchtete Komplikationen wie diabetische Retinopathien oder Nephropathien langfristig zu vermindern. Auch Dr. Carole Levy, eine der Studienleiterinnen, zeigt sich in einer Pressemitteilung des Mount Sinai Hospital in New York erfreut: Das neue System nähere sich immer mehr einem echten Pankreas an und könne damit den Alltag der Betroffenen erheblich erleichtern.
1. Brown SA et al. N Engl J Med 2019; 381: 1707-1717; DOI: 10.1056/NEJMoa1907863
2. Bruttomesso D. A.a.O.: 1774-1775; DOI: 10.1056/NEJMe1912822
3. Pressemitteilung des Mount Sinai Hospital