COPD-Patienten sind durch Herzinfarkte besonders gefährdet
 COPD plus KHK sind eine schlechte Kombination.
© iStock/magicmine
COPD plus KHK sind eine schlechte Kombination.
© iStock/magicmine
COPD und koronare Herzkrankheit (KHK) weisen nicht nur gemeinsame Risikofaktoren wie Rauchen oder höheres Alter auf, es kommt auch zu spezifischen Interaktionen. Laurien Goedemans und Kollegen von der Abteilung für Kardiologie am Leiden University Medical Center sind den Assoziationen nachgegangen.
Laut Literatur liegt die Prävalenz der COPD bei Patienten mit akutem Myokardinfarkt (AMI) zwischen 7 und 28 %. Standardisierte Lungenfunktionstests bei KHK-Patienten haben sogar eine COPD-Prävalenz von 30 % ergeben. Andersherum erleiden COPD-Patienten mit einer um 40 % höheren Wahrscheinlichkeit einen akuten Infarkt, bei schwerer COPD ist das Risiko sogar verdreifacht.
Während akuter COPD-Exazerbationen könnten die Patienten aufgrund der verstärkten systemischen Inflammation besonders durch einen Herzinfarkt gefährdet sein. Relativ häufig werden bei den Betroffenen erhöhte Troponin-T-Spiegel als Zeichen einer Myokardschädigung nachgewiesen, ohne dass ein AMI vorliegt. Es scheint aber so zu sein, dass auch nach einer akuten Exazerbation mit zu hohen Troponin-Werten die Wahrscheinlichkeit für einen AMI oder kardiovaskuären Tod für längere Zeit deutlich gesteigert bleibt.
Entzündung und Hypoxämie
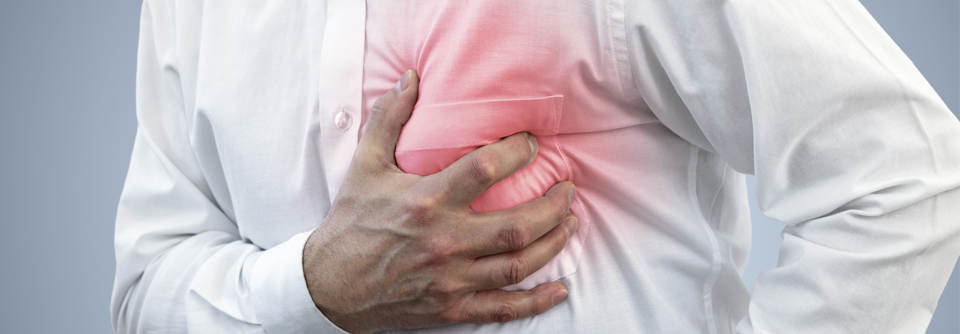
Untypische COPD-Symptome verzögern Infarktdiagnostik
Erleiden COPD-Patienten einen Herzinfarkt, ist ihre Prognose sowohl kurz- als auch langfristig signifikant schlechter als die von Patienten ohne die Lungenerkrankung. In Studien unterschieden sich die Mortalitätsraten zum Teil deutlich, vor allem in den ersten sechs Monaten nach dem Ereignis. COPD-Patienten sind generell stärker gefährdet als Lungengesunde, eine Herzinsuffizienz zu erleiden. Aber auch nach einem akuten Infarkt gilt eine gleichzeitig bestehende COPD als unabhängiger Prädiktor für spätere Krankenhausaufenthalte wegen Herzinsuffizienz. Kardiale Arrhythmien treten bei COPD-Patienten ebenfalls gehäuft auf. Nach einem Herzinfarkt ist die Gefahr für ventrikuläre Arrhythmien und plötzlichen Herztod besonders hoch. Ein möglicher Grund für das schlechtere Outcome nach dem Infarkt: COPD-Patienten präsentieren sich oft mit untypischen Brustschmerzen und Dyspnoe, was zur verzögerten AMI-Diagnose führen kann. Studien bestätigen, dass sich u.a. dadurch die Reperfusionsmaßnahmen signifikant verzögern. Auch bei der Pharmakotherapie des akuten Myokardinfarkts gibt es Unterschiede. Obwohl es heute als belegt gilt, dass Betablocker auch bei COPD sicher sind und die Mortalität nach Herzinfarkt reduzieren, scheuen viele Ärzte aus Angst vor Bronchokonstriktion und Verschlechterung der Lungenfunktion vor der Gabe dieser Substanzen zurück. Noch relativ wenige Daten gibt es zum prognostischen Stellenwert der Bildgebung bei COPD und AMI. Neue Parameter zur Risikostratifizierung könnten die nicht-invasive Messung der linksventrikulären Verformung mittels Speckle-Tracking-Echokardiographie, das Erfassen der Vorhofmechanik und das T1-Mapping im kardialen MRT sein.Quelle: Goedemans L et al. Eur Respir Rev 2020; 29: 190139; DOI: 10.1183/16000617.0139-2019