Interstitielle Auffälligkeiten erhöhen das Risiko für ILD unter Immuntherapie
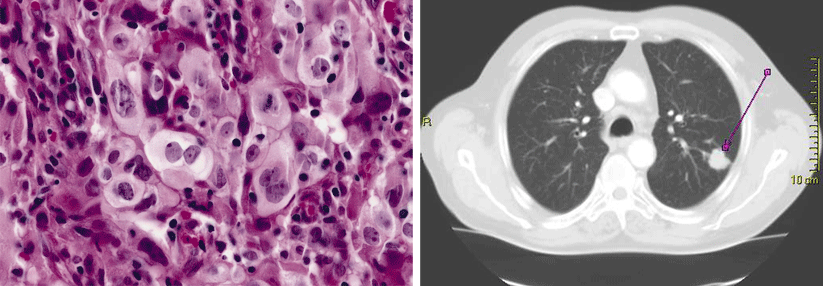
 Die ILD geht mit einer Entzündung bzw. Vermehrung von Bindegewebsfasern im Bereich des Lungengerüstes einher und kann in einer Fibrose münden.
© Science Photo Library/Fung, K.H.
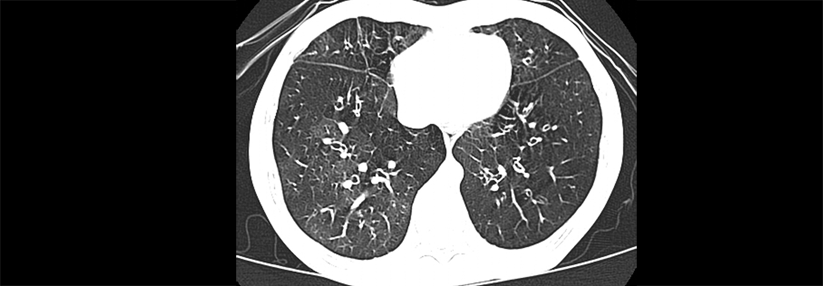
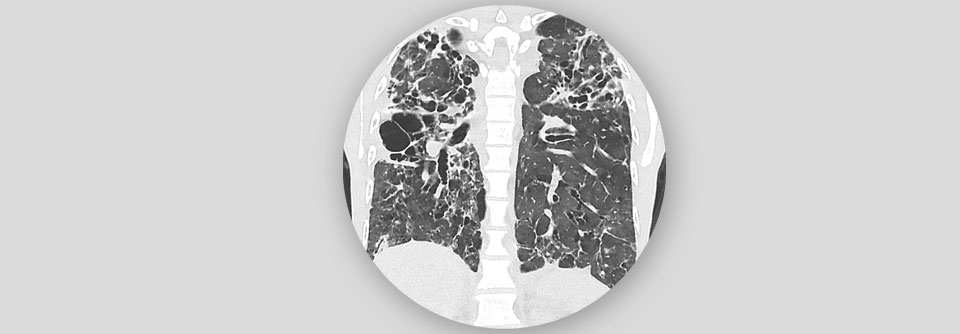
Die ILD geht mit einer Entzündung bzw. Vermehrung von Bindegewebsfasern im Bereich des Lungengerüstes einher und kann in einer Fibrose münden.
© Science Photo Library/Fung, K.H.
Checkpoint-Inhibitoren können interstitielle Lungenerkrankungen (ILD) induzieren. Diese sind bekanntermaßen lebensbedrohlich. Studien zufolge weisen Patienten mit nicht-kleinzelligem Bronchialkarzinom (NSCLC) ein erhöhtes Risiko für eine manifeste ILD auf, wenn sie bereits zuvor interstitielle Auffälligkeiten in der Lunge haben. Japanische Wissenschaftler untersuchten inwiefern diese vorhandenen Vorstufen die Gefahr einer ILD in Menschen mit anderen Krebsarten erhöhen.
Dr. Kiyofumi Shimoji und Kollegen vom Hiroshima University Hospital schlossen retrospektiv 199 Personen mit Kopf-Hals-Tumoren, Melanomen, Mundhöhlenkrebs sowie urologischen und gastrointestinalen Karzinomen ein. Die Teilnehmer, zu zwei Dritteln Männer, hatten zwischen Dezember 2015 und Mai 2019 PD1-Hemmer erhalten. Knapp die Hälfte rauchte bzw. hatte damit aufgehört. Die Forscher analysierten die CT-Befunde hinsichtlich interstitiellen Lungenauffälligkeiten, u.a. Retikulierung und Milchglastrübungen, die bereits vor der Behandlung bestanden hatten. Weiterhin erfassten sie, welche Patienten eine ILD entwickelten.
Meisten ILD erreichten nur einen Schweregrad 1
18,5 % der Erkrankten litten unter interstitiellen Auffälligkeiten. Diese Patienten waren signifikant älter als solche ohne die Veränderungen. Insgesamt wiesen 19 Menschen (9,5 %) eine durch Checkpoint-Inhibition induzierte ILD auf. Median entwickelte sie sich nach 91 Tagen. Mit 78,9 % waren die meisten ILD vom Schweregrad 1 (78,9 %). Drei Betroffene entwickelten eine Checkpoint-Inhibition induzierte ILD vom Schweregrad 2 bis 4. Sie wurden mit Steroiden behandelt. Ein weiterer Teilnehmer starb.
Insgesamt war der Anteil von Patienten mit ICI unter den ILD-Erkrankten signifikant höher als unter solchen ohne (52,6 % vs. 15 %; p < 0,001). Darunter stachen besonders Milchglastrübungen und Retikulierung ins Auge: Sie traten bei Betroffenen häufiger auf, mit 36,8 % vs. 10 % und 26,3 % vs. 8,3 % (p < 0,001 bzw. p = 0,01).
Lungenauffälligkeiten als unabhängiger Risikofaktor
Hinsichtlich Emphysemen, metastatischen Lungentumoren und Pneumonitis durch Bestrahlung gab es keine Unterschiede. Die statistische Auswertung bestätigte, dass sowohl die vor der PD1-Therapie bestehenden Gesamt-ICI (Odds Ratio [OR] 6,29; p < 0,001) als auch Milchglastrübungen (OR 5,24; p = 0,01) und Retikulierung (OR 3,92; p = 0,02) signifikante Risikofaktoren für eine ICI-ILD waren. In der Multivariatanalyse stellten sich interstitielle Auffälligkeiten (OR 6,42; p = 0,01) und Milchglastrübungen (OR 4,05; p = 0,01) als unabhängige Marker heraus.
Zum ersten Mal wurden den Autoren zufolge ICI als Risikofaktoren für induzierte ILD in Krebsentitäten, die nicht die Lunge betreffen, identifiziert. Daher sollten Onkologen auf solche Organschäden achten, und zwar unabhängig von Tumorart und Dauer der PD1-Inhibition.
Quelle: Shimoji K et al. JAMA Network Open. 2020; 3: e2022906; DOI: 10.1001/jamanetworkopen.2020.22906