Rheumabedingte Instabilitäten der Halswirbelsäule stoppen
 Im schlimmsten Fall endet die Luxation des Atlantoaxialgelenks tödlich.
© fotolia/staras
Im schlimmsten Fall endet die Luxation des Atlantoaxialgelenks tödlich.
© fotolia/staras
Insgesamt haben die Biologika dazu beigetragen, dass die Prävalenz des zervikalen Befalls bei Patienten mit rheumatoider Arthritis (RA) von früher bis zu 80 % auf ca. 20 % gesunken ist. Allerdings gibt es kaum noch isolierte atlantoaxiale Instabilitäten, sondern viel mehr komplexe Schäden, schreibt Privatdozent Dr. Ralph Kothe von der Spinalen Chirurgie der Schön Klinik Hamburg-Eilbek. Als Risikofaktoren gelten die mutilierende Form der RA, ein geringer BMI und eine hohe Zahl an Gelenkoperationen.
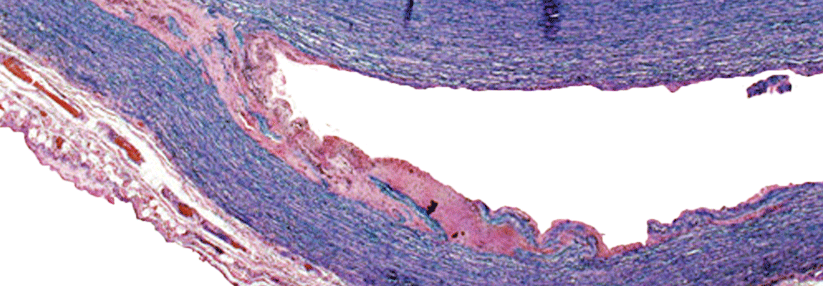
Das Atlantoaxialgelenk spielt weiterhin eine Schlüsselrolle. Die entzündliche Synovialisproliferation zerstört den Bandapparat, dadurch nimmt die Gleitbeweglichkeit zwischen den beiden ersten Halswirbeln zu. Die ligamentäre Insuffizienz begünstigt dann zusammen mit der Inflammation knöcherne Destruktionen. Das Resultat ist eine vertikale Translokation mit Absinken des Kopfes. An der mittleren und unteren Halswirbelsäule (HWS) führen die rheumatischen Veränderungen zu einer subaxialen Subluxation. In jedem Stadium kann es außerdem zu einer zervikalen Myelopathie kommen.
Nacken- und Kopfschmerzen deuten auf Knochenläsionen
Als klassisches Frühsymptom nennt Dr. Kothe die okzipitale Neuralgie mit radikulärer Ausstrahlung (C2). Der Schmerz lässt sich durch einen gezielten Impuls am zugehörigen Dornfortsatz provozieren. Knöcherne Läsionen machen sich durch Nacken- und Kopfschmerzen bemerkbar. Mit zunehmener Instabilität können auch Zeichen vaskulärer Störungen – z.B. Schwindel, Synkopen, Nystagmus – auftreten. Eine Rückenmarksbeteiligung äußert sich meist durch eine Schwäche an den Extremitäten sowie Gangunsicherheiten und Dysästhesien der Hände.
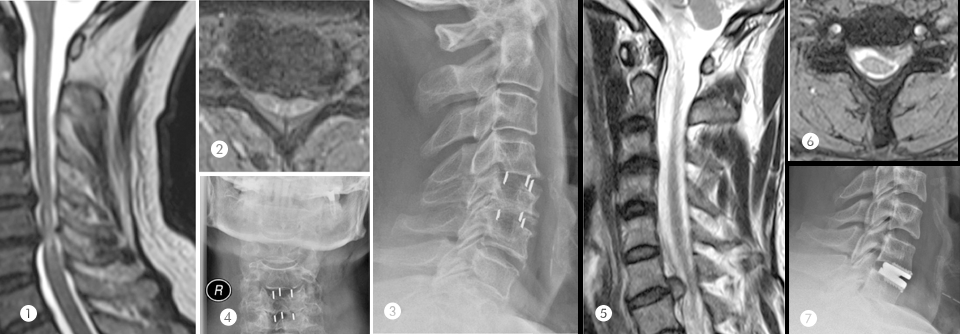
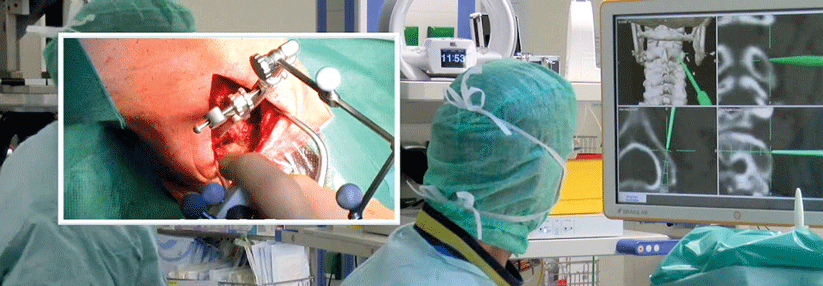
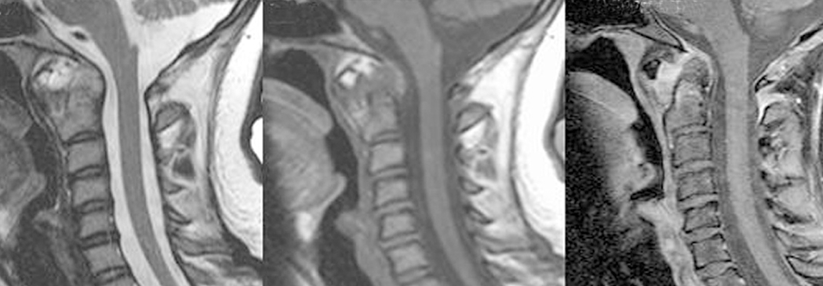
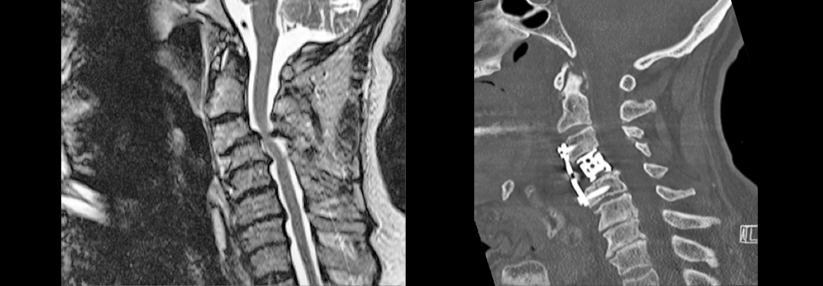
Die bildgebende Diagnostik sollte mit einer seitlichen Funktionsaufnahme in Inklination starten. Beträgt die atlantodentale Distanz mehr als 5 mm, muss man von einer Zerstörung der Bänder ausgehen. Diese erfordert eine a.p.-Aufnahme sowie je eine laterale Aufnahme in Reklination und Neutralposition. Bei fraglicher OP-Indikation schließt sich eine MRT an. Um das Ausmaß knöcherner Destruktionen zu beurteilen, eignet sich eine CT am besten. Myelonschäden lassen sich am ehesten über evozierte Potenzialmessungen aufdecken.
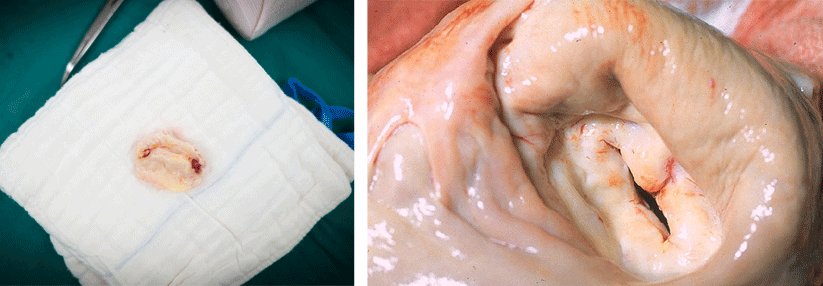
Eine konservative Behandlung bessert nur die klinischen Symptome, hält den Krankheitsprogress aber nicht auf. Sie umfasst Physiotherapie, temporäre Ruhigstellung mit einer weichen Orthese, die Gabe von Analgetika bzw. lokale Steroidinjektionen. Wichtig ist außerdem eine optimierte Behandlung der RA. Stoppen lässt sich das Ganze durch eine Operation. Mit den heute zur Verfügung stehenden Techniken können die Patienten auch bei aufwendigen Rekonstruktionen ohne externe Ruhigstellung früh wieder mobilisiert werden. Der Autor empfiehlt Röntgenkontrollen bei Entlassung, nach drei sowie nach zwölf Monaten und dann jährlich.
Peri- und postoperative Komplikationen sind keine Seltenheit (s. Tabelle), gefürchtet werden vor allem Infektionen. Die Durchführung der Eingriffe unter Immunsuppression erhöht natürlich dieses Risiko.
| OP-Komplikationen an der rheumatisch veränderten HWS | ||
|---|---|---|
| intra-/perioperativ | Häufigkeit | präventive Maßnahmen |
| Wundheilungsstörung | häufig | Biologika präoperativ absetzen |
| Frühinfektion | selten | Biologika präoperativ absetzen |
| Verletzung der Dura | sehr selten | Dekompression mit OP-Mikroskop |
| Verletzung der A. vertebralis | sehr selten | OP-Planung, Navigation |
| spät | - | - |
| Implantatversagen | häufig | moderne Implantate verwenden |
| Pseudarthrose | häufig | sorgfältige okzipitozervikale Fusion |
| Anschlussinstabilität | selten | zu kurze Fusionen vermeiden, die sagittale Balance berücksichtigen |
| Spätinfektion | sehr selten | keine |
Andererseits triggert das Absetzen der antirheumatischen Therapie evtl. einen Krankheitsschub und behindert so den Heilungsprozess. Dr. Kothe rät dazu, bei Operationen mit kleinem Zugang die immunsuppressive Behandlung fortzusetzen, während dorsale und vor allem langstreckige Eingriffe eine Unterbrechung verlangen. Kommt es dann zu einem Aufflackern der Entzündung, empfiehlt sich der temporäre Einsatz von Prednisolon bzw. die Erhöhung einer bestehenden Dosis.
Quelle: Kothe R. Der Orthopäde 2018; 47: 489-495