Ulkusdiagnostik: Auch arthrogenes Stauungssyndrom und Adipositas berücksichtigen
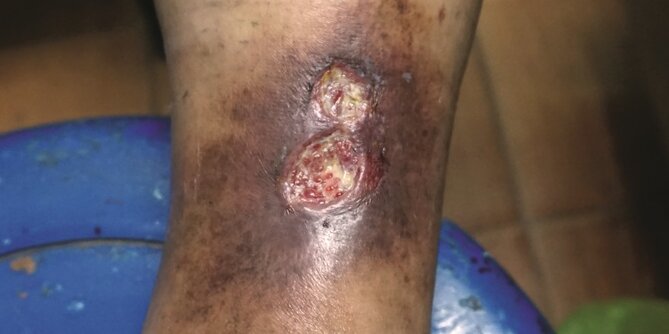
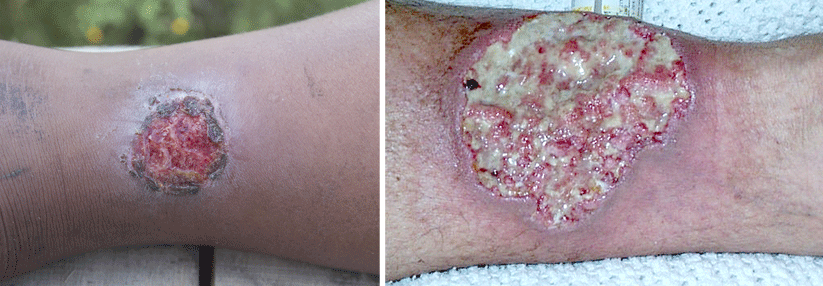
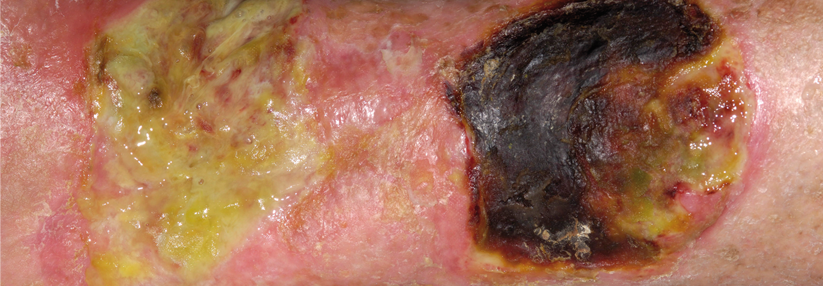
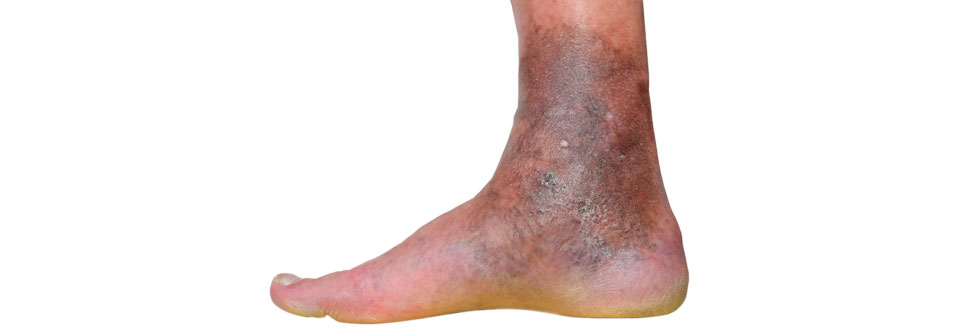
 Der häufigste Grund für einen Ulcus cruris (Bild) ist die chronisch-venöse Insuffizienz.
© wikimedia/dr M.Dimić; wikimedia/Intermedichbo
Der häufigste Grund für einen Ulcus cruris (Bild) ist die chronisch-venöse Insuffizienz.
© wikimedia/dr M.Dimić; wikimedia/Intermedichbo
Vaskuläre Leiden verursachen rund 70–90 % der Ulcera crurum. Als Hauptschuldiger gilt die chronisch-venöse Insuffizienz (CVI), die sich in drei Formen manifestieren kann:
- Bei der klassischen Varikose kommt es zu einem Reflux der oberflächlichen Venen.
- Beim postthrombotischen Syndrom besteht ein Reflux oder eine Obstruktion tiefer Leitvenen.
- Schließlich kann auch eine venöse Malformation eine CVI auslösen.
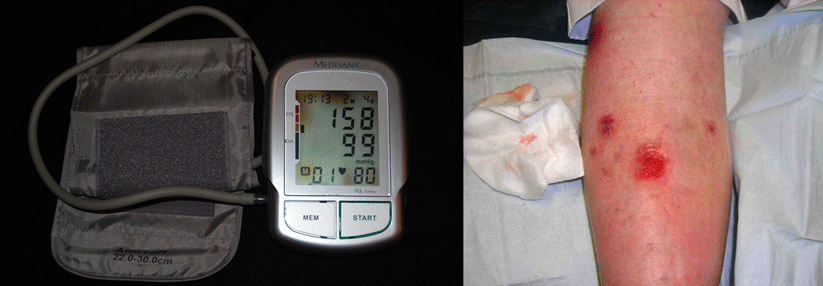
Außerdem empfiehlt sich eine Kontrolle von Körpergewicht und Gelenkmobilität, schreiben Dermatologen um Dr. Janine Knupfer von der Ruhr-Universität Bochum. Denn auch ein arthrogenes Stauungssyndrom oder die Adipositas kommen als Ursache infrage.
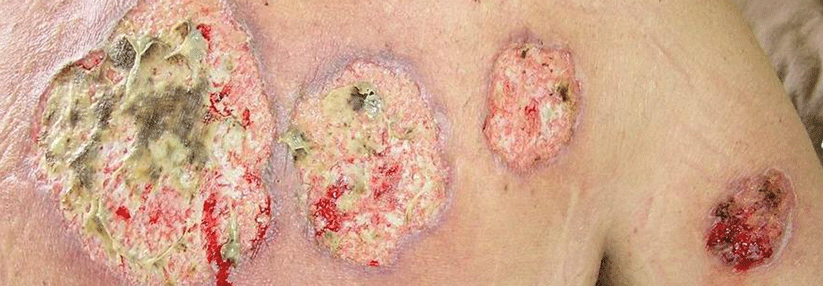
Sämtliche Varianten führen zu einer venösen Hypertonie. Abhängig von Krankheitsdauer und transmuralem Druck werden die Hautkapillaren und das umgebende Binde-, Fett- und Muskelgewebe geschädigt, als erstes Hautzeichen findet sich meist eine Corona phlebectatica mit dem typischen retikulären Netz in der Knöchelregion. Hämosiderin-Ablagerungen infolge der venösen Stase führen zu einer Purpura jaune d’ocre, gefolgt von Atrophie blanche und Dermatoliposklerose. Daneben kann es häufig zu Stauungsdermatitiden kommen.
Diagnostik mit Duplex statt Doppler
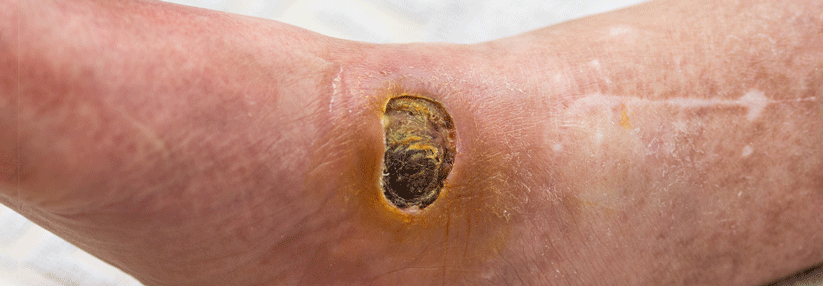
Die Maximalvariante der trophischen Störungen ist das Ulcus cruris. Dessen klinisches Bild reicht von kleinen Defekten bis zu Gamaschenulzera, die den gesamten Unterschenkel umspannen. Bei einem Befall der V. saphena magna bildet es sich meist am medialen Unterschenkel. Ist hingegen die V. saphena parva betroffen, findet sich das Ulkus an Wade oder Lateralseite. Liegt eine insuffiziente Perforansvene vor, sprechen Experten vom sog. „Blowout-Ulkus“.
Zum Screening können Kollegen die venöse Wiederauffüllungszeit mithilfe der digitalen Photoplethysmographie bestimmen. Misst diese pathologische Werte < 25 s, raten die Autoren, zusätzlich ein Tourniquet anzulegen, das auch in der Notfallmedizin zum Abbinden verwendet wird. Damit lassen sich die Therapiechancen einschätzen (s. Kasten). Als diagnostischer Goldstandard gilt die farbkodierte Duplexsonographie. Im Gegensatz zum Doppler kann man so den Reflux detektieren, nebenher Veränderungen an Venenwand und -klappen nachweisen sowie Obstruktionen und Okklusionen lokalisieren.
Abbinden verrät den Therapieerfolg
- besserbare Venenerkrankung: venöse Auffüllungszeit unter Tourniquet dauert länger als ohne, Ursache liegt wahrscheinlich in den oberflächlichen Venen
- wenig Aussicht auf Erfolg: Werte bleiben unverändert, vermutlich sind tiefe Venen betroffen
Insuffiziente Venen verkleben oder mit Hitze veröden
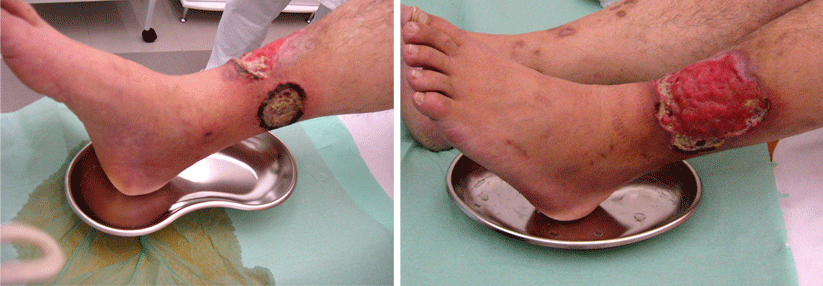
In der Therapie der chronisch-venösen Insuffizienz kommt es zuerst darauf an, die Ursache zu beheben. Chirurgisch können Kollegen bspw. auf das Venen-Stripping zurückgreifen. Zu den endoluminalen Techniken zählen neben Radiowellen- und Laserablation die Applikation von Venenkleber oder die Sklerosierung. Letzteres bietet vor allem für inoperable Patienten eine gute Alternative, betonen die Autoren. Kompression und eine adäquate Wundversorgung stellen die Basis der Behandlung.Quelle Text: Knupfer J, Stücker M, Reich-Schupke S. „Differenzialdiagnosen von Ulzerationen an Bein und Fuß“, Akt Dermatol 2018; 44: 164-179, DOI 10.1055/a-0588-9036 © Georg Thieme Verlag, Stuttgart