Diabetisches Fußsyndrom: Erste Anzeichen erkennen und weitere Untersuchungen einleiten
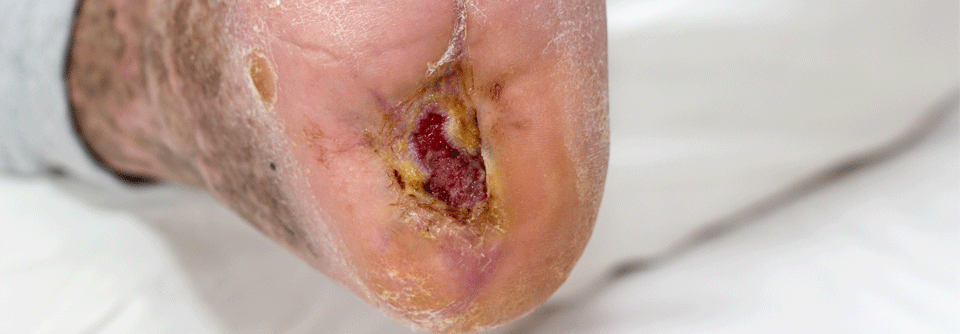
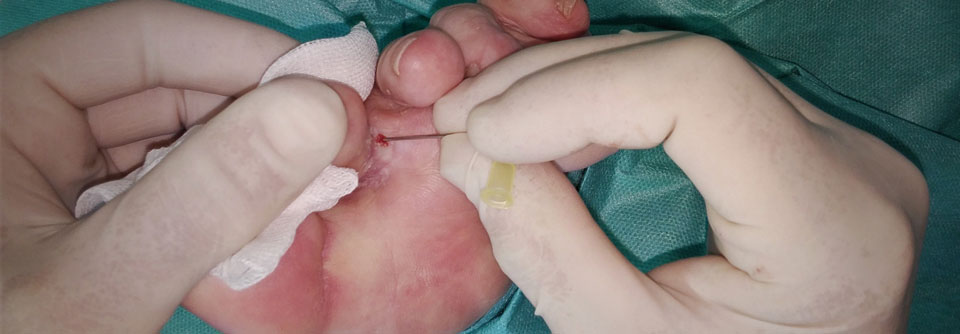
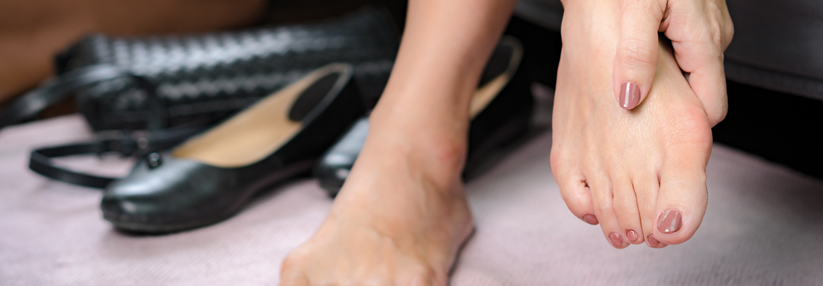
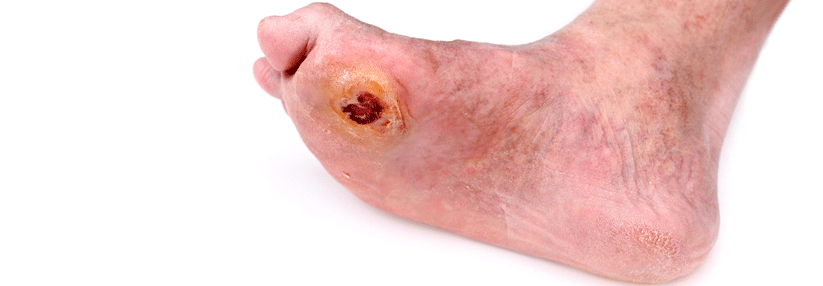 Liegt bereits eine Wunde vor, sollten Abstriche genommen werden, um eventuelle Erreger zu identifizieren.
© iStock/Cathy_Britcliffe
Liegt bereits eine Wunde vor, sollten Abstriche genommen werden, um eventuelle Erreger zu identifizieren.
© iStock/Cathy_Britcliffe
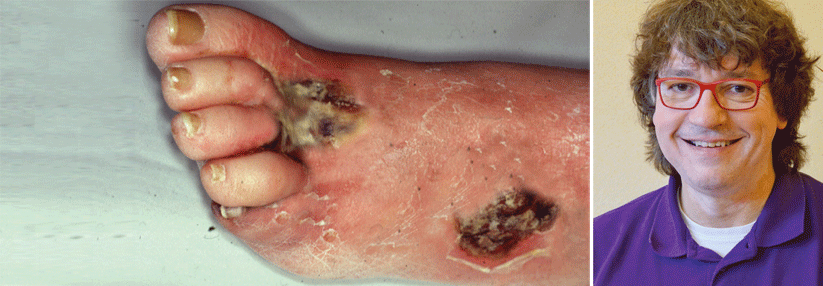
Über die gesamte Lebensdauer haben Diabetiker ein Risiko für das Fußsyndrom von 19–34 %, berichtete Dr. Axel Mechlin von der Klinik für Dermatologie am Klinikum Nürnberg. Zu den Risikofaktoren gehören falsches Schuhwerk, Neuropathien, Pilzerkrankungen, Deformitäten, eingeschränkte Mobiliät oder die PAVK.
Neurologen, Gefäß- und Unfallchirurgen einbeziehen
Auch psychosoziale Faktoren wie Depressionen oder Vernachlässigung spielen eine Rolle. Präventiv wirken – neben dem richtigen Schuhwerk – die Reduktion von Übergewicht, eine optimale Einstellung des Diabetes und viel Bewegung. Dennoch sollte man die Füße der Patienten immer im Auge behalten. Als erste Anzeichen für die Komplikation nannte Dr. Mechlin:
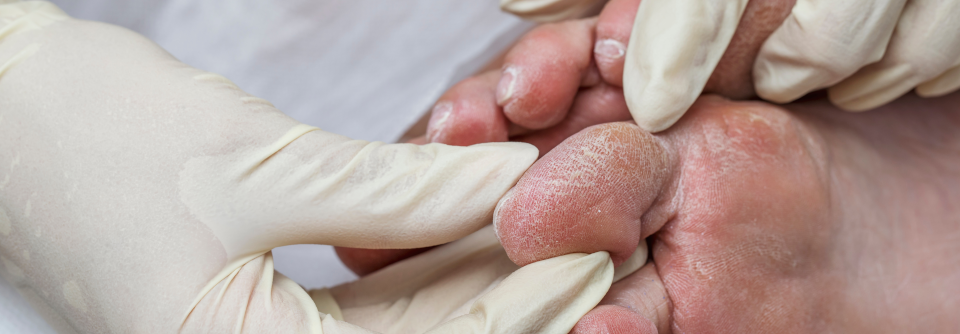
- Atrophie des subkutanen Fettgewebes
- Haarverlust am Fußrücken
- Verdickung der Nagelplatte
- Atrophie der Mm. interossei
- herabgesetzte Empfindlichkeit
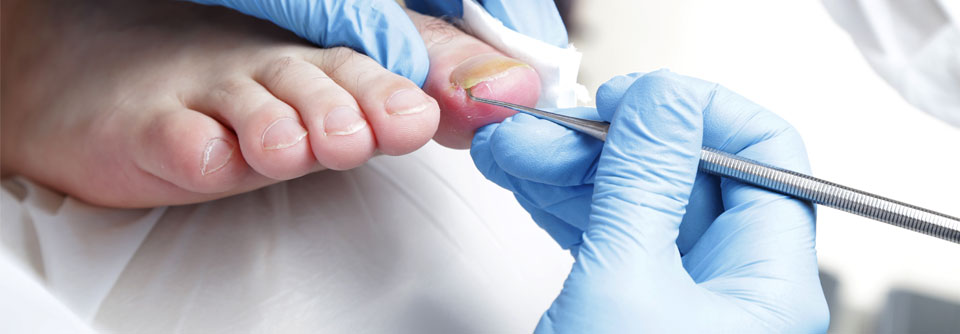
Bei solchen Hinweisen sollten weiterführende Untersuchungen erfolgen, z.B. Entzündungsparameter bestimmen und den Gefäßstatus erheben. Liegt bereits eine Wunde vor, kommen Abstriche dazu, um eventuelle Erreger zu identifizieren. Spätestens jetzt ist es auch an der Zeit, interdisziplinär weiter zu agieren. Sprich Neurologen, Gefäß- und Unfallchirurgen einzubeziehen. Gemeinsam kann es gelingen, die Gewebsschädigung einzudämmen, den Fuß zu erhalten und das Rezidivrisiko zu senken.
Aus chirurgischer Sicht wäre die frühzeitige Vorstellung der Patienten – vor ernsthaften Komplikationen – wünschenswert, erklärte Dr. Christian Rapke von der Klinik für Orthopädie und Unfallchirurgie am Klinikum Nürnberg. Doch leider hapert es oft an der interdisziplinären Zusammenarbeit.
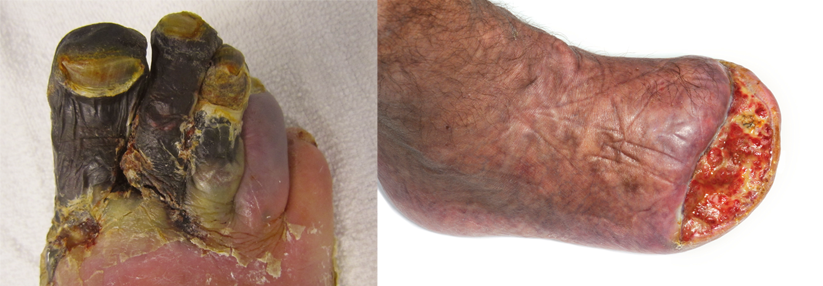
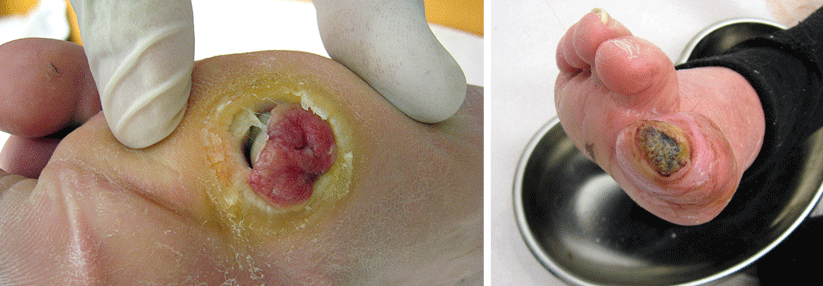
Aufgabe der operativ Tätigen sei es, Ulcera zu verhindern bzw. zu sanieren und natürlich im Ernstfall auch zu amputieren. „Das größte Ziel ist es aber, diese radikalen Eingriffe zu vermeiden“, betonte der Kollege. Besonders ans Herz legte er dem Auditorium das Charcot-Syndrom, das gerne mal vergessen wird. Dabei handelt es sich um eine Neuroosteoarthropathie des Diabetikers.
Anfangs ist per Röntgen und MRT nichts zu erkennen
Im Initialstadium haben die Patienten keine Beschwerden, Röntgen und MRT bleiben unauffällig. Wenn die Destruktion einsetzt, entwickeln die Betroffenen Fieber, die Entzündungsparameter steigen und es kommt zu Deformitäten, ggfs. mit Gelenkinstabilitäten. Radiologisch erkennt man jetzt De- und/oder Remineralisierungen, Osteolysen, Destruktionen und Fragmentationen. In der Phase der Reparation gehen die Entzündungszeichen zurück, die Bildgebung zeigt eine Knochenneubildung.
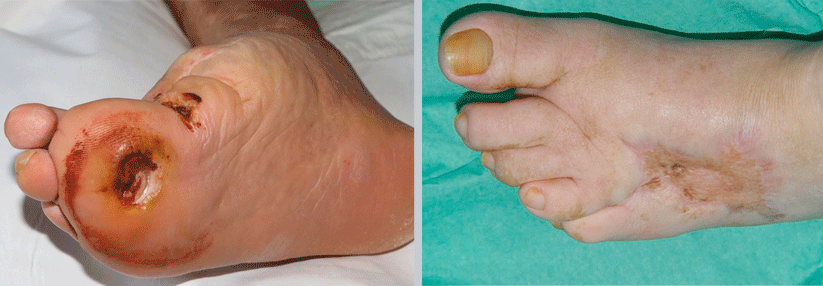
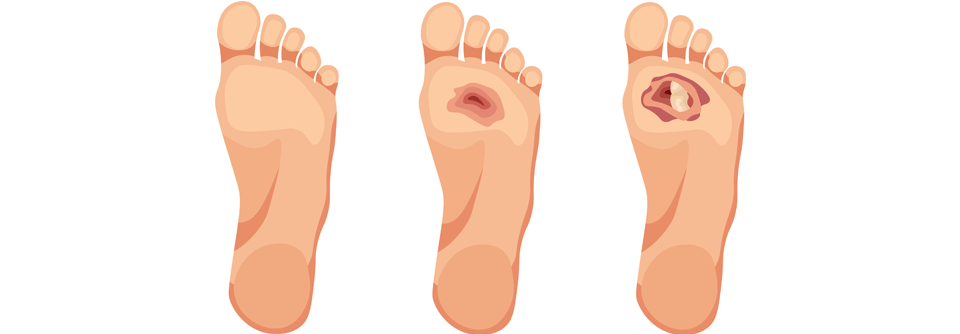
Es folgt die Konsolidierung mit bleibender Deformität und röntgenologisch sichtbarer knöcherner Fusion. Das kann einen in trügerischer Sicherheit wiegen, doch es droht eine weitere Stufe: das Ulcusstadium. Über dem deformierten Fußskelett entstehen nun Geschwüre mit massiver Infektgefährdung.
Achillessehnenverlängerung als mögliche Maßnahme
Bis zur Reparationsphase dominiert die konservative Therapie, während der Konsolidierung und im Ulcusstadium kann, wenn überhaupt, nur noch der Chirurg helfen. Als mögliche Maßnahmen nannte Dr. Rapke unter anderem Achillessehnenverlängerung, Exostosenabtragung, Arthrodesen oder intramedulläre Nagelungen.
Quelle: 1. Nürnberger Wundkongress