Funktionsstörungen, Knoten, Karzinome: Bei systemischem Lupus auf die Schilddrüse achten
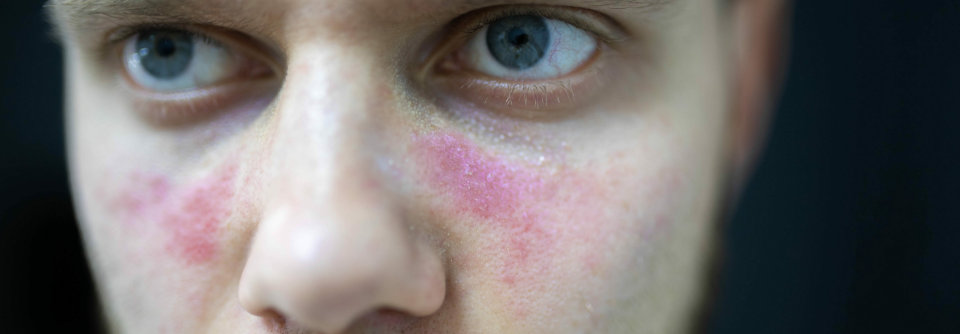
 Schilddrüsenknoten finden sich trotz ausreichender Jodversorgung bei rund 13 % der SLE-Patienten.
© rocketclips – stock.adobe.com
Schilddrüsenknoten finden sich trotz ausreichender Jodversorgung bei rund 13 % der SLE-Patienten.
© rocketclips – stock.adobe.com
Nicht nur, dass systemischer Lupus erythematodes (SLE) und Schilddrüsenerkrankungen zahlreiche Symptome teilen – sie kommen auch oft gemeinsam vor. Über die Ursachen der Assoziation kann man bisher nur spekulieren. Denkbar wäre, dass die den beiden Erkrankungen zugrunde liegende Autoimmunität die Entwicklung beeinflusst, schreiben die Rheumatologen Dr. Yael Klionsky und Professor Dr. Maria J. Antonelli vom MetroHealth Medical Center, Cleveland, in einer Übersichtsarbeit.
Die häufigste Schilddrüsenfunktionsstörung bei SLE-Patienten ist die Hypothyreose. Während in der Allgemeinbevölkerung etwa 4,6 % darunter leiden, sind es unter den SLE-Kranken 15–19 %. Immer mehr weist darauf hin, dass sich beide Erkrankungen negativ beeinflussen.
Euthyroid-Sick-Syndrom womöglich durch das Kortison
So verzögert sich bei Patienten mit SLE und nicht behandelter subklinischer Hypothyreose die Remission der rheumatischen Erkrankung. Umgekehrt ergab eine Studie eine gehäufte Persistenz der Hypothyreose für Patienten mit Lupus-Nephritis.
Auch die Hyperthyreose scheint gehäuft vorzukommen. In der Normalbevölkerung beträgt die Prävalenz 1,3 % – unter SLE zwischen 3 und 9 %. Die Behandlung erfolgt wie sonst üblich mittels Thyreostatika, Thyreoidektomie oder Radiojodtherapie. Die Autoren weisen darauf hin, dass die Nebenwirkungen der Thyreostatika typische SLE-Symptome imitieren können, z.B. Leukopenie, Thrombozytopenie, Arthralgien, Nephritis, Alopezie und leukozytoklastische Vaskulitis.
Sowohl bei Hypo- als auch bei Hyperthyreose könnte die gemeinsame genetische Prädisposition für Autoimmunerkrankungen eine Rolle spielen. 20–45 % der SLE-Patienten weisen Schilddrüsen-Antikörper auf – im Vergleich zu etwa 10 % in der Allgemeinbevölkerung. Weiterhin entwickeln Patienten mit Hashimoto-Thyreoiditis oder M. Basedow signifikant häufiger ein SLE. Für Frauen ist das Risiko etwa 15-fach bzw. 12-fach höher – für Männer mit M. Basedow sogar 84-fach.
Ein Euthyroid-Sick-Syndrom mit niedrigen T3- und normalen TSH-Werten kann ebenfalls vorkommen. Möglicherweise liegen die meist eingesetzten hohen Kortikosteroiddosen der Pathogenese zugrunde. Studien hierzu fehlen jedoch. Weiterhin ist das Risiko für Schilddrüsenkarzinome im Vergleich zur Normalbevölkerung etwa verdoppelt. Dies sollte man bei Knoten und Funktionsveränderungen im Hinterkopf behalten. Auch Schilddrüsenknoten treten häufiger auf (25 % vs. 13 % bei ausreichender Jodversorgung). Keiner der Knoten in Studien war maligne. Patientinnen mit SLE und zusätzlicher Schilddrüsenerkrankung haben zudem eine deutlich erhöhte Rate für Fehl- bzw. Frühgeburten – auch wenn sich die Krankheitsaktivität der SLE nicht unterscheidet.
Quelle: Klionsky Y, Antonelli MJ. ACR Open Rheumatol 2020; 2: 74-78; DOI: 10.1002/acr2.11105