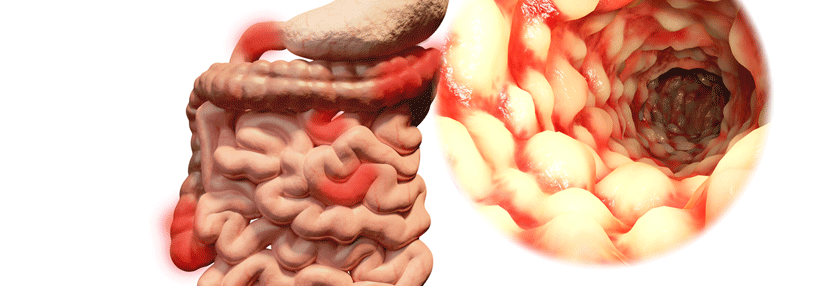
Colitis Ulcerosa: Diagnostik basiert auf perianaler Inspektion, Koloskopie und hochauflösendem Ultraschall
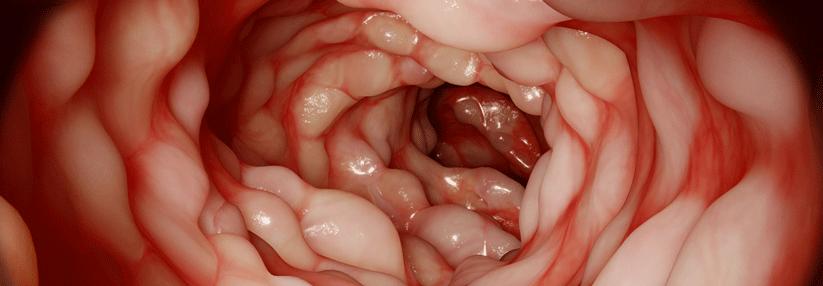
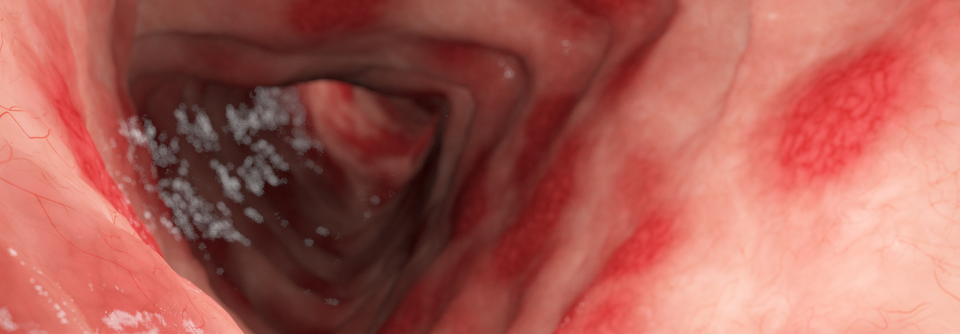
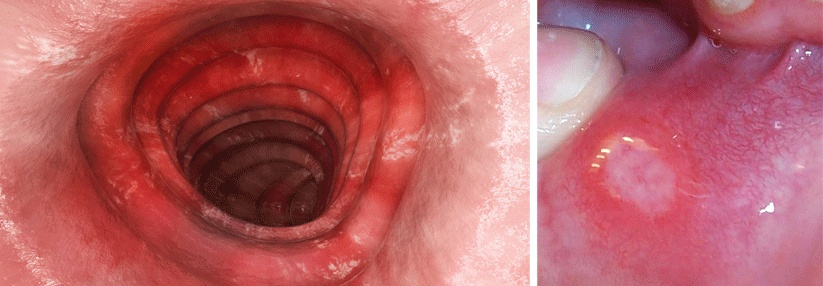 Anzeichen der Colitis Ulcerosa finden sich nicht nur im Darm (links). Die Patienten können gelegentlich Geschwüre an Zunge, Lippen, Gaumen oder Rachen aufweisen (rechts).
© fotolia/crevis; wikimedia/TheBlunderbuss
Anzeichen der Colitis Ulcerosa finden sich nicht nur im Darm (links). Die Patienten können gelegentlich Geschwüre an Zunge, Lippen, Gaumen oder Rachen aufweisen (rechts).
© fotolia/crevis; wikimedia/TheBlunderbuss
Colitis ulcerosa (CU) – ja oder nein? Schon während der Anamnese lässt sich der Verdacht ein gutes Stück erhärten. Neben Art und Beginn der Symptome sollten Kollegen kurz zurückliegende Reisen inklusive Diarrhö, Nahrungsmittelunverträglichkeiten und Medikamenteneinnahme – v.a. Antibiotika, NSAR – erfragen. Außerdem interessieren extraintestinale Manifestationen von Mund, Haut, Augen, Gelenken sowie perianale Abszesse, Fisteln und Analfissuren. Patienten mit einem erstgradigen Verwandten mit CU haben ein 10- bis 15-faches Risiko, selbst zu erkranken. Ex-Raucher tragen eine um 70 % höhere Wahrscheinlichkeit als aktive Nikotinkonsumenten bzw. Nie-Raucher.
Während der Erstdiagnose und falls spezifische Symptome auftreten, soll eine komplette körperliche Untersuchung erfolgen – einschließlich oraler und perianaler Inspektion. Die rektale Untersuchung (Karzinom?) folgt spätestens im Rahmen der Koloskopie, schreiben die Experten der aktuellen DGVS*-Leitlinie.
Bei interkurrenten Schüben Darminfektion ausschließen
Zur initialen Labordiagnostik gehören Blutbild, Entzündungsmarker (CRP), Eisenhaushalt, Nierenwerte, Transaminasen und Cholestaseparameter. Außerdem gilt es bei Erstdiagnostik und interkurrenten Schüben eine Darminfektion auszuschließen (C. difficile, reisetypische Erreger). Fäkale Neutrophilenmarker wie Calprotectin dienen der Abgrenzung zum funktionellen Reizdarm.
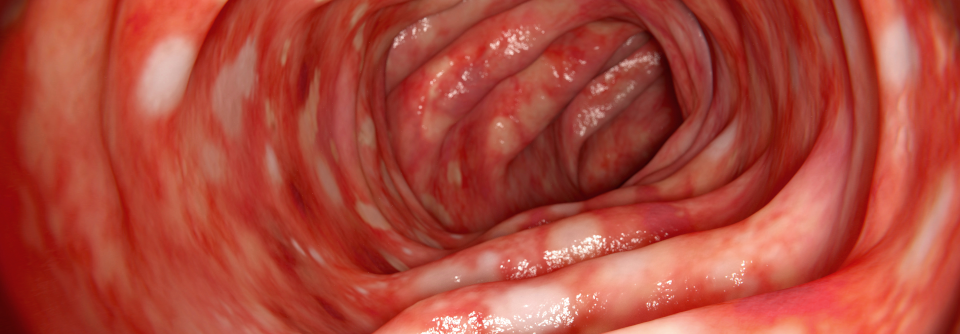
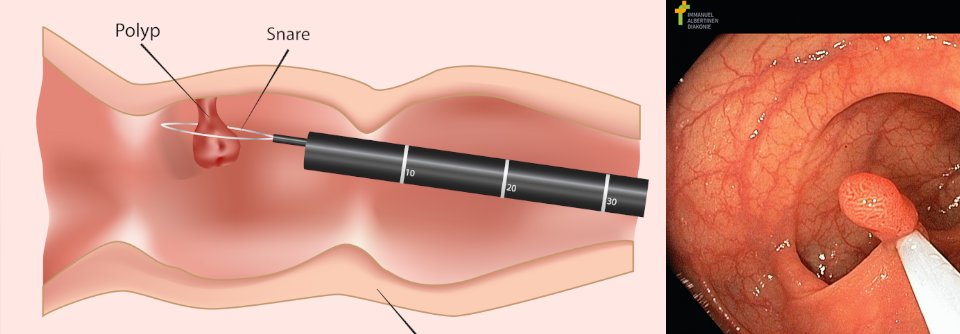
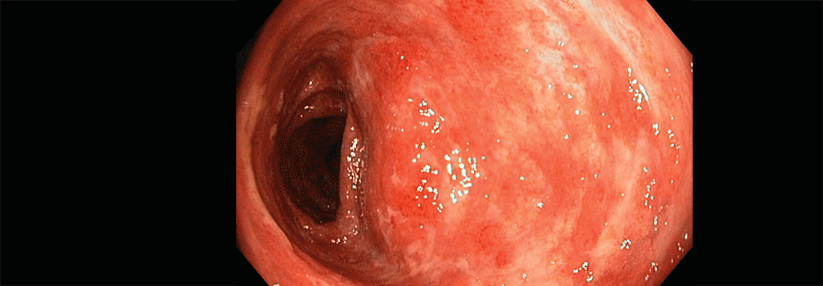
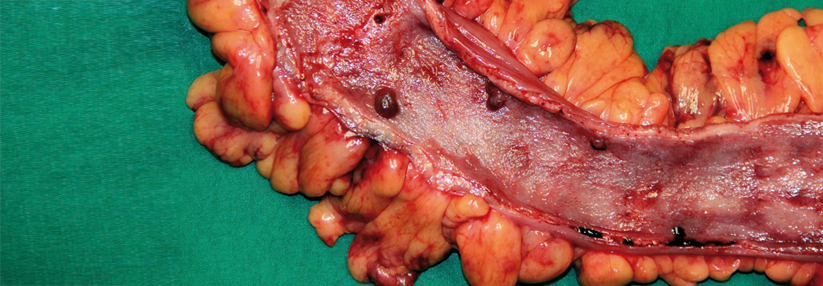
Zur endoskopischen Abklärung eignet sich eine Ileoskopie mit Biopsien aus dem terminalen Ileum, sämtlichen Kolonsegmenten sowie dem Rektum mit mindestens zwei Proben pro Segment. Sie erlaubt eine Einschätzung von Aktivität und Ausdehnung (s. Kasten). Routinemäßige Koloskopien braucht man bei Remission bis zum Beginn der Karzinomüberwachung nicht. Zur Einschätzung des Therapieansprechens kann eine erneute Endoskopie allerdings während der klinischen Remission sinnvoll sein.
Crohn oder Colitis?
Jährliche Kontrollen für Risikopatienten
Reicht die CU über das Rektum hinaus, empfehlen die Experten regelmäßige Koloskopien ab dem achten Krankheitsjahr. Als besonders gefährdet gelten Patienten mit Stenose, IEN innerhalb der vergangenen fünf Jahre, ausgedehnter Colitis mit starker Entzündung oder einem erstgradigen Verwandten < 50 Jahre mit kolorektalem Karzinom – sie sollten jährlich zur Untersuchung erscheinen. Wer an einer primär sklerosierenden Cholangitis leidet, braucht ebenfalls ab Diagnosestellung eine jährliche Überwachung. Bei intermediärem Karzinomrisiko (leichte bis mittelschwere Entzündung, viele Pseudopolypen oder erstgradiger Verwandter mit Kolorektalkarzinom im Alter von mindestens 50 Jahren) genügen Kontrollen alle zwei bis drei Jahre. Bei niedrigem Risiko – alle genannten Faktoren sind negativ – reichen alle vier Jahre.* Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten e.V.
Quelle: S3-Leitlinie Colitis ulcerosa, AWMF-Registernr. 021-009, www.awmf.org